Головные боли кора головного мозга
Воспалением коры головного мозга, или менингитом, называется заболевание, причиной которого становятся различные бактерии, грибы или вирусы. Последствия такой болезни могут быть очень тяжелыми и угрожают жизни человека. Воспаление коры головного мозга возникает в любом возрасте, но преимущественно поражает детей и людей с сильно ослабленной иммунной системой. Борьба с менингитом пройдет быстрее, если вовремя распознать его симптомы и начать лечение.
Признаки поражения мозга
Менингит бывает первичный, когда в оболочку мозга проникают менингококки, пневмококки и другие патогенные микроорганизмы, а также вторичный вид, при котором появляются осложнения опасного заболевания. С самого начала болезни у человека появляется слабость, резкая боль в голове, которая долго не прекращается, острая реакция на свет, запахи. Человеку неприятны даже легкие касания к нему, повышается потоотделение, а рвота может долго не прекращаться.
Стремительное развитие заболевания приводит к появлению всех характерных признаков в течение суток, а затем без лечения развивается отек мозга, когда у больного есть сильные конвульсии и бредовое состояние.
Воспалительный процесс протекает в легкой и в тяжелой форме. Симптомы при легком воспалении головного мозга следующие:
- повышение температуры до 40° и выше;
- ригидность мышц затылка;
- сильная боль в голове;
- появление рези в глазах;
- выраженная болезненность мышц;
- вялость и сонливость;
- рвота и тошнота.
Во время тяжелого течения болезни у человека появляются галлюцинации, он теряет память. Вторичный менингит характеризуется повышением внутричерепного давления, высоким потоотделением, тахикардией и изменением цвета лица на более темный оттенок. Проблема в том, что симптомы менингита часто путают с острыми вирусными заболеваниями, поэтому правильное лечение начинается слишком поздно.
Со временем боль становится совершенно нестерпимой для пациента. Болевые ощущения усиливаются из-за быстрых движений и шума вокруг. Могут появляться красные пятна на теле, мелкая сыпь, особенно при поражении менингококком. Иногда больные страдают косоглазием из-за воздействия на нервные окончания.
Больной через несколько дней после появления первых признаков неправильно дышит, может нарушиться мочеиспускание, появится дремота, а симптомы поражения ЦНС слегка уменьшатся. Далее спазмы мышц усиливаются, наступает паралич и общая слабость человека. Развитие воспаления коры головного мозга и его степень у каждого человека определяется разными факторами.
Если лечение проведено на начальном этапе, болезнь отступает без последствий. В редких случаях воспаление коры мозга приводит к потере слуха, нарушения зрения и умственного развития детей. Иногда менингит приводит к смерти или коматозному состоянию, поэтому первые признаки заболевания должны стать причиной обращения за медицинской помощью.
Возможные причины менингита
Вирусы, вызывающие менингит, называются энтеровирусами, вирусами краснухи и кори, полиомиелита, а также герпеса. Среди бактерий выделяют таких возбудителей, как пневмококки, менингококки и другие. Причины появления воспалительного процесса коры заключаются в различных грибковых инфекциях и паразитах в организме. Факторами развития болезни неинфекционной природы является:
- злокачественный процесс мозга;
- метастазы;
- лейкемия;
- передозировка и неправильный прием определенных лекарственных средств.
Чаще всего менингит имеет бактериальную и вирусную природу. Бактериальное воспаление коры головного мозга протекает гораздо тяжелее и очень часто вызывается менингококками и пневмококками. У многих детей менингококки живут в горле годами и не причиняют вреда, а у некоторой части из них резко развивается воспалительный процесс в коре мозга, приводящий к смертельному исходу.
Бактерии проникают в организм круглый год, но риск развития болезни значительно повышается в зимний и осенний период. У 10% заболевших детей, несмотря на лечение, наступает смерть, а еще в 10% остаются тяжелые последствия в виде паралича, нарушения нормального развития ребенка и судорог до конца жизни.
Любой возбудитель может попасть в кору головного мозга с током крови или из очагов инфекции, расположенных вблизи мозга, к примеру, из-за отита. Воспалению подвержены люди со слабым иммунитетом, после серьезных травм спины, головы и из-за пороков ЦНС. Выяснить причины поможет люмбальная пункция, во время которой забирают околомозговую жидкость путем прокола кожи.
Постановить диагноз поможет процедура КТ МРТ, общий анализ крови и мочи.
Современное лечение
Если у больного наблюдаются признаки менингита любой стадии, его немедленно госпитализируют. Лечение проводится в нейроинфекционном отделении или в реанимации только после полной диагностики пациента. На терапию влияют не только симптомы, но и причины и степень поражения мозга.
В анализе жидкости из околомозгового пространства будет присутствовать много белков. Если известна природа возбудителя заболевания, тогда назначается лечение. До терапии антибиотиками семь больных из десяти умирали от менингококковой инфекции. Сегодня без таких препаратов не обойтись, если причиной болезни стали бактерии. Эффективность лечения также зависит от того, когда больной обратился за помощью.
Первым этапом на пути к выздоровлению является прием антибиотиков. При отеке мозга нужен прием диуретиков, также их назначают в целях профилактики. Среди антибиотиков применяют средства пенициллинового ряда, цефалоспорины, аминогликозиды. Иногда необходимы противотуберкулезные и антигрибковые лекарства.
Группа антибиотиков для лечения менингита подбирается очень сильная, а лекарство вводится в организм в течение десяти дней. Вид препарата зависит от течения воспалительного процесса.
Если причиной болезни стал вирус, тогда доктор назначает симптоматическое лечение, чтобы снизить высокую температуру, остановить галлюцинации и бред. Группу противовирусных средств с применением интерферона назначают в особо тяжелых случаях. Интоксикацию организма снимают изотоническим раствором. Отек, кроме мочегонных препаратов, останавливают глюкокортикостероидами. Реже причиной болезни становятся грибы, которые устраняют противогрибковыми средствами.
Почему важно вовремя приступить к лечению
При малейших подозрениях на менингит нужно начинать лечение человека. Последствия воспаления мозга настолько серьезны, что на счету каждая минута. Среди самых опасных осложнений является воспалительный процесс мозгового вещества и развитие абсцесса.
В случае абсцесса необходимо хирургическое вмешательство, ведь риск летального исхода очень велик. Во время операции вырезают весь очаг воспаления, но, несмотря на проведенную терапию, около 20% пациентов погибают от воспаления коры головного мозга.
Менингит даже при легком течении приводит ко многим осложнениям, потому нужно всегда следить за своим здоровьем и не игнорировать на первый взгляд несерьезные симптомы. Люди нередко путают воспалительный процесс коры головного мозга с широко распространенными вирусными заболеваниями и обращаются в больницу слишком поздно.
Источник
 Миллионы людей во всем мире практически каждый день сталкиваются с проблемой головной боли. Она может быть легко переносимой, в виде слабого спазма, а может стать настоящим мучением, раскалывающим голову пополам. Но это – не болезнь, а симптом какого-либо заболевания. Очень важно не пропустить этот сигнал нашего организма, когда он дает знать о возможном новообразовании в мозговых тканях.
Миллионы людей во всем мире практически каждый день сталкиваются с проблемой головной боли. Она может быть легко переносимой, в виде слабого спазма, а может стать настоящим мучением, раскалывающим голову пополам. Но это – не болезнь, а симптом какого-либо заболевания. Очень важно не пропустить этот сигнал нашего организма, когда он дает знать о возможном новообразовании в мозговых тканях.
Опухоли головного мозга – это доброкачественные или злокачественные новообразования, которые поражают мозговые ткани.
Истинная причина появления таких опухолей до конца не выяснена. Одной из вероятных причин могут стать травмы головы, хотя это утверждение на 100% не подтверждено.
- К достоверным утверждениям можно отнести только то, что опухоли головного мозга вызываются длительным воздействием ионизирующего облучения, воздействием различных канцерогенных веществ, мутациями, носящими наследственный характер.
- Опухоль может образоваться из основных тканей и клеток мозга оболочек, эпифиза, нервов, гипофиза, нейронов, кровеносных сосудов – первичная опухоль.
- Также это могут быть метастазы, образовавшиеся в других тканях и органах, носителях основной материнской опухоли – вторичная опухоль.
Основная причина патологии

Полость внутри черепа это замкнутое пространство. При росте и развитии опухоли:
- повышается внутричерепное давление,
- оболочки мозга сдавливаются,
- растягиваются желудочковые стенки,
- сдавливается ствол крупных сосудов,
- появляется боль.
Сам мозг к боли нечувствителен, на нее реагируют кровеносные сосуды, оболочки мозга и другие его элементы. Опухоль головы растет и сдавливает эти структуры, возникают болевые ощущения.
При первичных опухолях головного мозга, то есть тех, которые образовываются непосредственно в мозге, болезненность может стать единственным звоночком о появлении патологии, что и происходит в 35%.
Признаки, свидетельствующие о новообразовании
Существует множество признаков, которые позволяют с определенной долей вероятности утверждать, что появилось новообразование:
- Головные боли при опухоли мозга возникают ночью или утром, во время пробуждения. Их появление может быть абсолютно внезапным. Они появляются как резкая вспышка света.
При опухоли мозга головные боли, начинающиеся утром, объясняются тем, что в это время в мозгу скапливается большое количество жидкости, так как скорость деления клеток новообразований значительно больше чем обычных клеток. Следовательно, количество продуктов жизнедеятельности также больше. Вены, которые поражены токсическими веществами не могут обеспечить полноценный отток крови из полости внутри черепа. Как результат образуются отеки и застойные явления.

- Характер головной боли при опухолях мозга носит специфические признаки:
- болезненные явления пульсирующего, давящего, распирающего характера;
- может усилиться, если человек будет долго находиться в горизонтальном положении;
- ее могут усилить также физические нагрузки и кашель: нарушения зрительного восприятия начинается двоение в глазах, временное исчезновение зрения (особенно периферического);
- могут присоединиться головокружение и нарушение координации; онемение различных частей тела или мышечная слабость;
- возникают эпилептические припадки, даже если у человека нет диагноза эпилепсия;
- признаки спутанного сознания, начинается процесс изменения личностных характеристик. Возможны сбои со стороны эндокринной системы;
- к этой боли присоединяются постоянная тошнота и мучительная рвота. Может быть рвота утром, которая немного облегчает состояние больного;
- может обуславливаться пространственным размещением головы и самого тела. Определенное пространственное положение головы связано с тем, что при определенной локализации злокачественного или доброкачественного новообразования, оно влияет на ток спинномозговой жидкости и раздражает верхние шейные корешки и черепные нервы.
- Для болей, которые вызваны опухолями головного мозга характерно устранение путем применения мочегонных препаратов (фуросемид, гипотиазид) и кортикостероидов (бетаметазон, преднизолон). Такой эффект объясняется тем, что мочегонные препараты в комбинации с глюкокортекоидами снимают отек и воспаление. Поэтому частично восстанавливается кровоснабжение мозговых тканей и насыщение их кислородом.
- При разрастании опухоли, мучительные боли все в меньшей мере поддаются купированию. Увеличиваясь в размере, опухоль кроме сдавливания выделяет токсические продукты.
Связь месторасположения образования и локализации боли
Между частью мозга, где разрастается новообразование и характером проявления боли нет четкой зависимости. Локализация опухолей головного мозга зачастую не совпадает с местом, где больной чувствует боль. Хотя при некоторых местах расположения, она появляется именно там:
1. Локализация опухоли в височной части характеризуется скачками внутричерепного давления. Боль при этом наблюдается с обеих сторон и имеет режущий характер, она может сопровождаться:
- галлюцинациями,
- потерей зрения на один глаз,
- эпилептическими припадками.
2. Локализация опухоли в лобной части вызывает боли в области лба. Она может сопровождаться:
- эпилептическими припадками,
- переменой настроения,
- потерей координации.
Лобная зона (область) контролирует и управляет:
- поведением,
- отвечает за вертикальное положение тела в пространстве,
- за приобретение двигательных навыков.
Если поражается эта часть, то человек утрачивает все условные рефлексы приобретенный в течение жизни. У него создается впечатление, что все, что он делает впервые.
3. При локализации новообразования в затылочной части, боли могут возникать в височной, в теменной и лобной частях. При этом болей в затылочной части может и не быть.
Симптомы, характерные для новообразований мозга
Боль при развитии опухолей головного мозга может быть:
- Местного характера. Она возникает в том случае, когда опухолью раздражаются черепные нервы (ответвления блуждающего, тройничного и языкоглоточного нервов), крупные мозговые сосуды, стенки венозных синусов. Возникает в определенных отделах мозга.
- Общего характера. Этот вид боли возникает при повышении внутричерепного давления (гипертензии). Эта гипертензия является результатом постепенного роста опухоли, возникновением сопутствующего отека, нарушением оттока венозной крови и спинномозговой жидкости. Еще одна причина для гипертензии токсические продукты, которые выделяются опухолями головного мозга. Это интенсивная, распирающая боль.
Когда необходим визит к врачу

Исходя из вышеописанного, необходимо обратить пристальное внимание на головные боли определенного характера.
При появлении следующих болезненных ощущений необходимо обратиться к врачу:
- если впервые возникла сильнейшая и резкая боль внутри головы, напоминающая «взрыв»;
- боль сопровождается повышением температуры, при полном отсутствии каких-либо других симптомов. При ее исчезновении, температура возвращается в норму; — сопровождается тяжестью в шейном отделе;
- боль, которая изменяется со временем. Она стала частой, сопровождающейся рвотой. При этом тошнота может отсутствовать;
- при незначительной физической нагрузке появляется резкая головная боль;
- тревожит в ночью и во время пробуждения. Продолжается в течение дня и затихает ближе к вечеру;
- сопровождается нарушением двигательной функции, зрения, мышления, судорогами.
Диагностика
Для того чтобы начать борьбу с изматывающими болями необходимо провести диагностику. При подозрении на опухоли головного мозга, как на причину этих болей используют следующие диагностические исследования:
- рентгенография черепа лучевая диагностика. Этот метод включает исследование костей основания и свода черепа, костей лицевой части черепа и мозга;
- компьютерная томография один из методов рентгенологического обследования;
- магнитно-резонансная томография исследование с использованием ядерного магнитного резонанса.
Первая помощь
В качестве первой помощи при болях, которые сопровождают опухоли головного мозга можно сделать следующее:
- организовать человеку спокойное положение с возвышением для головы (положить на диван, подложив жесткую подушку);
- инъекции глюкокортикоидов и мочегонных препаратов быстрого действия; обезболивающие препараты наркотические анальгетики (омнопон) Это обезболивающее применяется только по назначению врача;
- если вышеуказанные мероприятия не дали результата, необходимо вызвать машину скорой помощи и отвезти больного в отделение нейрохирургии.
Источник
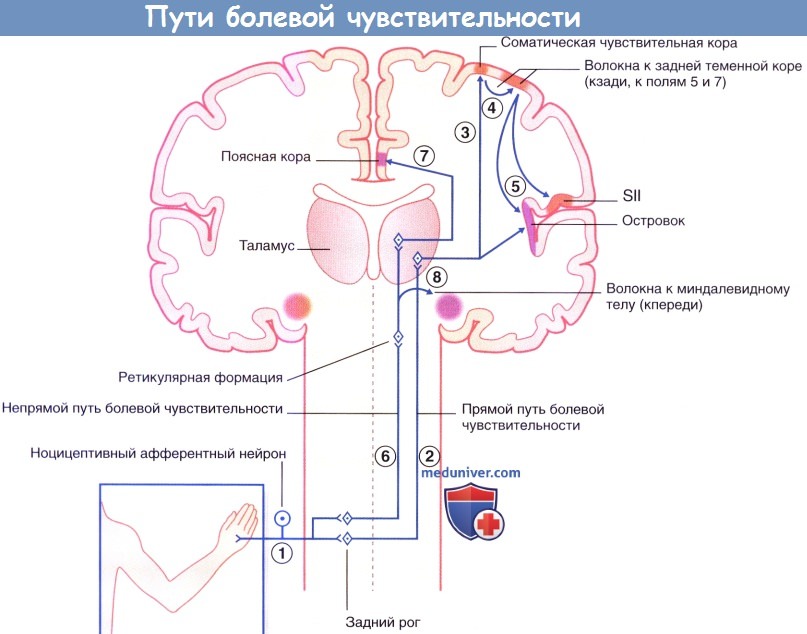
Механизмы восприятия боли: головной мозг и больСогласно определению Международной ассоциации по изучению боли, боль — это неприятное чувствительное и эмоциональное переживание, связанное с истинным или потенциальным повреждением ткани или описываемое в терминах такого повреждения. В этом определении сделан акцент на аффективном (эмоциональном) компоненте боли. Другой компонент боли — чувствительно-дискриминационый («Где и как сильно?»). а) Периферические пути болевой чувствительности. За проведение болевых ощущений отвечают тонкие миелинизированные (А6) и немиелинизированные (С) волокна, исходящие от униполярных клеток спинномозгового ганглия. Иногда эти волокна называют «волокнами боли», хотя существуют и другие нервные волокна сравнимого диаметра, которые являются исключительно механорецепторными. В то же время другие волокна, связанные, например, с механорецепторами или терморецепторами, вызывают чувство боли только при работе на высокой частоте. В общем плане обсуждения боли последние волокна называют полимодальными ноцицепторами. В составе спинномозговых нервов находятся дистальные отростки ганглионарных клеток, иннервирующих соматические ткани, в том числе кожу, париетальную плевру и брюшину, мышцы, суставные капсулы и кости. Проксимальные отростки отдают ветви на уровне зоны выхода задних корешков, далее в составе дорсолатерального пути Лиссауэра поднимаются вверх, пропуская пять или более сегментов спинного мозга, а затем оканчиваются в пластинах I, II и IV заднего рога. Аналогичные волокна тройничного нерва оканчиваются в спинномозговом ядре тройничного нерва. Дистальные нервные отростки, направляющиеся от внутренних органов, имеют общую периневральную оболочку с постганглионарными волокнами симпатического ствола. Проксимальные отростки пересекаются с волокнами пути Лиссауэра и заканчиваются в этой же области. Считают, что перекрест соматических и висцеральных афферентных окончаний на дендритах центральных болевых нейронов объясняет возникновение отраженной боли при таких состояниях, как инфаркт миокарда или острый аппендицит.
б) Сенситизация ноцицепторов. При повреждении тканей из них происходит выброс различных активных веществ — брадикининов, простагландинов и лейкотриенов, которые понижают порог возбудимости ноцицепторов. При повреждении С-волокон происходит также активация аксон-рефлексов, в окружающие ткани высвобождаются субстанция Р и кальцитонин ген-связанный пептид (CGRP), стимулируя выброс гистамина тучными клетками. Гистаминовые рецепторы, которые могут располагаться на нервных окончаниях (Глава 8), способы стимулировать синтез арахидоновой кислоты за счет гидролиза мембранных фосфолипидов. Фермент циклооксигеназа превращает арахидоновую кислоту в простагландины. (Механизм действия аспирина и других нестероидных противовоспалительных препаратов заключается в угнетении этого фермента и снижении синтеза простагландинов.) В результате возникают длительная активация большого числа С-волокон и сенситизация механических ноцицепторов. Клинически это проявляется аллодинией, при которой даже легкое прикосновение к какой-то области вызывает болевые ощущения, и гипералгезией, когда даже незначительные болезненные стимулы воспринимают как сильнейшую боль. Для синдрома раздраженного кишечника характерна сенситизация ноцицептивных интерорецепторов брюшной стенки. Такой механизм развития болевого синдрома характерен также для интерстициального цистита. Сенситизация нейронов С-волокон может также происходить за счет изменения транскрипции генов, когда аномальные натриевые каналы встраиваются в клеточную мембрану нейронов заднего спинномозгового ганглия. В этом месте может возникать спонтанная электрическая активность, которая, как считают, может быть ответственна за неэффективность анальгетиков, блокирующих проведение нервного импульса на высоких уровнях. в) Нейропатическая боль. При рассечении периферического нерва его проксимальная и дистальная культи оказываются разделенными формирующейся рубцовой тканью. На аксонах, захваченных в этой рубцовой ткани, формируются небольшие нитевидные утолщения — невромы, которые очень чувствительны к сдавлению. При их длительной активации страдания пациента усиливаются, поскольку у него развивается синдром центральной боли. Постгерпетическая невралгия — это нейропатическая боль, которая становится следствием перенесенной инфекции herpes zoster («опоясывающий лишай») и проявляется появлением везикул вдоль зоны иннервации кожного нерва, обычно межреберного. Вирус может поддерживать боль за счет активации механизма транскрипции генов, который был описан выше. Центральные пути болевой чувствительности Центральные ноцицептивные нейроны подразделяют на две группы—специфические, с небольшой зоной периферической иннервации (около 1 см2), а также имеющие широкий динамический диапазон (более 2 см2). Это механические ноцицепторы, которые кодируют тактильные стимулы как импульсы низкой чистоты и болевые стимулы как импульсы высокой частоты. Согласно общепринятому мнению, спиноталамический путь (или переднебоковой, учитывая его расположение в спинном мозге) состоит из различных волокон, которые отвечают как за различение болевых, температурных и тактильных стимулов (неоспиноталамический, или прямой, путь), так и за аффективную, двигательную и вегетативную реакции на боль (палеоспиноталамический, или непрямой, путь).
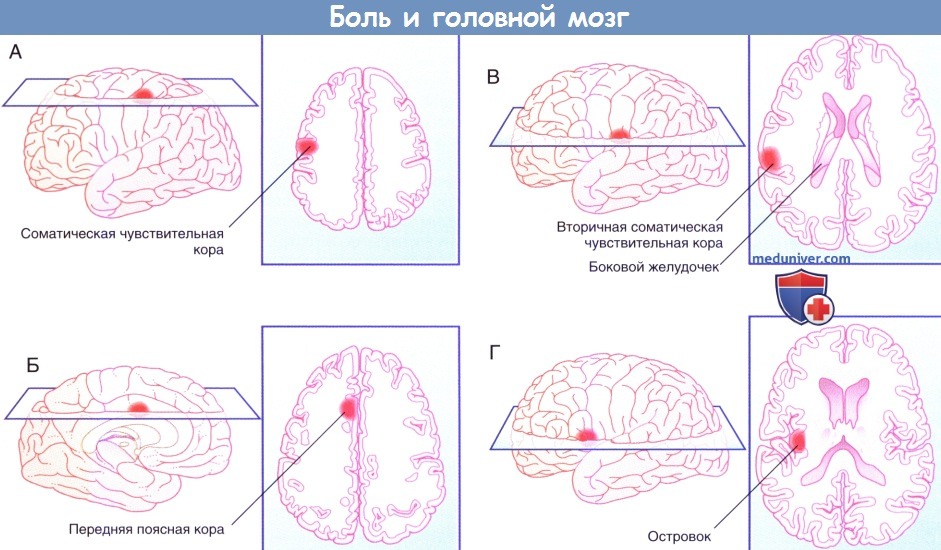
г) Прямой путь болевой чувствительности. Прямой путь для туловища и конечностей начинается от заднего рога спинного мозга и в составе спиноталамического пути направляется к задней части вентрального заднелатерального ядра таламуса с противоположной стороны. На голове и шее он начинается в спинномозговом ядре тройничного нерва и по тройнично-таламическим волокнам идет к задней части медиального ядра противоположного таламуса. Отсюда волокна преимущественно направляются к первичной соматической чувствительной коре (SI) и частично к верхней части латеральной борозды (SII). Установлена соматотопическая организация этой области, что удалось выявить при помощи проведения ПЭТ головного мозга во время воздействия теплового стимула на различные участки лица. Благодаря исследованиям на животных обнаружили, что в SI имеются высоковозбудимые специфические ноцицептивные нейроны, рецепторное периферическое поле которых относительно невелико. Именно эти нейроны лучше всего отвечают на вопрос «Где и как сильно болит?». На рисунках ниже изображены проекции к задней теменной коре и SII. Понятно, что спиноталамическая система раннего оповещения отвечает за поворот глаз и головы в сторону источника боли. Спинопокрышечный путь направляется наверх вдоль спиноталамического пути и заканчивается в верхних холмиках. Он также организован соматотопически. Волокна этого пути обеспечивают работу зрительного рефлекса, который поворачивает глаза/туловище/конечности в сторону стимулируемой области. Помимо активации этого филогенетически древнего пути (он имеется уже у рептилий), зрительный путь, отвечающий на вопрос «Где?», также связан с волокнами, идущими к задней теменной коре от SI. В SII число ноцицептивных нейронов меньше, однако они также могут получать зрительную информацию. Они связаны с островком, который получает импульсы непосредственно от таламуса. При стимуляции островка в организме возникают вегетативные реакции (повышение частоты сердечных сокращений, вазоконстрикция, потоотделение). Интересно, что при повреждении островка человек перестает воспринимать болевые стимулы как неприятные, но при этом он все еще может локализовать стимул и определять его интенсивность. Такое состояние называют асимболией боли. д) Непрямой путь болевой чувствительности. Непрямой путь — полисинаптический, в составе спиноретикулярного и тройнично-ретикулярного путей он направляется к дорсальному медиальному ядру таламуса, проецируясь (в том числе) к передней поясной коре. Эта область отвечает за аффективный компонент боли. Доказательством этого служит тот факт, что у пациентов с хроническим болевым синдромом успешно выполняют хирургическое пересечение (цингулотомию) или удаление (цингулэктомию) поясной коры. Пациенты сообщают, что сила болевых ощущений не изменилась, но боль при этом не кажется им такой нестерпимой. Точно такой же эффект дают инъекции морфия, вероятно, потому, что в передней поясной коре сосредоточено наибольшее число опиоидных рецепторов. После цингулэктомии часто возникает отек участка мозга, осуществляющий контроль за мочевым пузырем. В связи с этим в течение какого-то времени пациентов может беспокоить недержание мочи. Однако, что важнее, более чем у половины больных после операции развивается «аффективное уплощение» — люди перестают испытывать как положительные, так и отрицательные эмоции. Резкий удар или внезапно возникшая боль любого происхождения способна вызвать у человека чувство страха. Его появление связано с активацией спиномезенцефалических волокон, идущих к ретикулярной формации среднего мозга, а также к миндалевидному телу и ядру мозга, которое в первую очередь отвечает за чувство страха (см. основной текст). Считают, что часть волокон может идти наверх в составе дорсолатерального пути Лиссауэра или рядом с ним; наличие этих волокон может объяснить сохранение болевого синдрома у некоторых из пациентов, перенесших хордотомию.
е) Центральная боль. Центральная боль практически всегда возникает вследствие активации центральных проецирующих боль нейронов (ЦПБН) спиноталамического и спиноретикулярного путей. За эти процессы отвечают следующие три механизма. • Длительная активация глутаматных NMDA-рецепторов стимулами от заднего корешка, которую наблюдают в течение нескольких недель или месяцев. В результате развивается долгосрочная потенциация ЦПБН. • Порог возбудимости ЦПБН может еще больше снижаться путем запуска транскрипции определенных генов за счет появления дополнительных глутаматных рецепторов на их нейронах. • Для третьего механизма лучше всего подходит определение «парадоксальный». Этот механизм уже описан в отдельной статье на сайте при обсуждении супраспинальной антиноцицептиеной системы, когда серотонинергические нейроны, проецирующиеся от большого ядра шва (БЯШ) среднего мозга, могут тормозить активность ЦПБН за счет активации энкефалинергических вставочных нейронов. Исследования на животных показали, что хотя для появления центральной боли может быть достаточно одного из первых двух механизмов, для ее поддержания необходимо, чтобы несеротонинергические нейроны БЯШ облегчили возбудимость ЦПБН. Действие этих нейронов обусловлено неизвестным возбуждающим нейромедиатором. Самый очевидный пример такой боли—фантомная боль, при которой сильные болевые ощущения возникают в дистальной части ампутированной конечности. Один из видов центральной боли — таламическая боль, которая возникает при инсульте в области белого вещества около заднего вентрального ядра таламуса. Появление сильнейшей боли в противоположной половине тела может быть связано с нарушением нормальных тормозных влияний, которые поступают в задние отделы таламуса от близлежащих ретикулярных ядер. – Также рекомендуем “Миндалевидное тело головного мозга: функции, проводящие пути” Редактор: Искандер Милевски. Дата публикации: 25.11.2018 |
Источник