Гипоталамический синдром при шейном остеохондрозе лечение
Третья группа неврологических осложнений шейного остеохондроза
В третью группу включены осложнения в виде мозговых проявлений шейного остеохондроза.
Одной из причин, приводящих к развитию симптоматики со стороны головного мозга, является недостаточность кровотока в системе, снабжающей кровью ствол мозга. Основными сосудами, из которых формируется эта система, являются позвоночные артерии.
Каковы механизмы, которые приводят к такой недостаточности? Их оказывается несколько. В первую очередь это сдавление позвоночной артерии разрастающимися краями унковертебрального сочленения, причем оно может быть выражено в такой степени, что происходит значительный перегиб сосуда.
Вторым механизмом может быть подвывих верхнего суставного отростка нижележащего позвонка, в результате чего он сдавливает позвоночную артерию. При этом просвет артерии уменьшается до 2/3 ее диаметра.
Третьим механизмом оказывается раздражение симпатического сплетения, которое, как чулок, охватывает позвоночную артерию. Это раздражение появляется вследствие сдавления костными разрастаниями, а также выпячиваниями межпозвоночного диска.
Мозговые симптомы остеохондроза шейного отдела могут быть результатом болезненных импульсов, возникающих в пораженном диске и распространяющихся по сосудодвигательным вегетативным волокнам. Они приводят к рефлекторному спазму сосудов позвоночной системы.
Далее, одним из механизмов возникновения мозговых симптомов остеохондроза шейного отдела оказывается раздражение особого узла, так называемого звездчатого, из которого отходят симпатическое сплетение, позвоночная артерия и позвоночный нерв.
Имеет значение патологическая извитость позвоночных артерий в результате их атеросклеротических изменений. Нередко бывает сочетание нескольких факторов.
Синдромы при церебральных осложнениях шейного остеохондроза.
Среди церебральных осложнений шейного остеохондроза выделяют 6 основных групп синдромов: гипоталамический синдром, «шейная мигрень» (задний шейный симпатический синдром Барре), дропс-синдром (приступы падения), вестибулярно-стволовой синдром, кохлеарно-стволовой синдром, глоточно-гортанный синдром, синдром зрительных нарушений.
Наиболее частым среди всех синдромов является гипоталамический синдром.
Гипотоламический (диэнцефальный) симптом шейного остеохондроза при церебральном осложнении.
Гипоталамический синдром, или, как его еще называют, диэнцефальный синдром, отличается различной степенью выраженности, а также разнообразными клиническими проявлениями, связанными с изменениями в гипоталамусе;
Гипоталамус — это часть среднего мозга, особый отдел в так называемой лимбико-ретикулярной системе, ответственный за эмоциональные реакции, обмен веществ организма, состояние артериального давления, температуру тела, регуляцию сна, деятельность внутренних органов и систем, в частности сердечно-сосудистой системы.
У больных могут возникать симптомы, связанные с функциональными нарушениями гипоталамуса: усилением его деятельности (симптомы раздражения) или расслаблением — торможением (симптомы выпадения). Бывают и смешанные формы, когда одновременно сочетаются симптомы как раздражения, так и выпадения.
Проявления со стороны гипоталамуса отмечаются у всех больных. Чаще при этом имеется неврозоподобный синдром, который напоминает неврастению. Иногда он обычно так и диагностируется. В связи с тем что шейный остеохондроз развивается во второй половине жизни, в появлении невротического синдрома играют определенную роль и атеросклероз сосудов, и перенесенные заболевания в прошлом, травмы головы, инволюционный (климактерический) период, особенно у женщин. Однако даже у людей молодого возраста при развитии шейного остеохондроза бывают невротические нарушения
В таком случае у больных отмечается повышенная утомляемость, раздражительность, обидчивость, тревога и неустойчивость настроения, расстройство сна, который становится поверхностным, больные легко просыпаются, долго не могут уснуть, и сон не приносит им чувства отдыха. Снижается умение сосредоточиться на чем-либо, уменьшается способность к запоминанию, появляются неприятные ощущения в различных органах.
В более выраженных случаях развиваются переживания немотивированных страхов, а также чувство тоски, тревоги, гнева. У больного возникает побледнение кожи, похолодание рук и ног, усиленная потливость, учащение пульса и повышение артериального давления, снижается аппетит, половое влечение, учащается мочеиспускание.
Такие больные вызывают тревогу за их здоровье у родных и окружающих, хотя оснований для этого нет. Страдающие неврозоподобным синдромом при обращении к врачам часто беспричинно обижаются на то, что те не находят у них серьезного заболевания.
Так, одна наша больная М., 38 лет, стала отмечать у себя приступы сердцебиений, неприятных ощущений в области сердца, которые сочетались с похолоданием рук и с позывами к мочеиспусканию. Она с указанными субъективными ощущениями обратилась к врачу-терапевту, который не нашел у нее никакого заболевания сердца и направил ее на консультацию к невропатологу.
Невропатолог тщательно опросил больную и выяснил, что в последний год она стала быстро утомляться, что у нее отмечается хруст в шейном отделе позвоночника при поворотах головы в стороны, имеются нерезкие боли в шейном отделе позвоночника , а приступы сердцебиений и неприятных ощущений в области сердца начинались с болей в шейной области.
Муж больной М. сообщил врачу, что она стала вспыльчивой, обидчивой, что просыпается при любом шорохе, легко и беспричинно раздражается. Это подтвердила и сама больная, которая достаточно критично отнеслась к своему состоянию.
Больной сделали рентгенограмму шейного отдела позвоночника, которая позволила обнаружить у нее явления шейного остеохондроза и деформирующего спондилёза, особенно выраженные в области пятого и шестого дисков шейных позвонков, больше слева. Имелся также подвывих пятого шейного позвонка кзади.
На основании данных рентгенологического и неврологического исследований у М. диагностирован шейный остеохондроз, осложненный гипоталамическим синдромом с неврастеноподобными явлениями.
Больную стационировали в неврологическое отделение больницы, где ей провели курс соответствующего лечения. Кроме процедур, направленных на основной болезненный процесс: электрофорез с новокаином, массаж шейно-воротниковой области, она получала препараты, улучшающие кровоснабжение в системе позвоночной артерии, а также снижающие состояние раздражения вегетативной нервной системы (эуфиллин, никотиновая кислота, диадинимические токи, ганглерон, бром, валериана, пустырник, димедрол, тазепам).
В результате проведенного лечения у М. уменьшились болевые ощущения в области шеи, прекратились сердечные приступы, улучшился сон, больная стала спокойней. Через три месяца курс лечения был повторен, после чего приступы болей у нее не возобновлялись.
Необходимо отметить, что одного курса лечения у таких больных оказывается недостаточно. Обычно для достижения стойкого терапевтического эффекта требуется (в зависимости от степени выраженности заболевания) примерно 2—3 курса в год.
Повторные курсы невропатологи считают возможным проводить в условиях поликлиники, так как больные обычно болезненно реагируют на больничную обстановку. И только первый курс во всех отношениях результативен в условиях больницы, тем более что схему лечения пациенту необходимо подбирать индивидуально. Оказалось, что в ряде случаев препараты, эффективные у одних больных, не помогают, а иногда ухудшают состояние у других больных.
Кроме неврастенического симптомокомплекса, гипоталамические нарушения могут проявляться приступами классических диэнцефальных пароксизмов. Это можно проиллюстрировать следующим нашим наблюдением: Больной И., 42 лет, поступил в неврологическое отделение с жалобами на периодически возникающие у него приступы, во время которых появлялись ощущения сжимания грудной клетки, чувство онемения в руках, покалывания в области сердца, учащения сердцебиения, повышение артериального давления, озноб. Обычно приступы заканчивались обильным мочеиспусканием.
Из истории заболевания И. известно, что в молодости в течение ряда лет он страдал ангинами. Толчком к развитию настоящего болезненного состояния явилось острое респираторное заболевание.
При обследовании больного невропатолог выявил у него снижение чувствительности на правой половине шеи, ограничение движений головы в стороны из-за появления боли в шейном отделе.
На рентгенограмме шейного отдела позвоночника были обнаружены признаки шейного остеохондроза в дисках между третьим и четвертым, а также четвертым и пятым шейным позвонком.
Больному провели курс лечения, аналогичный тому, который получала больная М. (о ней мы упоминали выше), с добавлением отечественного препарата пирроксана. Последний снижает патологическое повышение тонуса симпатического отдела вегетативной нервной системы. В результате проведенного лечения приступы стали реже и выраженность их была меньше. В последующем после нескольких курсов лечения больной И. вернулся к своей работе по основной профессии.
Из приведенных двух примеров видно, что шейный остеохондроз может приводить к развитию гипоталамического синдрома с функциональным усилением деятельности гипоталамуса.
В настоящее время установлено, что особенности клинических проявлений указанного синдрома зависят от того, какой отдел гипоталамуса страдает. В случае хронической недостаточности кровоснабжения задних отделов гипоталамической области развивается клиническая картина, характерная для раздражения симпатического отдела нервной системы, а при недостатке снабжения кровью преимущественно передних и боковых отделов гипоталамической области возникает клиническая картина, характерная для раздражения парасимпатического отдела нервной системы.
В первом случае приступы возникают преимущественно во второй половине дня, а во втором они наблюдаются чаще утром или ночью.
Разумеется, возможны и смешанные формы. Что, кстати, нередко и бывает при остеохондрозе, осложненном гипоталамическим синдромом.
Подробно останавливаясь на этих и других формах, мы надеемся, что подобная информация поможет заболевшему, если у него появятся аналогичные состояния, правильно описывать их. Ведь точный рассказ больного о своих ощущениях позволяет врачу установить точный диагноз и своевременно назначить правильное лечение. В редких случаях остеохондроз может быть причиной своеобразных приступов, которые в медицине известны под названием синкопальных, то есть обморочных.
Синкопальный синдром и дроп-синдром шейного остеохондроза при церебральных осложнениях.
Синкопальный синдром и дроп-синдром. Синкопальный синдром впервые был описан немецким ученым Унтерхарнштейдтом в 1956 году и с тех пор носит его имя. Он заметил, что у некоторых больных шейным остеохондрозом наблюдаются своеобразные приступы, которые заключаются в том, что человек без видимой причины внезапно падает и теряет сознание в виде обморока.
В дальнейшем оказалось, что внезапные падения могут возникать и без потери сознания. Последние были обозначены как дроп-синдром (английское слово «дроп» означает падение).
В основе развития синкопального и дроп-синдрома лежит спазм сосудов. А причиной спазма обычно оказывается раздражение позвоночного нерва остеофитами (костными разрастаниями) и другими патологическими образованиями.
В тех случаях, когда спазм охватывает сосуды, снабжающие кровью нижние отделы ствола мозга, в частности продолговатый мозг, возникает резкая слабость мышц тазового пояса и выключается стволовой механизм поддерживания позы. Если же недостаток кровоснабжения захватывает вышележащие отделы мозгового ствола, где расположена так называемая сетчатая субстанция, происходит также и потеря сознания. Следовательно, и синкопальный, и дроп-синдром определяются уровнем поражения.
Сознание больного восстанавливается быстро, если его сразу же укладывают в горизонтальном положении с опущенной головой. После приступа у больных отмечается чувство разбитости и резкая слабость в ногах.
В некоторых случаях после обморочных приступов наблюдается головная боль , шум в ушах, появление мушек перед глазами. А иногда развивается сонливость в течение 1—2 суток и даже неузнавание окружающего, речевые нарушения. Эти осложнения остеохондроза встречаются редко и, как правило, оканчиваются выздоровлением.
Вестибулярно — стволовой симптом шейного остеохондроза при церебральных осложнениях. Шейный остеохондроз — головокружение.
Очень частым осложнением шейного остеохондроза оказываются симптомы поражения аппарата, ответственного за равновесие — так называемого вестибулярного аппарата. Возникает вестибулярно — стволовой синдром — головокружения при шейном остеохондрозе. В начальной стадии заболевания может быть единственное проявление шейного остеохондроза — головокружение.. Вероятно, это объясняется тем, что вестибулярный аппарат отличается высокой чувствительностью к недостатку кровоснабжения. Основные его проявления следующие.
У больных шейным остеохондрозом возникают головокружения с ощущением вращения предметов и реже в форме кажущегося качания пола под ногами или стен комнаты, неустойчивости при ходьбе. Эти явления характерны для различной патологии в системе позвоночных артерий, но при шейном остеохондрозе головокружения бывают при запрокидывании головы кзади или резких поворотах головы в стороны. При этом появляется тошнота и даже рвота, мелкие колебательные движения глазных яблок.
Кохлеарный симптом шейного остеохондроза при церебральных осложнениях.
Кроме осложнений со стороны вестибулярного, аппарата, при остеохондрозе иногда развивается своеобразный симптомокомплекс, который получил название кохлеарно-стволового, или просто кохлеарного синдрома. Кохлеарный — значит улитковый, а улитка — это место расположения внутреннего уха, го есть аппарата, имеющего отношение к обеспечиванию слуха.
Чем же проявляется кохлеарно-стволовой (кохлеарный) синдром? У больных отмечается шум и звон в ушах. Обычно сильнее в одном из них. При этом больной жалуется на снижение слуха, ощущение легкой заложенности в ухе. Как правило, все эти явления сочетаются с повторяющимися приступами головокружения. Однако нередко кохлеарный синдром встречается и самостоятельно. Следует отметить, что решить вопрос о связи данного синдрома с шейным остеохондрозом не всегда просто. Помогает уточнить диагноз то, что все проявления ярче выявляются при вынужденном положении головы.
Глухота может усиливаться при поворотах и ли закидывании головы, при этом резко усиливается шум в ушах, к которому может добавляться еще свист или звон. В остром периоде, а также при обострении болезненного процесса к ушным явлениям могут добавляться и другие симптомы: щекотание и пересыхание в зеве, кашель, тошнота, потеря аппетита. Эти явления первыми сглаживаются или исчезают, если обострение уменьшается, а ушные нарушения оказываются очень стойкими. Но степень их выраженности в отдельные периоды болезни оказывается неодинаковой: она может быть и большей, и меньшей.
Глоточно — гортанный синдром.
Часто у больных возникает глоточно-гортанный синдром. Как правило, он развивается наряду с другими проявлениями остеохондроза, но иногда осложнения становятся ведущими, особенно если заболевание протекает хронически. Основным проявлением оказываются симптомы чувства инородного тела в глотке, мешающие больному глотать, сухость в горле, иногда чувство зуда. Бывает также чувство покалывания, саднения в глотке и гортани, причем больной не в состоянии точно указать место этосо раздражения. Голос становится менее звучным, речь затухающей, появляется чувство скованности и боли в гортани. Больной замечает, что он устал говорить, и ему нужна передышка. Могут наблюдаться затруднения при проглатывании густой пищи, спазм пищевода. Все эти явления уменьшаются после отдыха.
Больные с указанными неприятными ощущениями в области глотки и гортани нередко обращаются к врачам ларингологам и другим специалистам, считая, что они либо подавились косточкой или же у них имеется какое-то неизлечимое заболевание, например рак. Однако в таких случаях врачу достаточно произвести новокаиновую блокаду шейных корешков — и все явления проходят.
В основе механизма глоточно-гортанного синдрома лежат нейро-сосудистые нарушения иннервации гортани и глотки, а также верхних дыхательных путей возникающие как осложнение шейного остеохондроза.
Зрительные симптомы шейного остеохондроза при церебральных осложнениях.
Источник
Гипоталамический синдром — очень сложный комплекс заболеваний, возникающий при поражении гипоталамуса, для которого характерны эндокринные, вегетативные, трофические и обменные расстройства. Значение и сложность этого заболевания обусловлены его большой распространенностью в сравнении с другими болезнями гипоталамуса, а также сложностью диагностики.
Содержание статьи:
- Причины развития гипоталамического синдрома
- Классификация гипоталамического синдрома
- Симптомы гипоталамического синдрома
- Осложнения гипоталамического синдрома
- Диагностика гипоталамического синдрома
- Лечение гипоталамического синдрома
- Прогноз гипоталамического синдрома
- Профилактика гипоталамического синдрома

Встречается это заболевание не только в практике неврологов, но и в работе терапевтов, эндокринологов, хирургов, гинекологов, офтальмологов. Что касается возраста больных, то чаще всего болезнь развивается у пациентов в возрасте от 13 до 15 лет, а также от 31 до 40. При этом в большинстве случаев ею страдают женщины. Сложность данного заболевания объясняется юным возрастом большинства больных, его прогрессирующим течением, ярко выраженными эндокринными нарушениями. Синдром может стать причиной сложных нарушений в организме, включая эндокринное бесплодие, нарушение репродуктивной функции у женщины, поликистоз яичников, акушерские осложнения.
Причины развития гипоталамического синдрома
Гипоталамус — отдел головного мозга, который отвечает за регуляцию гуморальных и нервных функций. Этот отдел также регулирует обмен веществ, деятельность кровеносных сосудов, психические функции, терморегуляцию, половое и пищевое поведение. Вызывать нарушения в работе гипоталамуса могут самые разные причины:
- злокачественные опухоли в головном мозге;
- нейроинтоксикация, вызванная воздействием на организм алкоголя, токсических веществ, наркотиков;
- черепно-мозговые травмы разной тяжести, повредившие гипоталамус;
- патологические процессы, которые обнаруживаются в сосудистой системе и приводят к инсульту или остеохондрозу в шейном отделе позвоночника;
- хронические заболевания, гипертония, бронхиальная астма, желудочная язва;
- беременность, а также вызванная ею гормональная перестройка в организме женщины;
- умственное или психическое напряжение, стресс или шок;
- инфекции вроде ревматизма, гриппа, малярии, хронического тонзиллита;
- важную роль в развитии патологии играет высокий уровень проницаемости сосудов в гипоталамической области, поскольку именно это влияет на проникновение токсинов и вирусов в эту зону мозга.
Классификация гипоталамического синдрома
В эндокринологии изучению гипоталамического синдрома уделяют очень много внимания. В результате длительных исследований была разработана классификация заболевания, согласно с которой выделяется множество его форм.
По признаку этиологии выделяют несколько типов заболевания, которые были вызваны различными причинами: нейроинфекцией, черепно-мозговой травмой, конституционально-экзогенным ожирением, нейроэндокринной перестройкой организма в пубертатный период.
По клиническим проявлениям синдром классифицируют в зависимости от преобладающего симптома в клинической картине, которым может быть ожирение, герминативное нарушение, гиперкортицизм, нейроциркуляторное расстройство.
По течению заболевания выделяют такие его формы: прогрессирующую, стабильную, регрессивную, рецидивную. Что касается форм гипоталамического синдрома, то к ним относятся следующие:
- Вегетативно-сосудистая форма. Самая распространенная форма заболевания, возникающая в виде кризов. Она характеризуется такими клиническими проявлениями, как нарушение сердечного ритма, тахикардия, колебания артериального давления, нарушение функций дыхания.
- Нарушение терморегуляции. Поскольку гипоталамус играет очень важную роль в процессе регуляции температуры тела, у больных наблюдается повышение температуры тела. Кроме того, к симптомам этой формы синдрома относят приступы голода, жажду, ожирение. Нередко нарушение терморегуляции сопровождается ознобом.
- Гипоталамическая (диэнцефальная) эпилепсия. Для этой формы характерны боли в зоне желудка и сердца, тремор, общая слабость, расстройства дыхания, беспричинный страх, учащенное сердцебиение. Со временем появляются такие осложнения, как судороги, расстройство сознания, серии эпилептических приступов.
- Нейротрофическая форма. У больных наблюдаются трофические расстройства: ожирение или напротив резкое похудение, отеки, головные боли. Во время обострений или после них может появляться высыпание, которое сопровождается сильным зудом.
- Нервно-мышечная форма. Основным проявлением этой формы является физическая астения. Во время нее пациенты жалуются на окоченение и одеревенелость конечностей. Кроме того, время от времени возникают приступы, во время которых больные не могут в течение некоторого времени ходить или стоять.
- Расстройства сна и бодрствования.
- Псевдоневрастеническая и психопатологическая форма. Больные, у которых была обнаружена данная форма заболевания, жалуются на беспокойство, замирание сердца, беспричинный страх, чувство нехватки воздуха, сильную головную боль, озноб, звон в ушах и даже звуковые галлюцинации.
Что касается частоты диагностирования разных форм синдрома, то первое место занимает вегетативно-сосудистая форма (32%), второе — обменно-эндокринная (27%), а третье — нервно-мышечный синдром (10%).
Симптомы гипоталамического синдрома
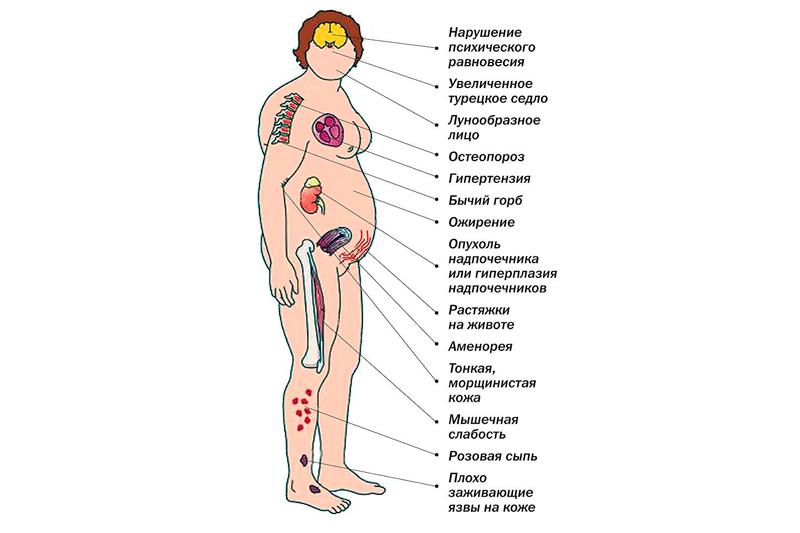
Клиническая картина симптомов гипоталамического синдрома очень многообразная и полиморфная, может проявляться большим количеством постоянных или переходящих расстройств. Прежде всего стоит отметить нарушения обмена веществ, которые могут проявляться такими заболеваниями, как:
- несахарный диабет (сухость во рту, полиурия, общая слабость);
- адипозогенитальная дистрофия (повышенный аппетит, слабость, алиментарное ожирение);
- фронтальный гиперостаз;
- юношеский базофилизм (ожирение, артериальная гипертензия, стрии и растяжения на коже);
- гипофизарная кахексия;
- преждевременное половое созревание или наоборот его задержка;
- гигантизм;
- карликовость.
У больных также наблюдаются психовегетативные симптомы синдрома, в том числе повышенная утомляемость, резкие головные боли, бессонница, сонливость, снижение или наоборот повышение полового влечения, резкие перепады настроения и депрессия.
Происходит также нарушение работы сердечно-сосудистой системы: появляются сосудистые спазмы, снижается физическая выносливость, наблюдается неустойчивое артериальное давление, при стрессе или физической нагрузке учащается сердцебиение.
У пациентов нередко случаются вазоинсулярные и симпатико-адреналовые кризы. Что касается вазоинсулярных кризов, то их характерными признаками являются жар, головокружение, удушье, тошнота, замирание сердца, общая слабость и потливость. Пациенты также жалуются на частые позывы в туалет, а также учащение мочеиспускания. В свою очередь симпатико-адреналовые кризы сопровождаются обычно такими симптомами, как возбуждение, паническая атака, беспокойство.
Продолжительность таких кризов может составлять от 15 минут до 3 часов. Общая слабость и страх рецидива криза сохраняется еще в течение довольно длительного времени. Возникают такие кризы зачастую из-за эмоционального напряжения, боли, изменения метеорологических условий и других причин. Преимущественно кризы возникают вечером, а предшествуют им такие симптомы, как вялость, резкая смена настроения, головная боль и покалывание в зоне сердца.
Осложнения гипоталамического синдрома
Лечение гипоталамического синдрома должно быть комплексным и своевременным, поскольку в ином случае могут возникнуть различные осложнения. А именно, к таким осложнениям прежде всего относятся:
- гинекомастия (патология молочных желез у мужчин, которая характеризуется существенным их увеличением за счет гипертрофии тканей);
- поликистозные изменения яичников;
- нарушения менструального цикла (олиго- и аменореи, маточные кровотечения);
- миокардиодистрофия (вторичное поражение миокарда, которое обусловлено различными метаболическими нарушениями и сопровождается тахикардией, одышкой, перебоями сердечного ритма);
- гирсутизм (рост волос на лице и теле у женщин андрогенного характера);
- инсулинорезистентность;
- тяжелая форма гестоза (патология, при которой у беременной наблюдаются отеки, повышение АД и наличие в моче белка).
Диагностика гипоталамического синдрома
Определение диагноза основывается на тщательно собранном анамнезе, результатах эндокринологического и неврологического обследований, а также биохимического и электрофизиологического исследования. Прежде чем назначить диагноз, врач должен исключить заболевания эндокринных желез, внутренних органов, придаточных полостей. Диагностирование гипоталамического синдрома может сопровождаться некоторыми трудностями, поскольку его симптомы схожи с клиническими проявлениями эндокринных заболеваний. Поэтому прежде чем назначить диагноз, больной должен пройти обследование у эндокринолога и невропатолога.
Для тщательной диагностики гипоталамического синдрома используют такие специфические тесты, как сахарная кривая, ЭЭГ головного мозга, термометрия в трех точках, трехдневные пробы Зимницкого. Важное место среди диагностических методов занимает исследование крови на уровень сахара. Исследование должно проводиться натощак с нагрузкой в 100 г сахара. Во время исследования крови врач может зафиксировать следующие варианты кривой:
- гипергликемический (сахар в крови значительно повышен);
- гипогликемический (сахар ниже нормы);
- двугорбовый (резкое понижение уровня сахара в крови сменяется его повышением);
- торпидный (небольшое повышение глюкозы происходит в одной точке).
При гипоталамическом синдроме показана термометрия, которую проводят в трех точках: прямой кишке и подмышечных впадинах. Во время обследования врач фиксирует такие нарушения, как изотермия, гипо- и гипертемия, термоинверсия. Чтобы диагностировать глубинные нарушения в головном мозге, врач применяет метод электроэнцефалографии. Трехдневная проба по Зимницкому призвана в свою очередь зафиксировать изменение потребляемой и выделяемой пациентом жидкости.
Для выявления опухолей, травм, последствий гипоксии, повышенного внутричерепного давления назначают МРТ головного мозга. Крайне важно во время диагностирования заболевания провести исследование гормонов и биохимических показателей. Полученные данные помогут выявить нарушения в обмене веществ. Помимо перечисленных диагностических методик для получения более детальной клинической картины диагноза применяют также УЗИ надпочечников, внутренних органов, щитовидной железы.
Лечение гипоталамического синдрома
Поскольку гипоталамический синдром является очень сложным заболеванием, которое может проявляться в разных формах, его лечение должно происходить под контролем эндокринолога и невролога. Могут также потребоваться консультации других специалистов.
Медикаментозное лечение гипоталамического синдрома включает в себя следующие мероприятия:
- назначение медикаментов, которые влияют на состояние парасимпатического и симпатического тонуса (беллоид), бета-адреноблокаторы (обзидан), холинолитики (платифиллин), адренолитики (пирроксан), ганглиоблокаторы;
- прием психотропных препаратов — анксиолитики (клоназепам, ксанакс) и антидепрессанты (амитриптилин, леривон, прозак);
- общеукрепляющие препараты — витамин С, а также витамины группы В;
- медикаменты для лечения основной болезни, а также медикаменты для дезинтоксикационной терапии.
Основной целью лечения гипоталамического синдрома считается коррекция нарушений функций гипоталамуса. Разумеется, лечение должно быть комплексным. А именно, на первом этапе лечения осуществляется устранение причин, которые вызвали развитие заболевание. Например, это может быть лечение травм и опухолей, санация инфекционных очагов. Если была диагностирована интоксикация наркотиками, алкоголем, пестицидами, то назначается дезинтоксикационная терапия.
Наибольший дискомфорт больным гипоталамическим синдромом приносят кризы. Для их предотвращения врач может назначить следующие медикаменты: пирроксан, эглонил, беллатаминал, антидепрессанты и грандаксин. Для устранения нарушений в обмене веществ подходят такие методы, как витаминотерапия и диетотерапия.
Крайне важно устранить также различные нейроэндокринные нарушения с помощью заместительной терапии, диеты, препаратов-регуляторов нейромедиаторного обмена. Для лечения заболевания врачи также нередко назначают медикаменты, которые улучшают мозговое кровообращение, кальций, витамины группы В.
Стоит также отметить, что по сути гипоталамический синдром является целой системой заболеваний и отдельных симптомов. Поэтому крайне важно выявить ведущий синдром во время диагностики, поскольку от этого и будет зависеть эффективность лечения. К тому же, гипоталамический синдром может проявляться в разных формах.
Поэтому при лечении заболевания необходимо исходить из особенностей каждого отдельного случая. А именно, острые и хронические инфекции требуют срочной рассасывающей и противовоспалительной терапии. В свою очередь посттравматический синдром должен лечиться с помощью цереброспинальной пункции и дегидратации. Для восстановления после нарушения углеводного баланса назначается диета и витаминотерапия. Дополнительными методами лечения, которые показали свою эффективность, считаются иглорефлексотерапия, лечебная гимнастика и физиопроцедуры.
Прогноз гипоталамического синдрома
Поскольку гипоталамический синдром считается очень серьезным и сложным заболеванием, своевременность его диагностирования и лечения играют чрезвычайно важную роль. В случае запоздалой диагностики заболевания, возможны осложнения для организма больного. Прежде всего к ним можно отнести появление артериальной гипертензии. К тому же, на фоне синдрома может развиться сахарный диабет и миокардиодистрофия.
Отдельно стоит сказать и о трудоспособности больного, которая определяется в зависимости от симптомов и тяжести заболевания. В любом случае на время лечения необходимо максимально ограничить физическое и психическое перенапряжение, а также исключить работу ночью. Существует реальная возможность полной утраты трудоспособности. Однако она возникает исключительно в случае частых кризов, а также в следствие тяжелых и осложненных эндокринных заболеваний. Кстати, в таких случаях больным в зависимости от их профессии может быть назначена III или II группа инвалидности.
Профилактика гипоталамического синдрома
К сожалению, назвать какие-либо определенные специфические профилактические меры для предупреждения возникновения гипоталамического синдрома нельзя. Вся профилактика этого заболевания сводится по сути к правильному образу жизни. Во-первых, необходимо придерживаться принципов здорового полноценного питания, которые предусматривают ограничение употребления животных жиров, а также введение в рацион фруктов и овощей. Во-вторых, стоит ограничить эмоциональные и физические напряжения. Кроме того, желательно включить в рацион продукты, содержащие в больших количества йод.
Источник
