Дифференциальная диагностика головная боль тесты

Центральным механизмом головной боли напряжения является снижение ингибиторной активности ствола головного мозга.
1. Амитриптилин обладает следующими эффектами
1) антидепрессивным;+
2) антиконвульсивным;
3) антипсихотическим;
4) противоболевым.+
2. Антидепрессантами второго выбора при лечении головной боли напряжения являются
1) венфлаксин;+
2) миртазапин;+
3) феварин;
4) ципрамил.
3. В качестве препаратов первого выбора при головной боли напряжения среди антидепрессантов рекомендуется
1) амитриптилин;+
2) венфлаксин;
3) сертралин;
4) ципрамил.
4. В условиях стационара необходимо проводить отмену следующих препаратов
1) антидепрессантов;
2) антиконвульсантов;
3) барбитуратов;+
4) опиоидов.+
5. Главными провоцирующими факторами головной боли напряжения являются
1) артериальная гипертония;
2) напряжение мышц головы и шеи на фоне длительного пребывания в вынужденной позе;+
3) органическое поражение головного мозга;
4) эмоциональный стресс.+
6. Головная боль напряжения встречается чаще у
1) детей;
2) женщин;+
3) мужчин;
4) подростков.
7. Головная боль напряжения имеет продолжительность
1) от 10 минут до 30 минут;
2) от 30 минут до 1 часа;
3) от 30 минут до 24 часов;
4) от 30 минут до нескольких суток.+
8. Головная боль напряжения относится к
1) вторичным цефалгиям, которые не связаны с органическим поражением головного мозга, мозговых сосудов, других структур, расположенных в области головы и шеи;
2) первичным цефалгиям, которые не связаны с органическим поражением головного мозга;
3) первичным цефалгиям, которые не связаны с органическим поражением головного мозга, мозговых сосудов, других структур, расположенных в области головы и шеи;
4) первичным цефалгиям, которые не связаны с органическим поражением головного мозга, мозговых сосудов, других структур, расположенных в области головы и шеи и системными заболеваниями.+
9. Детоксикационная терапия при выраженном абузусе включает в себя
1) антидепрессанты;+
2) кортикостероиды;+
3) плазмоферез;
4) регидратацию.+
10. Длительность терапии миорелаксантами при головной боли напряжения составляет
1) 2 месяца;+
2) 2 недели;
3) 3 месяца;
4) 6 месяцев.
11. Для головной боли напряжения характерны симптомы
1) головная боль по типу «каски»;+
2) двусторонняя сжимающая боль;+
3) пульсирующая боль;
4) усиление боли при физической нагрузке.+
12. Для профилактики головной боли напряжения рекомендуются
1) антидепрессанты;+
2) вазоактивные препараты;
3) нейролептики;
4) ноотропные препараты.
13. К «сигналам опасности» у пациентов с головной болью относятся
1) медленно нарастающая боль;
2) отек зрительного нерва;+
3) признаки внутричерепной гипертензии;+
4) строго односторонняя боль.+
14. К ведущим клиническим проявлениям хронической мигрени относятся
1) «фоновая» боль;+
2) кластерная боль;
3) пульсирующая боль;
4) частые приступы головной боли.+
15. К диагностическим критериям нечастой эпизодической головной боли напряжения, не сочетающейся с напряжением перикраниальных мышц, относятся
1) двусторонняя локализация;+
2) легкая или умеренная интенсивность;+
3) отсутствие тошноты;+
4) фотофобия.
16. К нелекарственным методам лечения головной боли напряжения относятся
1) постизометрическая релаксация;
2) психотерапия;+
3) физиотерапия;+
4) электромиографическая биологическая обратная связь.+
17. К первичным головным болям относятся
1) головная боль напряжения;+
2) головная боль, связанная с инфекцией;
3) головная боль, связанная с травмой головы;
4) мигрень.+
18. Какая шкала используется для определения интенсивности головной боли?
1) вербальная описательная шкала;
2) визуальная аналоговая шкала боли;+
3) шкала Гамильтона;
4) шкала лиц.
19. Лекарственно-индуцированная боль на фоне приема парацетамола возникает
1) при регулярном приеме парацетамола более 15 дней в месяц на протяжении более 3 месяцев;+
2) при регулярном приеме парацетамола более 15 дней в месяц на протяжении более 6 месяцев;
3) при регулярном приеме парацетамола более 30 дней в месяц на протяжении более 12 месяцев;
4) при регулярном приеме парацетамола более 30 дней на протяжении более 6 месяцев.
20. Лекарственный абузус – это
1) избыточное применение обезболивающих препаратов для купирования головной боли;+
2) недостаточное применение обезболивающих препаратов для купирования головной боли;
3) непродолжительное (в течение одного или нескольких дней) употребление обезболивающих препаратов;
4) употребление лекарственного препарата не применимого для купирования головной боли.
21. Наибольшая сила боли при лекарственно-индуцированной (абузусной) головной боли проявляется
1) в вечерние часы;
2) в утренние часы;+
3) после приема пищи;
4) при пробуждении от ночного сна.+
22. Одномоментно можно отменять
1) антидепрессанты;
2) барбитураты;
3) бензодиазепиновые анальгетики;
4) неопиоидные анальгетики.+
23. Побочными эффектами нестероидных противовоспалительных препаратов являются
1) гастропатия;+
2) понижение артериального давления;
3) риск кровотечения;+
4) усиление головной боли.
24. Препаратом первого выбора для купирования болевого эпизода является
1) диклофенак;
2) ибупрофен;+
3) напроксен;
4) парацетамол.
25. При головной боли напряжения препаратами резерва (при непереносимости антидепрессантов) являются
1) габапентин;+
2) сульпирид;
3) топирамат;+
4) хлорпротиксен.
26. При назначении обезболивающих препаратов для купирования головной боли напряжения используют следующие принципы
1) выбор анальгетиков должен быть сделан на основании их эффективности и побочных эффектов;+
2) нестероидные противовоспалительные препараты менее эффективны, чем ацетилсалициловая кислота;
3) нестероидные противовоспалительные препараты могут применяться у пациентов при частоте приступов не более 2 раз в неделю;+
4) при использовании нестероидных противовоспалительных препаратов необходимо учитывать побочные эффекты на дыхательную систему.
27. При типичной клинической картине головной боли напряжения рекомендуется
1) МРТ;
2) инструментальная диагностика;
3) исследование неврологического статуса;+
4) лабораторная диагностика.
28. Профилактическая работа с пациентами с головной болью напряжения проводится специалистами
1) врачом общей практики;+
2) неврологом;+
3) офтальмологом;
4) психиатром.
29. Разовая доза препарата выбора – ибупрофен – для купирования головной боли составляет
1) 100 – 200 мг;
2) 200 – 800 мг;+
3) 400 – 800 мг;
4) 50 – 100 мг.
30. Рекомендуется считать эффективным профилактическое лечение головной боли напряжения, если частота эпизодов
1) через 1 месяц сокращается на 50%;
2) через 3 месяца сокращается на 50%;+
3) через 6 месяцев полностью исчезает;
4) через 6 месяцев сокращается на 50%.
31. С какими заболеваниями проводят дифференциальную диагностику головной боли напряжения?
1) артериальной гипертонией;
2) новообразованиями головного мозга;
3) соматоформными расстройствами;
4) хронической мигренью.+
32. Средним возрастом дебюта головной боли является
1) 20 – 25 лет;
2) 25 – 30 лет;+
3) 30 – 35 лет;
4) 60 – 70 лет.
33. Терапия головной боли напряжения заключается в
1) гипотензивной терапии;
2) купировании болевых эпизодов;+
3) поведенческой терапии;+
4) профилактическом лечении.+
34. Уровень достоверности доказательств поведенческой терапии составляет
1) 1а;+
2) 2a;
3) 2b;
4) 3.
35. Уровень достоверности доказательств при лечении комбинированными анальгетиками составляет
1) 1/2;
2) 1a/2b;
3) 2b/3;+
4) 4/5.
36. Уровень убедительности рекомендаций пальпации перикраниальных мышц с целью выявления мышечного напряжения составляет
1) A;
2) B;+
3) C;
4) D.
37. Уровень убедительности рекомендаций при достижении улучшения в повышении работоспособности и качества жизни пациентов составляет
1) A;
2) B;+
3) C;
4) D.
38. Хронические головные боли – это
1) головные боли с частотой более 10 дней в месяц в течение более 6 месяцев;
2) головные боли с частотой более 15 дней в месяц в течение более 3 месяцев;+
3) головные боли с частотой более 20 дней в месяц в течение более 6 месяцев;
4) головные боли с частотой более 5 дней в месяц в течение более 3 месяцев.
39. Центральным механизмом головной боли напряжения является
1) возбуждение ноцицептивных нейронов передних рогов спинного мозга;
2) ослабление вазодилататорных стимулов;
3) снижение ингибиторной активности ствола головного мозга;+
4) экспрессия протонкогенов.
40. Частыми коморбидными нарушениями при головной боли напряжения являются
1) артериальная гипертония;
2) депрессия;+
3) панические атаки;+
4) сахарный диабет;
5) соматоформные расстройства.+
Источник
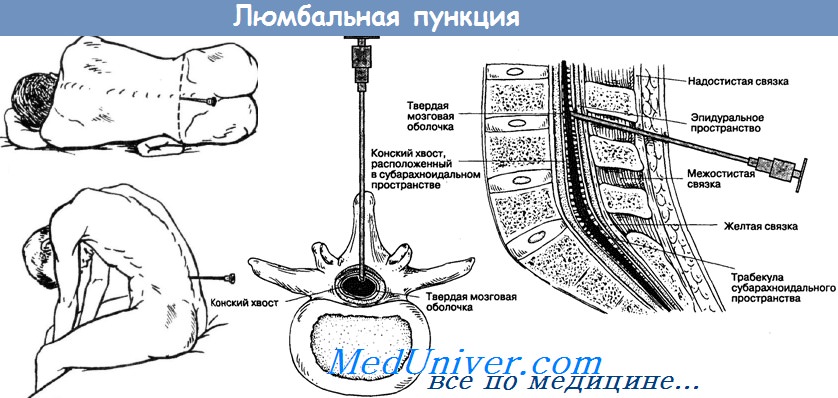
Люмбальная пункция при головной боли. Дифференциальный диагноз первичной головной боли.Люмбальная пункция для анализа цереброспинальной жидкости (ЦСЖ) показана при острых и хронических менингитах, субарахноидальном кровоизлиянии, доброкачественной внутричерепной гипертензии или подозрении на головную боль, связанную с низким давлением ЦСЖ. Время проведения по отношению к КТ. Предпочтительнее проводить КТ до ЛП. Если КТ выявляет значительный эффект сдавления, связанный с массивными внутричерепными поражениями, такими как смещение через срединную линию, облитерация базилярных цистерн или сдавленный четвертый желудочек, ЛП лучше не проводить, чтобы избежать нежелательной дислокации мозга с его вклинением или образования центральных мозговых грыж в большом затылочном отверстии. Если при КТ обнаруживаются признаки субарахноидального кровоизлияния, нет необходимости проводить ЛП. Если есть подозрение на менингит, а КТ задерживается более чем на несколько минут, необходимо начать антибиотикотерапию в ожидании ее проведения. ЛП должна быть проведена после получения нормальных результатов КТ. Если проведение КТ задерживается на несколько часов, а подозрение на менингит имеет под собой очень веские основания, необходимо провести ЛП и назначить необходимые антибиотики без КТ. Прогноз у больных менингитом в большой степени зависит от того, как рано начато лечение. Анализ ЦСЖ. Давление жидкости при проколе является наиболее важным показателем у пациентов с подозрением на псевдоопухоль мозга (обычно более 250 мм рт. ст.) или головную боль, обусловленную низким давлением ЦСЖ. При подозрении на субарахноидальное кровоизлияние необходимо произвести подсчет клеток в первой и последней пробирках с ЦСЖ, а также провести тест на ксантохромию. Знание того, что количество эритроцитов существенно не меняется между двумя пробирками, помогает подтвердить диагноз и избежать обычной дилеммы, является ли примесь крови «травматической» (путевой). Ксантохромия — это желтоватый цвет супернатанта ЦСЖ, возникающий в результате или присутствия продуктов распада гемоглобина, или очень высокой концентрации белка. Если пациент обследуется через несколько дней после того, как произошло субарахноидальное кровоизлияние, эритроциты в ЦСЖ могут отсутствовать, но ксантохромия в результате распада гемоглобина сохраняется до 2 недель. Необходимо послать ЦСЖ для анализа на бактерии, грибы и туберкулезную палочку. Чувствительным методом определения наличия инфекции является полимеразная цепная реакция (ПЦР). Необходимо провести также тест на венерические болезни (сифилис) и тест на криптококковый антиген. При подозрении на злокачественное новообразование необходимо послать на цитологический анализ по меньшей мере 10 мл жидкости.
Церебральная ангиография должна быть срочно проведена всем пациентам, у которых по данным КТ и Л П диагностируется субарахноидальное кровоизлияние. Обязательно проведение церебральной панартериографии, поскольку предполагаемая локализация аневризмы, базирующаяся на данных КТ, не всегда является точной, к тому же у многих пациентов имеются множественные аневризмы. Кадры с задержанной венозной фазой являются золотым стандартом в оценке церебрального венозного тромбоза, который также может вызывать субарахноидальное кровотечение. I. Электроэнцефалография (ЭЭГ) показана при подозрении на эпилептические припадки. Головная боль часто возникает в сочетании с эпиприпадками. Парциальные припадки могут привести к возникновению преходящего неврологического дефицита, и их бывает трудно отличить от мигрени с аурой и ТИА. Дифференциальный диагноз первичной головной боли.Мигрень — это генетическое заболевание, при котором имеется предрасположенность пациента к возникновению у него эпизодов головной боли, дисфункции желудочно-кишечного тракта или нервной системы. Вопреки распространенному мнению, мигрень необязательно характеризуется выраженной головной болью. Определение мигрени, данное Международным Обществом Головной Боли, достаточно специфично для исследовательских целей, но, вероятно, слишком ограничено для клинической практики. Мигрень наследуется аутосомно-доминантным путем и, в общем, не является угрожающим жизни заболеванием, т. е. она наследуется тем же способом, что и карий цвет глаз. И само собой разумеется, что примерно две трети всего населения страдает от мигрени. Имеются убедительные доказательства того^ что головная боль напряжения является скорее формой мигрени, чем отдельным заболеванием. Приступы мигрени возникают в результате воздействия внешних стимулов, или триггеров, на человека, предрасположенного к мигрени. Триггерами могут быть гормональные изменения, стресс, нервное истощение, определенные пищевые продукты, алкоголь, определенные запахи, табачный дым, физические упражнения, усталость, недостаточный сон, голод и травма головы. У женщин приступы мигрени возникают чаще, чем у мужчин, так как они чаще подвергаются воздействию триггеров (колебания уровня эстрогенов во время менструации;,, беременность, прием оральных контрацептивов и менопауза), но генетическая предрасположенность у них не больше, чем у мужчин. Выделяют четыре основные фазы мигрени: продрому, ауру, головную>боль и поетдрому. Необязательно, чтобы все фазы присутствовали в одном приступе мигрени. – Продрома возникает за несколько часов или дней до появления головной болт и заключается в изменениях настроения (раздражительность или; депрессия) или в выраженном желании съесть определенную пищу. Хотя шоколад; орехи и бананы часто считают триггерами мигрени, желание съесть эти продукты часто является проявлением продромы мигрени, – Аура может быть зрительной, сенсорной, моторной или отражать вовлечение в процесс ствола мозга (например, головокружение или диплопия) или коры (например, афазия). Симптомы обычно мигрирующие — например, двигающиеся или пульсирующие пятна в поле зрения, или онемение-, которое возникает в какой-то части одной конечности, а затем за несколько минут или часов распространяется на всю конечность или захватывает и другие конечности. Блуждающая природа симптомов отражает распространяющуюся волну кортикальной депрессии, возникающую во время мигрени. Зрительные симптомы могут быть любой формы (пятна,, круги, волнообразные или зигзагообразные линии), любого цвета (бесцветные, серебряные, черные, белые или слегка окрашенные), они могут быть гемианоптическими или захватывать все поле зрения и, как правило, двигаются (пересекают поле зрения, плавают, пульсируют или дают ощущение тепловой волны). Аура может быть единственным симптомом приступа мигрени (аура без головной боли — ацефалгичная мигрень); она может возникать до, во время и после головной боли (головная боль с аурой — классическая мигрень) или вообще отсутствовать (головная боль без ауры — обычная мигрень). – Характер головной боли не настолько помогает в установлении диагноза, как принято считать. Хотя головная боль может быть выраженной, пульсирующей и захватывать половину головы, необязательно, чтобы она имела какую-либо из этих характеристик. Мигренозные головные боли часто не очень сильные, сжимающие или тупые, они могут захватывать обе половины головы. Приступ головной боли развивается обычно постепенно, от нескольких минут донескольких часов, и длится, как правило, от нескольких часов до нескольких дней. Головная боль может сочетаться с тошнотой, рвотой, фотофобией, фонофобией или затруднениями концентрации внимания. В этой фазе могут доминировать желудочно-кишечные проявления: желудочные колики, метеоризм и диарея (т. н. абдоминальная мигрень). Абдоминальные симптомы часто исчезают вскоре после развития диареж. В течение этой фазы часто (развивается преходящее нарушение автономной регуляции, что проявляется в колебаниях артериального давления. (5) Постдрома проявляется недомоганием на протяжении нескольких часов после головной боли. Могут наблюдаться также изменения настроения, нарушения концентрации внимания и чувствительность при пальпации волосистой части головы или мышц. Сон часто облегчает приступ мигрени, и пациенты стремятся отдохнуть в спокойной обстановке в темной комнате. Диагноз мигрени ставится исключительно по анамнезу. Под влиянием отрывочных сведений и рекламы сильнодействующих лекарственных препаратов пациенты начинают верить в то, что повторяющиеся головные боли, которые их беспокоят, являются проявлением синусита, напряжения или «регулярных головных болей». В результате выявить анамнез «мигрени» зачастую трудно. Прежде чем расспрашивать пациента, было бы полезно объяснить ему, как проявляется мигрень. Если у врача имеется хотя бы малейшее сомнение в диатозе мигрени, необходимо провести диагностическое обследование для обнаружения других причин головной боли. 2. Кластерная головная боль встречается гораздо реже, чем мигрень. Она возникает преимущественно у мужчин и проявляется сильной, пульсирующей, периорбитальной головной болью в сочетании с ипсилатеральньш слезотечением, инъекцией конъюнктивы, заложенностыо носа и ринореей. Алкоголь часто провоцирует приступ. Приступы чаще всего возникают по ночам, продолжаются от 30 минут до 3 часов и могут возобновляться несколько раз в течение дня. В отличие от пациентов, спадающих мигренью, больные кластерной головной болью предпочитают ходить и сохраняют активность во время приступа. Термин “ciaster” («гроздь») происходит от сезонного возникновения множественных эпизодов головной боли в течение недель и месяцев, которые перемежаются периодами ремиссии. Существуют эпизодическая и хроническая формы.
Видео техники люмбальной (спинномозговой) пункции– Также рекомендуем “Вторичная головная боль. Субарахноидальное кровоизлияние. Менингит. Субдуральная гематома. Внутримозговое кровоизлияние.” Оглавление темы “Головные боли. Дифференциальная диагностика головных болей.”: |
Источник