Базилярная форма мигрени что это


Врачи разделяют мигрень на несколько видов или форм для более точной диагностики и, соответственно, разработки подходящего лечения: мигрень без ауры (простая), мигрень с аурой (классическая), мигренозный статус, осложненная форма, другие виды (рассматриваются офтальмоплегическая и ретинальная мигрень).
Некоторые из этих видов дополнительно делятся на несколько подвидов болезни, что делает возможной классификацию большего числа частных и редких состояний. Как и в случае с другими болезнями, всегда отдельно выделяют неуточненную форму заболевания, когда более точный диагноз по каким-то причинам установить не удается.
Какие фазы включает в себя каждый приступ мигрени, и как научиться контролировать боль, можно прочитать в отдельной статье нашего сайта:
Симптомы и признаки мигрени: как вовремя распознать боль
Простая форма
Самой распространенной формой заболевания (80% случаев) считается мигрень без ауры. Обычно это пульсирующая боль средней (умеренной) или выраженной интенсивности, причем один и тот же человек может в одном случае испытывать умеренную боль, а в другом – сильную. Продолжается она обычно от 4 до 72 часов и затрагивает одну половину головы.
Любое напряжение во время мигрени с аурой усиливает боль, поэтому люди предпочитают справляться с приступом в лежачем положении, хотя есть те, кто замирает в вертикальном положении.
Дополнительно могут проявляться тошнота и рвота, боязнь света (фотофобия), шума (фонофобия) и запаха (осмофобия). Люди уменьшают вероятность появления всех этих раздражителей, закрывая окна и шторы, выключая свет и все бытовые приборы.

Также мигрень без ауры характеризует фаза продрома, т.е. предварительные симптомы, которые за несколько дней или несколько часов предупреждают о скором наступлении боли. Эти симптомы могут выражаться в изменении настроения, работоспособности, отношения к еде и аппетиту и некоторым другим проявлениям. После приступа обычно наступает восстановительный период, когда человек чувствует усталость, слабость, сонливость.
Стоит ли сразу открывать аптечку и тянуться за таблеткой во время приступа головной боли? Если боль нестерпима — принимайте лекарство, рекомендованное врачом, если боль — легкой интенсивности, попробуйте снять ее с помощью методов народной медицины. Подборку рецептов мы сделали для Вас в отдельной статье нашего сайта:
Лечение мигрени народными средствами
Классическая форма
Иначе мигрень с аурой называют классической или ассоциированной. Этот вид заболевания встречается не столь часто. Отличается мигрень с аурой от первого рассмотренного варианта наличием еще одной фазы – фазы ауры.
Аура – это предшествующие непосредственно приступу неврологические симптомы, которые могут затрагивать восприятие, мышление, речь, двигательные функции и другие процессы.
У пациентов с этой формой болезни не обязательно каждый раз возникает аура, могут наблюдаться и обычные приступы, без нее, а иногда аура возникает без последующей головной боли.
Мигрень с аурой
Для более четкой диагностики мигрень с аурой разделяют на несколько видов:
- Типичная мигрень с аурой или мигрень с типичной аурой, которой свойственно рассмотренное выше описание. Аура в этом случае не длится более часа, обычно время этой фазы составляет от 20 до 40 минут.
- Может встречаться заболевание с длительной или пролонгированной аурой, когда та длится более часа, но не дольше 7 суток. При этом неврологического дефицита не возникает, т.е. после прекращения фазы уходят все симптомы ауры.

- Когда симптомы ауры появляются слишком быстро (менее 4 минут), такое заболевание определяют как мигрень с острым началом ауры.
- Уже упомянутая аура без боли обычно встречается у мужчин зрелого возраста. Этот вид мигрени наиболее труден в плане постановки диагноза и обязательно должен исключать более серьезные заболевания. Хотя подобные «приступы» – это все-таки редкость, куда чаще такие безболезненные проявления чередуются с обычными приступами мигрени.
Гемиплегическая
Еще одна разновидность заболевания – гемиплегическая мигрень. Возникает она достаточно редко и характеризуется слабостью или полной обездвиженностью мышц одной из сторон тела. Больше всего эти проявления выражены в руке, длятся недолго, а затем сменяются головной болью на противоположной стороне. Подобные приступы с двигательными нарушениями практически не встречаются более 2 раз в жизни у одного человека, сменяются обычной формой заболевания.
Семейная гемиплегическая мигрень может диагностироваться в тех случаях, когда у пациента есть хотя бы один родственник первой степени с подобными приступами.
Существенно облегчает диагностику аналогичность случаев: и начало приступов, и локализация двигательных нарушений, и их продолжительность у родственников обычно совпадают.
Базилярная форма
Также выделяют базилярную или синкопальную мигрень – одно из наиболее опасных заболеваний. Обычно такая форма болезни наблюдается у молодых девушек от 17 до 20 лет астенического телосложения.
Аура развивается очень быстро, сопровождается головокружением, снижением слуха, звоном в ушах, зрительными и речевыми нарушениями, двигательными расстройствами, нарушением чувствительности. Когда головная боль достигает пика, возможна потеря сознания вплоть до комы. Через 30-60 минут вся эта серьезная и опасная симптоматика проходит. Иногда базилярная форма заболевания чередуется с обычными приступами, а после 20 лет обычно трансформируется в другие, более легкие формы.

Абдоминальная
Среди видов классической мигрени, рассматривают и ее эквиваленты, которые диагностировать невозможно, пока они не «трансформируются» в одну из вышеописанных форм. Например, можно рассмотреть так называемую абдоминальную форму. Чаще всего это детская мигрень, когда дети чувствуют все те же симптомы, кроме одного наиболее существенного – головной боли. У них сильная боль появляется в области живота, а диагностика основывается только на исключении всех других возможных причин появления болей в животе.
Детская мигрень может развиваться с самого раннего возраста (2-3 года), но чаще всего связана с началом полового созревания, когда меняется гормональный фон.
Конечно, детская мигрень может быть такой же, как у взрослых, и почти всегда это наследственная проблема, но иногда встречаются и нетипичные варианты. Чаще всего со временем такие «необычные» приступы становятся типичными – с головной болью.
Мигренозный статус
Состояние, когда приступы головной боли появляются один за другим, сопровождаются непрекращающейся рвотой и, соответственно, общей слабостью, называется мигренозным статусом. По своему течению и развитию мигренозный статус может быть единовременным приступом, длящимся более трех суток, или чередованием приступа и относительного затишья, которое длится менее 4 часов. Справиться, как с обычной головной болью, в этом случае нельзя.

Чтобы четко диагностировать у пациента подобное состояние, нужно проанализировать наличие следующих симптомов:
- для человека вообще характерны приступы сильной головной боли, а это последнее состояние отличается от них только продолжительностью,
- головная боль имеет выраженную интенсивность и не проходит дольше 72 часов,
- никаких других причин, вызывающих головную боль, нет.
Осложненный вариант
Как видно из названия, эту форму заболевания характеризуют некоторые осложнения. Осложненной называют тот вид мигрени, при котором неврологические проявления, характерные для самого приступа, остаются и после его завершения. Это могут быть двигательные нарушения, речевые расстройства, изменение чувствительности, зрительные искажения или другие признаки поражения головного мозга. Такие последствия, казалось бы, простой головной боли могут пройти через несколько месяцев или недель, а могут сохраняться намного дольше.
Другие виды
Среди других видов заболевания рассматриваются более редкие формы – ретинальная и офтальмоплегическая мигрень.
Ретинальная
Под ретинальной мигренью понимают состояние, когда во время приступа головной боли у человека появляется «слепое пятно», т.е. пропадает участок поля зрения, или полностью пропадает зрение одного глаза (располагающегося на той же стороне, где болит голова). Длится ретинальная мигрень не дольше часа, а порядок возникновения зрительных изменений и головной боли может быть различным (иногда сначала нарушаются зрительные функции, а потом приходит боль, иногда – наоборот). Чаще всего такая форма заболевания позже «превращается» в обычную.
Офтальмоплегическая
Еще одна редкая разновидность болезни – офтальмоплегическая мигрень – связана с нарушением деятельности мышц глазного яблока, из-за чего перед или после приступа головной боли могут появляться различные симптомы: птоз (опускание) века, паралич глазодвигательных мышц, двоение в глазах, косоглазие, расширение зрачка на той стороне, где локализована боль в голове и т.д. Заболевание также происходит очень редко и после 1-2 приступов переходит в обычную форму.
Сложно диагностировать конкретный вид заболевания из этих двух. Часто врачи идентифицируют ретинальную мигрень как офтальмоплегическую, что затрудняет как статистические данные, так и варианты лечения. Но такие состояния не становятся проблемой больных, поскольку возникают редко и всегда заканчиваются, переходя в другую форму мигрени.
Источник

Дата публикации: 05.05.2019
Дата проверки статьи: 02.12.2019
Базилярная мигрень — редкая форма мигрени с аурой, связанная с ослаблением кровотока в базилярной артерии, и последующим нарушением функций отделов головного мозга. Встречается преимущественно у женщин худощавого телосложения в возрасте 17-20 лет. С возрастом уменьшается тяжесть симптомов и продолжительность мигренозных приступов.
Приступообразные, интенсивные головные боли возникают сразу после ауры, которая включает головокружения, тошноту, зрительные, речевые, слуховые и двигательные нарушения. В ходе диагностики необходимо исключить другие заболевания с подобными симптомами, выяснить причины мигрени базилярного типа.
Симптомы базилярной мигрени
Для заболевания характерно наличие ауры. Это предвестники приступа мигрени, проявляющиеся головокружением, слабостью, состоянием расстроенного сознания, расстройством координации движений, понижением слуха, шумом в ушах, раздвоением видимых предметов, нарушением речи. Симптомы возникают последовательно, их как минимум два из вышеперечисленных. Каждый признак длится не менее пяти минут и не более часа. При этом общая продолжительность ауры не превышает 60 минут. В тяжёлых случаях аура продолжается около 8 часов уже на фоне головной боли.
Далее за аурой возникает интенсивная, пульсирующая головная боль в затылочной области, чаще односторонняя. Иногда головная боль может иметь другую локализацию. У третьей части пациентов наблюдается страх перед произнесением каких-либо звуков, повышенная чувствительность глаз к свету, тошнота, рвота. Возможна кратковременная утрата сознания с последующим нарушением памяти о событиях, предшествующих обмороку. Обычно приступ прекращает сон или рвота, после чего появляется ощущение боли в мышцах, слабость, раздражительность, снижение концентрации внимания.
Приступ базилярной мигрени возникает на фоне нарушений в базилярной артерии, которая кровоснабжает лабиринт внутреннего уха, отделы ствола головного мозга, мозжечок, затылочные доли. Головные боли тесно связаны с гидропсом лабиринта (повышенное давление), который может быть причиной мигренозного приступа или его осложнением. Мигрень базилярного типа имеет зависимый характер с ранее полученной травмой позвоночника в шейном отделе, аномалиями развития позвоночника, нестабильностью позвонков шейного отдела.
Провоцирующие факторы, под воздействием которых развивается базилярная мигрень:
- бессистемное применение высоких доз анальгетиков, сильнодействующих алкалоидов;
- стресс;
- генетическая предрасположенность;
- депрессивные состояния;
- высокое артериальное давление;
- психо-эмоциональное переутомление;
- никотиновая зависимость;
- нарушение режима труда и отдыха;
- злоупотребление кофеиносодержащих напитков, кофе;
- хроническое недосыпание;
- гормональный дисбаланс;
- голод;
- яркий свет, шум;
- погодные изменения;
- прием противозачаточных средств у женщин.
Диагностика
Диагностику базилярной мигрени проводит врач-невролог, и она основана на данных неврологического обследования, изучении истории болезни, анализе жалоб больного. Из разговора с пациентом специалист уточняет время возникновения и продолжительность приступов головной боли, наличие сопутствующих признаков. Подобные с мигренью симптомы свойственны другим заболеваниям, как транзиторная ишемическая атака, болезнь Меньера, синдром позвоночной артерии, ретинальная мигрень, что требует проведения дополнительного обследования.
Для оценки функциональной активности мозга, выявления патологических нарушений выполняют электроэнцефалографию. Для анализа мозгового кровообращения назначают ультразвуковое сканирование сосудов головы и шеи, магнитно-резонансную томографию сосудов головного мозга, реоэнцефалографию. С целью обнаружения патологических изменений в неврологическом статусе проводят компьютерную томографию или магнитно-резонансную томографию головного мозга.
При подозрении на вестибуло-кохлеарный синдром необходима консультация сурдолога, который определяет степень снижения слуха с помощью аудиометрии, электрокохлеографии. Для оценки функций вестибулярного анализатора осуществляют электронистагмографию, вестибулометрию, калорическую пробу, видеокулографию.
Лечение
Лечение базилярной мигрени сложное, и подразумевает купирование возникшего приступа и предупреждение нового эпизода мигрени. Нестероидные противовоспалительные препараты и триптаны не приносят нужного результата. Временно облегчают состояние в период мигренозного приступа комбинированные обезболивающие средства. Хороший эффект оказывают ингаляции кислородом углекислым газом. В повседневной жизни это средство малодоступно, поэтому наиболее часто купируют приступ с помощью синтетических глюкокортикостероидов.
В межприступный период принимают успокаивающие препараты. Их задача — укрепить нервную систему, повысить устойчивость организма к стрессу, привести в норму эмоциональную нестабильность. При поражении слухового нерва, органов вестибулярного аппарата принимают препараты, которые нормализуют кровоток в базилярной артерии, улучшают микроциркуляцию, стабилизируют давление жидкости внутри перепончатого лабиринта внутреннего уха. Хорошо дополнять медикаментозное лечение аутотренингами, физиотерапевтическими процедурами: массажем шейно-воротниковой зоны, водными процедурами, рефлексотерапией, лечебной физкультурой.
Мигренозные приступы тяжело переносятся, ухудшают качество жизни пациента, приводят к утрате трудоспособности. К возможным осложнениям базилярной мигрени относят:
- вестибуло-кохлеарный синдром, связанный с повышением давления в эндолимфатической системе внутреннего уха;
- нейросенсорную тугоухость (частичная или полная потеря слуха);
- мозговое нарушение кровообращения;
- хроническую мигрень;
- мигренозный статус (непрерывная серия мигренозных атак, продолжительностью более трёх суток).
Профилактика базилярной мигрени
Чтобы минимизировать вероятность развития базилярной мигрени важно:
- вести здоровый образ жизни;
- соблюдать принципы здорового питания;
- ограничить алкоголь, кофе, энергетические напитки;
- получать умеренные физические нагрузки;
- избегать стрессовых ситуаций;
- чередовать режим труда и отдыха;
- своевременно диагностировать и лечить сопутствующие заболевания;
- принимать препараты только по назначению врача;
- обеспечить полноценный ночной сон (не менее 7 часов).
Составляющие профилактического лечения — приём бета-адреноблокаторов, блокаторов кальциевых каналов, психотерапия, рефлексотерапия, иглоукалывание.
Отзывы пациентов
Точность диагностики и качественное обслуживание — главные приоритеты нашей работы. Мы ценим каждый отзыв, который оставляют нам наши пациенты.
Источник
Базилярная форма мигрени — сравнительно редкая разновидность нарушения неврологического плана. Согласно статистическим оценкам, распространенность заболевания варьируется в пределах 2-4% в структуре мигрени как отдельного явления. Наиболее распространено заболевание среди женщин, мужчины страдают реже. Присутствует два пиковых периода манифестации патологического процесса: поздний пубертатный период (15-17 лет) и пожилые годы, 50-55+, однако базилярная мигрень встречается и у детей, зависит от индивидуальных особенностей организма, генетически обусловленной склонности.
В отличие от прочих форм заболевания, базилярная мигрень крайне опасна, поскольку повышает риск ишемического инсульта в пиковый момент приступа. Симптоматика неспецифична, потому требуется инструментальная дифференциальная диагностика. Лучше в стационарных условиях. Суть заболевания заключается в нарушении питания затылочной доли мозга с развитием типичных дефицитарных явлений.
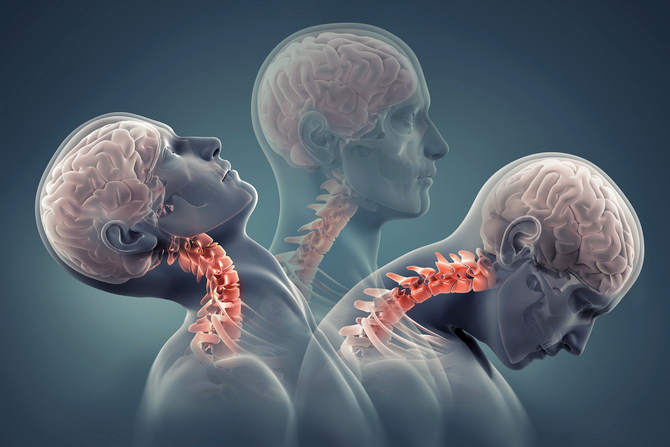
Лечение направлено на купирование провокатора патологического процесса, а также предотвращение рецидивов в будущем. Используются медикаменты ряда групп, подбор сложен, поскольку этиология расстройства всегда различна. В отсутствии грамотной медицинской помощи риски неотложных состояний растут с каждым новым эпизодом.
Причины
Точный механизм развития заболевания не известен. Потому этиология расстройства спорная, врачи не дают однозначного ответа о происхождении. Основываясь на некоторых теоретических обобщениях, можно дать примерный перечень провоцирующих факторов.
- Чрезмерная эмоционально-психическая нагрузка
Имеется и физический аспект. В результаты перегрузки выбрасывается большое количество гормонов стресса. Таких как кортизол, норадреналин, адреналин и прочие. Они запускают цепную биохимическую реакцию. Конечной точкой этой реакции выступает резкий стеноз сосудов. В какой области случится наиболее выраженный спазм — зависит от склонности организма, его особенностей. При поражении артерий, питающих затылочную долю головного мозга, наблюдается приступ базилярной мигрени. По мере восстановления нормального фона гормонов, наблюдается спонтанный регресс эпизода.
- Злоупотребление кофеином, никотином, алкогольными напитками, энергетиками
Здесь и сейчас. Базилярная мигрень выступает следствием влияния психоактивных веществ на центральную нервную систему. Многое зависит от текущего гормонального фона, состояния ЦНС, прочих факторов. Если человек потребляет алкоголь, кофе постоянно или систематически курит, это не значит, что в определенный момент не разовьется базилярная мигрень. «Стаж» не имеет значения.
- Отягощенная наследственность
Согласно исследованиям, когда в роду был один предок по восходящей линии, страдавший рассматриваемой патологией, вероятность проявления ее в фенотипе составляет около 45%. Двое — свыше 60%. Это не приговор, при грамотных профилактических мероприятиях есть возможность свести риски к минимуму. Все зависит от пациента.
- Недосыпание
Сказывается на гормональном фоне пациента. Нарушение циркадных ритмов приводит к недостаточной выработке мелатонина и к выбросу большого количества кортизола, который в норме в вечернее время суток синтезируется в минимальном количестве. Это приводит к неадекватной реакции: наблюдается повышение тонуса сосудов, центральная нервная система приходит в возбуждение. Пациент ощущает необычайный прилив бодрости. Двойственный момент: выброс гормонов и нарушение работы нервной системы и приводит к спазму артерий, локализованных в области шеи. Результат — приступ базилярной мигрени.
То же касается и нарушения привычного распорядка дня. Особенно в вечернее время суток.
- Существенным фактором выступает применение некоторых медикаментов
Способностью спазмировать артерии обладает большая группа медикаментов. Противовоспалительные нестероидного происхождения при систематическом, длительном применении или индивидуальной реакции организма, некоторые психотропные средства, также оральные контрацептивны, которыми часто злоупотребляют молодые женщины. Имеет смысл пересмотреть терапевтический курс и проконсультироваться с врачом повторно, если назначенная терапия стала причиной неврологических расстройств. Или же отказаться от самолечения в другом случае.
- Гормональные пиковые состояния
Пубертатный период, о котором уже было сказано. А помимо него — беременность, начальная фаза менструального цикла, климактерический период (андропауза у мужчин или менопауза у женщин).
Помимо названных причин, можно выделить большую группу патологических факторов. В основном это расстройства со стороны опорно-двигательного аппарата. Спровоцировать базилярную мигрень могут следующие болезни:
- остеохондроз шейного отдела позвоночника;
- нестабильность позвоночного столба после перенесенной травмы, в результате врожденных или приобретенных аномалий мышечного корсета;
- переломы, ушибы позвоночника (независимо от давности), в том числе и после проведенного лечения, и по окончании реабилитации;
- грыжи шейного отдела позвоночника (провоцируют сдавливание артерий, а затем и рефлекторный спазм сосудов).
Большая роль также отводится атеросклерозу по типу отложения холестерина на стенках артерий. В группу повышенного риска входят дети с недостаточной массой тела при рождении. Сказываются врожденные аномалии развития соединительно ткани, патологии аутоиммунного профиля, системные хромосомные аномалии. Точный патогенез болезни пока не установлен. Но корреляция с названными причинами очевидна и подтверждена множественными эмпирическими данными.
Симптомы базилярной мигрени

Клиническая картина базилярной мигрени тяжелая, симптомы переносятся куда тяжелее, если сравнивать с прочими разновидностями. Во всех случаях наблюдается выраженная аура — предшествующие болевому приступу явления. Среди таковых можно назвать:
- Тугоухость. Снижение остроты слуха с одной стороны. В сложных случаях наблюдается двустороннее снижение восприятия звука или полная глухота. Временное, преходящее явление.
- Нарушения со стороны зрения. Снижение остроты визуального восприятия, двоение в глазах, формирование слепых областей — скотом, которые выглядит как черные области или пятна. Также вспышки фотопсии в форме точек, пятен, линий, колец, простейших геометрических фигур. Результат раздражения затылочной области головного мозга. Простейшие зрительные галлюцинации. При базилярной мигрени возможна транзиторная слепота. Полная потеря зрения на период существования ауры с восстановлением функции по окончании.
- Головокружение. Сопровождается невозможностью ориентироваться в пространстве. Результат поражения внутреннего уха и экстрапирамидной системы, представленной мозжечком. Как правило, пациент занимает вынужденное лежачее положение, чтобы хоть как-то снизить интенсивность симптомов.
- Шум в ушах, звон.
- Синкопальные состояния, обмороки. Встречаются реже прочих проявлений. На протяжении этапа ауры могут повторяться неоднократно. Симптом тревожный, потому как указывает на выраженное падение качества питания головного мозга. Повышается вероятность инсульта.
- Нарушения артикуляции. Человек не в силах нормально говорить из-за поражения речедвигательного центра.
Далеко не всегда названные симптомы существуют в комплексе. В качестве диагностического критерия, врачи говорят о наличии хотя бы двух, чтобы можно было поставить диагноз «базилярная мигрень». Указанные отклонения существуют на протяжении небольшого промежутка времени, как правило. В типичных случаях аура сопровождает пациента на протяжении 5-10 минут, затем явления редуцируются и исчезают самостоятельно.
Мигрень базилярного типа может сопровождаться продолженной аурой, когда неврологические признаки сменяются и поочередно появляются в течение часа. Описаны случаи существования ауры на протяжении более 5-и часов, что встречается крайне редко, но возможно.
По окончании ауры наступает период собственно приступа. Он сопровождается головной болью интенсивного или крайне интенсивного характера. Дискомфорт локализуется в области затылка, с одной стороны. Характер неприятного ощущения тюкающий, в такт биению сердца или распирающий. Не всегда боль расположена именно в затылке, описаны случаи разлитого дискомфорта или локализации его в теменной области.
Неврологическое состояние течет приступообразно, стабильно. Приступы развиваются по нескольку раз в месяц или даже в неделю, что указывает на агрессивное течение. Требуется диагностика и лечение. При воздействии провоцирующих факторов частота эпизодов может стать выше. Устранение основного виновника также влияет на вероятность развития эпизода, но обратным образом. Даже сам пациент может повлиять на расстройство.
Диагностика заболевания

Диагностикой базилярной мигрени занимаются специалисты по неврологии. Невролог назначает группу стандартных исследований, при необходимости дает направления на дополнительные процедуры, чтобы уточнить интересующий момент.
- Устный опрос больного. Чтобы оценить жалобы, составить точную клиническую картину. Исходя из симптоматического комплекса, можно говорить о том или ином состоянии. Выдвинуть гипотезы и исключать их по мере продолжения диагностики.
- Сбор анамнеза. Позволяет получить представление о вероятном происхождении отклонения. Обязательно уточняются такие моменты, как образ жизни, привычки, режим дня, характер питания, семейная история болезней, перенесенные и текущие заболевания, особенно неврологические, сердечно-сосудистые, эндокринные. Ряд других факторов.
- Проверка базовых рефлексов.
Все три названных мероприятия — рутинные. Проводятся прямо на консультативном приеме. Но они задают вектор дальнейшей диагностики:
- В качестве первой меры проводится УЗДГ, дуплексное сканирование сосудов шеи и головного мозга. Это необходимо для оценки качества кровотока в церебральных структурах. В ходе диагностики проводится несколько функциональных тестов, чтобы проверить, как сосуды реагируют на моторную активность пациенты (повороты шеи, наклоны и прочие простейшие действия).
- Электроэнцефалография. Чтобы определить функциональную активность головного мозга.
- МРТ головного мозга. В рамках дифференциальной диагностики базилярной мигрени и начальных стадий рассеянного склероза, очаговой симптоматики при опухолях церебральных тканей, течения инфекционно-воспалительных расстройств. Возможно введение контраста внутривенно для увеличения информативности диагностики. Также проводится МРТ сосудов головного мозга, чтобы исключить аневризмы, мальформации. Врожденные аномалии развития кровоснабжающей системы церебральных структур.
- Ангиография. По необходимости для визуализации сосудов. Рентгенография шейного отдела позвоночника. МРТ позвоночного столба в рамках диагностики грыж, травм и прочих структурных изменений.
Обязательно проводится общий анализ крови и биохимический анализ венозной крови с расширенной картиной по липидным структурам. Врачей интересует концентрация липопротеидов высокой и низкой плотности (хороший и плохой холестерин соответственно), атерогенный индекс.
Также могут назначаться дополнительные методы: вестибулометрия, электрокохлеография, прочие.
Задача обследования включает в себя отграничение нескольких состояний, похожих на базилярную мигрень. Типичные признаки, которые могут учитываться при дифференциальной диагностике, включают в себя следующие моменты:
- базилярная мигрень протекает тяжелее;
- присутствует выраженная аура;
- наблюдается четкая последовательность: аура, только затем приступ;
- наблюдается светобоязнь и боязнь звука;
- отсутствует напряжение шейных мышц и дискомфорт при касании кожи шеи;
- отмечается ярко выраженное приступное течение, чего не бывает при большинстве прочих нарушений.
Симптомы базилярной мигрени, особенности течения патологии должны оцениваться в том числе.
Терапия
 Преднизолон — из препаратов используемых в терапии базилярной мигрени, является средством первой помощи
Преднизолон — из препаратов используемых в терапии базилярной мигрени, является средством первой помощи
Лечение базилярной мигрени проводится амбулаторно, не считая критических ситуаций, граничащих с инсультом. В острый преступный период проводится кратковременное ингаляторное введение смеси кислорода и углекислого газа. В домашних условиях это неосуществимо. Однако процедура позволяет купировать приступ в считанные минуты. Тем же позитивным эффектом обладают глюкокортикоидные средства.
Активно при базилярной мигрени используется Преднизолон в качестве средства первой помощи. Если использовать его в начальную фазу, как только развилась аура, есть шансы купировать приступ.
Большая роль отводится освоению методик релаксации. Триггером повторного эпизода болезни выступает стресс, нервное напряжение. Избегать стрессов в жизни практически невозможно. Потому рекомендуется освоение расслабляющих техник. При необходимости рекомендуется обратиться к психотерапевту (не путать с психиатром и психологом). В сложных случаях в качестве подспорья назначаются седативные препараты. Но фармакологическое воздействие неэффективно вне личностной работы, изменения привычек, эмоциональных реакций, потому рассматривается как вспомогательный способ.
Помимо этого, показаны лечебная физкультура, направленная на укрепление мышц воротниковой зоны, массаж, физиотерапия.
Лечить базилярную мигрень хирургически требуется исключительно редко. Например, для устранения холестериновых бляшек, перекрывающих артерию, особенно на фоне гипоплазии (недоразвития) сосуда. Вопрос сложный и решается на усмотрение врача после динамического наблюдения.
Читайте также: Таблетки от мигрени
Прогноз и осложнения
Прогноз в основном благоприятный. При своевременное лечении, соблюдении правил вторичной профилактики, есть все шансы перевести расстройство в скрытую фазу, компенсировать нарушение и предотвратить рецидивы.
Ключевым осложнением выступает ишемический инсульт затылочной доли головного мозга. Вероятность неотложного состояния растет при параллельном течении атеросклероза, артериальной гипертензии, прочих состояний. Превенция инсульта — одна из ключевых задач терапии.
Профилактика

Чтобы снизить вероятность развития базилярной мигрени или риски рецидивов, достаточно придерживаться ряда правил:
- Отказ от курения, приема спиртного, бесконтрольного применения медикаментов.
- Регулярное посещение как минимум терапевта в рамках профилактических осмотров.
- Нормализация режима физической активности. Нельзя перетруждаться, но и сидеть на одном месте противопоказано. Подойдут пешие и велосипедные прогулки, плавание. Щадящие физические нагрузки, посильные для человека.
- Создание адекватного режима сна и бодрствования.
- Минимизация в рационе количества животных жиров. По возможности, ключевой роли питание не играет.
- Избегание стрессов, освоение методик релаксации.
С другими видами мигрени можно ознакомиться, прочитав наши статьи:
- Шейная мигрень
- Глазная мигрень
Вам также может быть интересно:
Источник

