Васкулит и головная боль
Системные васкулиты
Системные васкулиты — неоднородная группа болезней, для которой характерно воспаление сосудов (артерий и вен) разного калибра.
Неоднократные попытки объединить васкулиты в единую группу на основании какого-то одного признака не увенчались успехом.
Международная согласительная конференция [1993] выделила формы васкулитов, которые следует рассматривать как самостоятельные нозологические формы.
Все они нашли свое место в одной из наиболее удобных с практической точки зрения классификации [Lie J.T., 1994], в которой выделяются первичный и вторичный васкулит и васкулопатия, указывается калибр преимущественно пораженных сосудов и перечень разных нозологических форм (табл. 5.9).
Таблица 5.9. Классификация системных васкулитов [Lie J.T., 1994]
| Первичный васкулит | Вторичный васкулит | Васкулопатия (псевдоваскулит) |
| I. Васкулит с преимущественным поражением сосудов крупного, среднего и мелкого калибра 1. Артериит Такаясу 2. Гигантоклеточный (височный) артериит 3. Изолированный ангиит центральной нервной системы II. Васкулит с преимущественным поражением сосудов средне го и мелкого калибра III. Васкулит с преимущественным поражением сосудов мелкого калибра IV. Смешанные со стояния | 1. Инфекционный ангиит 2. Васкулит при ревматических болезнях 3. Лекарственный васкулит 4. Васкулит при смешанной криоглобу линемии 5. Васкулит, ассоциирующийся с опухолями 6. Гипокомплементемический уртикарный васкулит 7. Васкулит при пересадке органов | 1. Поражение сосудов при миксоме 2. Поражение сосудов при эндокардите 3. Синдром Снедсона |
Несмотря на неоднородность этой группы, можно указать целый ряд сходных нозологических и клинических признаков для разных форм васкулита:
1) факт системного поражения сосудов;
2) сходные изменения соединительной ткани, сосудов и органов;
3) нарушения клеточного и гуморального иммунитета;
4) зависимость преимущественного поражения отделов сосудистой системы и разных органов от органной специфичности агрессивных иммунных комплексов и аутоантител;
5) общие клинические признаки на организменном уровне: лихорадка, снижение массы тела, анемия и воспалительные изменения крови.
Со стороны нервной системы отмечаются выраженные в разной степени проявления сосудистой энцефалопатии, мононейропатии и множественные нейропатии [Тареев Е.М., 1989, Семенкова Е.Н.,
1988, Насонов Е.Л. с сотр., 1999].
Узелковый полиартериит
Узелковый полиартериит (болезнь Куссмауля—Мейера) М 30.0 характеризуется деструктивно-пролиферативным васкулитом с преимущественным поражением артериол. Однако изменения можно обнаружить и в других сосудах.
Деструктивный компонент проявляется фибриноидным некрозом с образованием милиарных аневризм, пролиферативный — формированием специфических узелков, которые у 20—30% больных можно обнаружить при пальпации по ходу сосудов. Болезнь возникает в возрасте 30—50 лет, имеет прогрессирующее течение с рецидивами и ремиссиями.
Полиморфность клинической картины обусловлена расстройством кровообращения в органах и тканях, особенно когда васкулит осложняется кровоизлияниями или тромбозами. Обострения развертываются на фоне лихорадки, нейтрофильного лейкоцитоза, анемии, увеличения СОЭ. Почти всегда поражаются сосуды почек с исходом в реноваскулярную артериальную гипертензию [Тареев Е.И., 1968].
Очень частыми симптомами являются лихорадка [70—90%], похудание на 5— 10 кг, а иногда и на 15—20 кг в течение всего нескольких месяцев [50—70%], миалгия и артралгия [50—60%], а также поражение сердца, легких, почек с развитием артериальной гипертензий), желудочно-кишечного тракта (абдоминальный синдром).
Поражение периферической нервной системы проявляется множественной невропатией или полинейропатией [60%]. Не исключают возможности, что узелковый полиартериит как синдром может быть проявлением некоторых инфекционных (гепатит В или С, ВИЧ), ревматических и других заболеваний. Однако традиционно множественность органных поражений связывают с системными васкулитом, а в последнее время и непосредственным действием факторов иммунных нарушений — иммунных комплексов и антител — на органы и ткани.
Лабораторные изменения при узелковом полиартериите неспецифичны: ускорение СОЭ, лейкоцитоз, тромбоцитоз и ряд иммунопатологических показателей [СеменковаЕ.Н., 1988, Насонов Е.Л. и др., 1999].
Поражение ЦНС [25% случаев] может быть обусловлено кровоизлиянием в мозг, тромбозом церебральных артерий, менингитом или менингоэнцефалитом, которые, как правило, включают геморрагический компонент [Любомудров В.В., 1964; Михеев В.В., 1971; Ярыгин Н.Е. и др., 1980].
Таким образом, при узелковом полиартериите головная боль может иметь разный механизм. При поражении периферических нервов она невралгическая или более постоянная невритическая, чаще локализуется в шейно-затылочной области, а при поражении периферических нервов обычно сочетается с болью в конечностях. Механизмы головной боли при геморрагических и тромботических осложнениях аналогичны таковым при остром нарушении мозгового кровообращения.
При геморрагическом менингоэнцефалите на первый план выступают признаки раздражения оболочек, менингеальный синдром и внутричерепная гипертензия. В 75% случаев наблюдают отекдиска зрительного нерва, отек и отслойку сетчатки, кровоизлияния в сетчатку (геморрагический нейроретинит), неврит зрительного нерва. Следует учесть, что отек диска зрительного нерва может быть результатом не внутричерепной гипертензии, а местного поражения глазного дна [Михеев В.В., 1971].
Наконец, головная боль может возникать на фоне артериальной гипертензии и регионарной церебральной ангиодистонии. Реоэнцефалографические исследования обнаруживают гипер- и гипотонию артерий, затруднение венозного оттока [Максименко И.М., 1977].
Лечение
В случае тяжелого прогрессирующего течения узелкового полиартериита назначают плазмаферез — 7—10 процедур в течение 14 дней [с удалением плазмы 60 мл/кг и замещением равным объемом 5% человеческого альбумина].
Одновременно пульс-терапия метилпреднизолоном 15 мг/(кгхсут) в течение 3 дней. В последующие 4—6 мес. преднизолон 1 мг/(кгхсут) с постепенным снижением суточной дозы на 10 мг каждую неделю, до поддерживающей дозы в 5—10 мг/(кгхсут).
Цитостатики (азатиоприн или циклофосфамид) в течение недели назначают в дозе 3—4 мг/(кгхсут), далее по 1,5—2 мг/(кгхсут). Больному старше 60 лет суточная доза цитостатика снижается на 25—50 мг. Контролем переносимости цитостатиков служит уровень лейкоцитов не менее 3000 в 1 мкл и нейтрофилов не менее 1000 в 1 мкл.
Выбор средств для лечения головной боли определяется ведущими патогенетическими механизмами.
При невралгической и невритической боли целесообразно сочетание карбамазепина (финлепсина) по 0,1 —0,2 г 2—3 раза в день внутрь с амитрипти-лином по 0,5 таблетки [12,5 мг] 2—3 раза в день и витаминами В1 и В6.
При ангиодистонической боли подбирают вазоактивные миотропные препараты как и при сосудистой дистонии, и назначают антигипертензивные средства для контроля артериальной гипертензии. При тромботических осложнениях и гемореологических нарушениях проводят гепаринотерапию, назначают пармидин (продектин), дицинон (этамзилат), доксиум каждый по 1 таблетке 3 раза в день.
При интракраниальной геморрагии и геморрагическом менингоэнцефалите показана дегидратирующая терапия.
Шток В.Н.
Опубликовал Константин Моканов
Источник
23 января 20193084,4 тыс.
Васкулит — это аутоиммунное воспаление стенки сосудов. При этом синдроме могут поражаться любые сосуды разного калибра: артериолы, вены, артерии, венулы, капилляры.
В процессе своего развития патология приводит к осложнениям со стороны различных органов, что бывает обусловлено нарушением нормального притока крови к этим частям тела. В зависимости от того, что и как спровоцировало болезнь, васкулиты подразделяются на первичные и вторичные.
В большинстве случаев заболевание протекает доброкачественно. Им может заболеть каждый — взрослый или ребенок. Васкулиты имеют большое количество подвидов и классификаций, отличаются они тяжестью, локализацией и этиологией. Отдельно выделяют геморрагический васкулит, поражающий сосуды кожи, почек, ЖКТ, суставов.
Причины васкулита
Что это за болезнь, и каковы причины ваcкулита: основная причина данного заболевания воспаление стенок кровеносных сосудов. Чаще всего встречается васкулит на ногах, лечение которого необходимо начинаться своевременно.
- Этиология первичных васкулитов до сих пор точно не установлена. Главной возможной причиной считают аутоиммунные нарушения.
- Вторичный васкулит может проявиться на фоне хронических, острых инфекций, проведенной вакцинации, онкологических заболеваний, сильного перегрева или охлаждения, термических поражений кожи, в т.ч. солнечных ожогов.
Нередко заболевание возникает вследствие аллергической реакции на медикаменты. В настоящее время известно более 150 лекарств, прием которых запускает развитие васкулита. К этим средствам относятся: сульфаниламидные препараты, рентгеноконтрастные вещества, витамины группы В, туберкулостатики, анальгетики, препараты йода, антибиотики и т.д. Кроме этого, следует уделить внимание аллергическим проявлениям после введения некоторых вакцин, сывороток. Особенно это касается детей.
Каждый из указанных факторов может послужить причиной начала процесса изменения антигенной структуры ткани, которая составляет основу сосудов. В результате чего запуститься аутоиммунный процесс, при котором организм начнёт воспринимать собственные ткани организма как чужеродные. В результате иммунная система человека начинает атаковать собственные ткани, повреждая кровеносные сосуды.
Классификация
Существует большое количество различных видов васкулитов, каждый из которых сопровождается поражением определенного вида сосудов и собственными специфическими симптомами. Наиболее распространенные из них.
- Геморрагический васкулит. Протекает с симптомами поверхностного васкулита, характеризуется поражением капилляров кожи, суставов, ЖКТ и почек. В его основе лежит повышенная продукция иммунных комплексов, повышение проницаемости сосудов и повреждение стенки капилляров.
- Системный – заболевание, протекающее с поражением крупных и мелких кровеносных сосудов. Часто возникает в качестве аллергии либо в ответ на наличии в организме инфекции. Лечится Преднизолоном, Пиразолоном, ацетилсалициловой кислотой.
- Гранулематоз Вегенера – васкулит, при котором происходит поражение мелких сосудов верхних дыхательных путей, легких и почек.
- Уртикарный — может выступать, как самостоятельный недуг аллергической природы, так и как проявление системных заболеваний. Внешне уртикарный васкулит очень напоминает проявление крапивницы, только волдыри при этом заболевании держатся намного дольше (1-4 суток).
- Аллергический – поражение сосудов при различных аллергических реакциях.
Кроме этого, васкулит может быть первичным — развивается в качестве самостоятельного заболевания, и вторичный — возникает в качестве проявления другого заболевания.
Симптомы васкулита
При васкулите симптомы могут быть различны. Они зависят от характера поражения, вида васкулита, локализации воспалительного процесса, а также от степени выраженности основного заболевания.
В случае поражения кожи, на ее поверхности появляется сыпь. Если же поражены нервы, то теряется, обостряется или полностью исчезает чувствительность человека. Когда же нарушено кровообращение мозга, возникает инсульт.
Среди общих симптомов васкулита у взрослых можно отметить слабость и утомляемость, потерю аппетита, бледность, увеличение температуры тела и другое. Первым признаком заболевания становятся небольшие едва заметные, постепенно прогрессирующие кровоизлияния на коже, остальные проявления при этом отсутствуют либо возникают чуть позже.
Симптоматика при поражении нижних конечностей:
- сыпь и геморрагические пятна;
- кровяные пузыри;
- повышенная температура тела;
- суставные боли или боли в мышцах;
- слабость;
- зуд кожи в пораженном месте.
Заболевание характеризуется длительным и хроническим течением с периодическими обострениями, сложностями в лечении и прогрессированием.
Лечение васкулита
Лечением васкулита, как и диагностикой заболевания, должен заниматься врач ревматолог. Только он способен с помощью симптомов, которые указывает пациент, сделать вывод о том, какая форма васкулита перед ним и назначить индивидуальное лечение.
Стоит учитывать, что практически все виды васкулитов имеют хронический прогрессирующий характер, поэтому терапия должна быть комплексная и длительная.
Для лечения васкулита назначают препараты, подавляющие выработку антител, уменьшающие чувствительность тканей: цитостатики (циклофосфан), глюкокортикостероиды (преднизолон). Могут быть назначены такие процедуры, как — гемосорбция и плазмаферез. Необходимым лечением геморрагического васкулита являются антибиотики. Больным с облитерирующими формами васкулита, тромбозом крупных артерий, развитием стеноза магистральных артерий показано хирургическое лечение.
Что касается первичного аллергического васкулита, то он в большинстве случаев проходит самостоятельно, не требуя при этом абсолютно никакого специального лечения. Когда же болезнь поражает органы, важные для жизни (мозг, сердце, легкие, почки), больному необходима интенсивная и агрессивная терапия.
Если есть желание использовать какие-либо народные средства лечения васкулита, то их также нужно обсудить со своим лечащим врачом.
Прогноз заболевания может быть разнообразным. Как правило, васкулиты поражают лишь кожные покровы. Но есть и такие виды болезни, которые способны нанести серьезный вред жизненно важным органам, и привести к летальному исходу. У больных с васкулитом без специфического лечения иммуносупрессивной терапией прогноз не благоприятный, 5-летняя выживаемость составляет 10 % от общего числа больных.
Диета при васкулите
Рацион питания больного васкулитом составляется с учетом причин, повлекших за собой развитие недуга. В первую очередь такая диета направлена на исключение возможности аллергических реакций. Поэтому во время обострения и некоторое время после него больной должен придерживаться строгой гипоаллергенной диеты.
Не стоит отказываться от употребления свежих овощей, фруктов (за исключением тех, что провоцируют аллергию), кисломолочных продуктов, в частности творога, сухофруктов, различных круп. К примеру, некоторые препараты повышают артериальное давление, а значит, потребление кофе, жирного мяса, консервов, копченостей, сдобы, соли нужно ограничить.
Имеет значение и характер приготовления пищи. При обострении нельзя употреблять жареные блюда, лучше перейти на отварные или тушеные. В целом диета при васкулите должна составляться на основе формы заболевания и индивидуальных особенностей организма, поэтому при составлении рациона диеты очень важно прислушиваться мнения врача.
Источник
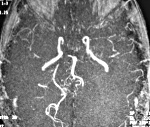
Церебральный васкулит — это заболевание, вызванное воспалительным процессом в стенке мозговых сосудов. Возникает в основном вторично. Проявления вариабельны: энцефалопатия, парезы, психические нарушения, эпилептические приступы, обмороки, зрительные расстройства, тугоухость, атаксия. Диагностика опирается на клинические сведения, данные неврологического статуса, результаты МРТ, церебральной ангиографии, исследования ликвора, биохимии крови. Лечение проводится дифференцированно в соответствии с этиологией и клиническими особенностями. Может включать кортикостероиды, цитостатики, сосудистые препараты, ноотропы, симптоматические средства.
Общие сведения
Церебральный васкулит (ЦВ) возникает преимущественно в структуре системных васкулитов или на фоне инфекций, ревматических заболеваний, онкопатологии, интоксикаций. Термин «васкулит» означает воспалительное поражение сосудистой стенки. Изолированный васкулит мозговых сосудов относится к редким формам. Точная заболеваемость не установлена, поскольку отсутствуют специфические клинико-инструментальные диагностические критерии ЦВ. Ряд авторов указывают распространённость патологии — 2-3 случая на 100 тыс. человек. Заболеванию подвержены лица от 7 до 71 года, наиболее часто – представители возрастной категории от 30 до 60 лет. Гендерные различия в заболеваемости не прослеживаются.

Церебральный васкулит
Причины
Этиология идиопатического (первичного) изолированного поражения церебральных сосудов неизвестна. Не исключена роль травматических повреждений, стрессов, переохлаждений как триггеров, провоцирующих дебют васкулита. В литературе по неврологии описаны случаи развития заболевания после черепно-мозговой травмы. Причинами вторичного ЦВ могут выступать:
- Системное поражение сосудов неспецифического воспалительного генеза. Болезнь Такаясу, синдром Черджа-Стросс, микроскопический полиангиит, узелковый периартериит, геморрагический васкулит протекают с вовлечением сосудистого русла ЦНС.
- Ревматические болезни: СКВ, ревматоидный артрит, системная склеродермия, синдром Шегрена. Отмечается более редкое поражения церебральных артерий в сравнении с висцеральными, что вызвано работой гематоэнцефалического барьера.
- Инфекционные заболевания: сифилис, туберкулёз, сыпной тиф, герпетическая инфекция, трихинеллёз, листериоз. Сосудистое воспаление провоцируют сами инфекционные агенты и их токсины.
- Интоксикации. Описан церебральный васкулит при злоупотреблении амфетамином, кокаиномании, «аптечной» наркомании.
- Онкозаболевания. Сложности диагностики обуславливают редкое обнаружение ЦВ при неопластических процессах.
Патогенез
Механизм развития изолированного ЦВ не установлен. Морфологически в сосудистой стенке выявляются инфильтраты (скопления одноядерных клеток), наблюдается формирование гранулём. Вторичный церебральный васкулит при системных сосудистых и ревматических заболеваниях имеет аутоиммунный патогенез: сосудистая стенка повреждается антителами, вырабатывающимися к её элементам вследствие неадекватной реакции иммунной системы. В остальных случаях воспалительный механизм запускается прямым воздействием этиофактора (токсинов, бактерий, вирусов).
Воспаление сосудистой стенки приводит к её истончению, сужению сосудистого просвета, повышенной проницаемости. Развиваются гемодинамические расстройства, ухудшается кровоснабжение отдельных участков головного мозга, возникают эпизоды церебральной ишемии, лакунарные инфаркты, мелкоочаговые кровоизлияния. Обычно церебральный процесс носит распространённый множественный характер.
Классификация
Наблюдаются существенные различия в течении идиопатических и вторичных форм ЦВ. Поэтому клиническую значимость имеет разделение заболевания в соответствии с этиологией на:
- Первичный церебральный васкулит — идиопатические воспалительные изменения исключительно мозговых артерий. Системное сосудистое поражение, фоновые болезни отсутствуют.
- Вторичные формы — воспалительный процесс в стенке артерий возникает в результате основного заболевания. Составляют подавляющее большинство случаев ЦВ.
Подобно системным васкулитам, церебральный процесс протекает с преимущественным вовлечением артерий определённого калибра. В зависимости от диаметра выделяют:
- ЦВ с поражением крупных сосудистых стволов. Наблюдается при болезни Такаясу, височном артериите.
- ЦВ с поражением сосудов мелкого и среднего калибра. Характерен для микроскопического полиангиита, системной волчанки.
Симптомы церебрального васкулита
Первичный церебральный васкулит
Имеет острую манифестацию с интенсивной головной боли, эпилептического пароксизма или внезапного появления очагового неврологического дефицита. Отдельные исследователи указывают на возможность продолжительного субклинического периода, предшествующего дебюту заболевания. В последующем реализуется один из следующих вариантов симптоматики: острая энцефалопатия с психическими расстройствами, многоочаговые проявления, сходные с клиникой рассеянного склероза, общемозговые и очаговые симптомы, типичные для объёмного образования мозга.
Наиболее характерна пирамидная недостаточность в виде пареза одной, чаще двух, конечностей с повышением тонуса мышц и рефлексов. Ряд случаев сопровождается стоволово-мозжечковым симптомокомплексом: нистагм (подёргивание глазных яблок), мозжечковая атаксия (шаткость походки, дискоординация, несоразмерность движений), расстройство глазодвигательной функции. Возможны нарушения речи (афазия), выпадение части зрительных полей (гемианопсия), судорожный синдром (симптоматическая эпилепсия).
Вторичный церебральный васкулит
Отличается постепенным нарастанием проявлений. В начальном периоде больные жалуются на ухудшение слуха, ослабление зрения, головную боль, предобморочные эпизоды, опущение верхнего века. Развёрнутый период зависит от основной патологии. Вовлечение мозговых сосудов в рамках системного васкулита проявляется гиперкинезами (непроизвольными двигательными актами), обмороками, эпизодами катаплексии и нарколепсии, судорожными приступами.
Церебральный васкулит ревматической этиологии характеризуется клиникой преходящей малой хореи с приступообразным возникновением гиперкинеза. Васкулит мозга при СКВ в 60% случаев протекает с транзиторными психическими отклонениями (беспокойством, расстройством поведения, психозами). Частыми проявлениями ЦВ туберкулёзного генеза выступают парезы, хореоатетоз, дизартрия, нарушения ориентации. При реккетсиозах наблюдаются коматозные состояния, судорожные пароксизмы.
Осложнения
Острое расстройство мозгового кровоснабжения в зоне поражённой васкулитом мозговой артерии приводит к возникновению инсульта. Чаще наблюдаются мелкоочаговые ишемические инсульты, носящие повторный характер. Истончение патологически изменённой сосудистой стенки может осложниться разрывом и геморрагическим инсультом. Возникающая вследствие васкулита хроническая ишемия мозга приводит к снижению когнитивных функций (памяти, внимания, мышления), формированию деменции. Осложнением судорожного синдрома является эпилептический статус. В редких случаях течение заболевания может привести к развитию комы.
Диагностика
Неоднородность механизмов возникновения, течения, клинической картины ЦВ существенно осложняют постановку диагноза, требуют участия нескольких специалистов: невролога, ревматолога, инфекциониста, психиатра. Важное значение имеет выявление/исключение базового заболевания. Основными этапами диагностического алгоритма являются:
- Неврологический осмотр. Выявляет пирамидные расстройства, патологические рефлексы, признаки дисфункции мозжечка и ствола мозга, симптомы внутричерепной гипертензии.
- Консультация офтальмолога. Включает проверку остроты зрения, офтальмоскопию, периметрию. Определяет снижение зрения, отёчность дисков зрительных нервов, гемианопсию.
- МРТ головного мозга. В дебюте болезни может не фиксировать патологических изменений. В последующем патология на МРТ диагностируется у 50-65% пациентов. Наблюдаются преимущественно множественные мелкие очаги в веществе головного мозга, отёчность мозгового вещества, зоны перенесённых лакунарных инфарктов, острых ишемических эпизодов.
- Церебральная ангиография. Может осуществляться рентгенологически и при помощи МРТ сосудов. По различным данным, выявить сосудистые изменения удаётся у 40-90% больных. На ангиограммах отмечается смазанность сосудистого контура, сужения, участки дилятации, прерывание, окклюзия, наличие множественных коллатералей.
- УЗДГ и дуплексное сканирование церебрального кровотока выявляют неспецифические изменения гемодинамики, которые могут быть результатом других сосудистых заболеваний. Иногда используется в оценке динамики на фоне проводимой терапии.
- Исследование цереброспинальной жидкости. Может не выявлять отклонений. При ревматическом генезе васкулита наблюдается лимфоцитоз, умеренно повышенная концентрация белка. Определению инфекционной этиологии способствует ПЦР, РИФ с ликвором.
- Биохимическое исследование крови. Позволяет обнаружить наличие маркеров ревматических и аутоиммунных заболеваний. Включает анализ на РФ, СРБ, антитела к Sm и Scl-70, волчаночный антикоагулянт, комплемент С3 и С4, антинуклеарные антитела.
- Биопсия церебральной паренхимы. Исследование биоптатов позволяет выявить воспалительные изменения артерий мелкого калибра. Однако участок с изменёнными сосудами может не попасть в биопсийный материал. Возможно поражение крупных артерий, биопсия которых не проводится.
Дифференцировать церебральный васкулит следует с многоочаговыми энцефалитами, церебральным атеросклерозом, демиелинизирующей патологией (рассеянным склерозом, оптикомиелитом, склерозом Бало). У молодых больных необходимо исключить антифосфолипидный синдром.
Лечение церебрального васкулита
Терапия изолированных форм, вторичного церебрального поражения при системных и ревматических васкулитах проводится глюкокортикостероидами. Состоит из 2 этапов: ударного и поддерживающего лечения. В тяжёлых случаях стероиды комбинируют с цитостатиками (азатиоприном, циклофосфамидом). Базовая терапия других вариантов вторичного васкулита зависит от основной патологии. Инфекционная этиология требует соответствующего антибактериального или противовирусного лечения, токсическая — дезинтоксикации.
С целью улучшения мозгового кровотока применяются вазоактивные препараты, средства улучшающие реологические свойства крови. Поддержание метаболизма нервных клеток, стимуляция когнитивных функций осуществляется назначением ноотропов. В комплексное лечение входит симптоматическая терапия, лечебная физкультура и массаж паретичных конечностей, занятия с логопедом (при расстройствах речи) и т. д.
Прогноз и профилактика
В целом церебральный васкулит поддаётся лечению и имеет благоприятный прогноз. Некоторые неврологи указывают на лучший эффект терапии у больных с хорошо накапливающими контраст МР-очагами Трудности диагностики в ряде случаев приводят к запоздалой постановке диагноза и позднему началу терапии, что обуславливает прогрессирование симптоматики до глубокой инвалидизации, летального исхода. Специфическая профилактика отсутствует. Предупреждение вторичного ЦВ сводится к исключению интоксикаций, своевременному лечению инфекций и системных болезней.
Источник
