Шкала для оценки головокружения
читайте также пост: Как распознать инсульт у больного с изолированным острым головокружением? (на laesus-de-liro.livejournal.com) [читать]
Специфика работы (в том числе невролога) в многопрофильном учреждении здравоохранения подразумевает максимально точное определение причин заболевания на уровне приемного отделения. Очень важно при приеме неотложного состояния, где основной жалобой пациента является головокружение, правильно определить причину заболевания и госпитализировать в соответствующее отделение: сосудистый центр для больных с острыми нарушениями мозгового кровообращения (ОНМК), либо достаточно будет госпитализации и наблюдения в общеневрологическом отделении.
Всем известен факт, что головокружение является второй после головной боли жалобой, требующей детализации и тщательной диагностики, а значит некоторых навыков специфического отоневрологического осмотра пациентов.
Вестибулярное головокружение – истинное или системное головокружение, связанное с поражением периферического или центрального вестибулярного аппарата. Жалобы больных при этом концентрируются на ощущении вращения собственного тела или окружающих предметов перед глазами в сочетании с неустойчивостью и вегетативными проявлениями (тошнота, рвота, повышенное потоотделение, чувство страха). Для дифференциальной диагностики имеет значение разграничение центрального и периферического вестибулярного головокружения. [1] Центральное головокружение появляется при поражении структур вестибулярного анализатора вне височной кости. К ним относятся: внутристволовая часть VIII пары черепных нервов до вестибулярных ядер, вестибулярные ядра в продолговатом мозге и мозжечке, слуховые и вестибулярные проводящие пути головного мозга, височная зона коры головного мозга. [2] Периферическим называют головокружение, которое возникает при поражении внутреннего уха, состоящего из слухового и вестибулярного аппаратов. [!] Определение уровня поражения вестибулярного аппарата является залогом успешного лечения и дальнейшего восстановительно-реабилитационного периода.
В настоящее время в арсенале врачей имеются возможности диагностики головокружения, включающие специфические тесты и инструментальные исследования, такие как магнитно-резонансная томография (МРТ), магнитно-резонансная ангиография (МР-АГ), рентгеновская компьютерная томография (РКТ, синоним: КТ), видеонистагмография, допплеровское ультразвуковое исследование магистральных артерий головы, дуплексное сканирование, исследование слуха, акустические стволовые вызванные потенциалы, вестибулярные миогенные вызванные потенциалы.
Однако перечисленные исследования в приемном отделении попросту отсутствуют, и зачастую тщательного сбора анамнеза и неврологического осмотра достаточно для постановки верного диагноза.
Сбор жалоб и анамнез заболевания. При сборе жалоб и анамнеза следует уточнить некоторые обязательные моменты. Во-первых, пациент должен описать головокружение своими словами, то, как он его чувствует, на что оно похоже. Здесь важно не переоценить значение сопутствующей цереброваскулярной патологии и заболеваний шейного отдела позвоночника. Время суток появления головокружение также имеет большое значение (например, утром после пробуждения). Дифференциально-диагностическое значение имеют продолжительность приступа и факторы, провоцирующие головокружение. Вестибулярное головокружение, которое появляется при изменении положения головы и длится несколько минут, характерно для доброкачественного пароксизмального позиционного головокружения (ДППГ) и вестибулярной пароксизмии. Помимо ДППГ такие заболевания, как перилимфатическая фистула и острый лабиринтит, также могут сопровождаться головокружением при перемене тела, но головокружение при возвращении головы в исходное положение не прекращается. Несколько часов обычно длится приступ болезни Меньера (до 24 ч), мигрени при перилимфатической фистуле. Транзиторные ишемические атаки (ТИА) сопровождаются вертиго от нескольких минут до часа.
Физикальное обследование. При физикальном обследовании необходима оценка следующих параметров. Первоначально оценивается нистагм, по которому определяется уровень поражения вестибулярного аппарата. Вестибулярный нистагм имеет 5 характеристик: плоскость, направление, степень, амплитуду, соотношение быстрой и медленной фаз нистагма. Периферическое головокружение сопровождается горизонтальным или горизонтально-ротаторным нистагмом, который уменьшается при фиксации взора, а также при нем нет симптомов поражения ствола головного мозга и мозжечка. Если помимо вестибулярного нерва поражается и слуховой, то наблюдается шум в ушах, нарушение слуха, звон. Центральное головокружение (мозжечковое, окулярное, стволовое) сопровождается альтернирующим, горизонтальным нистагмом, который при фиксации взора не уменьшается, и отсутствуют слуховые симптомы. Характерно нарушение способности к плавному слежению — при попытке следить за объектом, возникают саккады.
После оценки нистагма необходимо выполнить Head-Impulse-тест [тест Хальмаги] (пациента в сознании просим смотреть на переносицу врача и резко поворачиваем голову влево/вправо). В норме взгляд остается фиксированным на исходной точке. При периферических вестибулярных нарушениях появляется серия саккад – признак Хальмаги. Интересным фактом является то, что если у пациента согласно жалобам и анамнезу периферическое поражение, а при проведении Head-Impulse-теста отклонений нет, то это признак центрального поражения, и больному экстренно необходимо провести нейровизуализацию для исключения инфаркта мозжечка или ствола мозга.
Head-Shaking-тест (тест встряхивания головы) является достаточно простым в исполнении и показателем для диагностики центрального поражения, когда после проведения маневра (поворачивание головы в горизонтальной плоскости из стороны в сторону с амплитудой 30° в течение 20 с) появляется длительный вертикальный нистагм или несопряженное движение глаз.
Проба Дикса – Холлпайка является обязательной пробой для всех пациентов с жалобой на головокружение, хотя она является диагностическим тестом для определения ДППГ. ДППГ является самым частым диагнозом больных с вестибулярным головокружением. После проведения пробы на оба уха определяют и анализируют появление нистагма, который при положительной пробе имеет следующие характеристики: ротаторный, геотропный, развивается после краткосрочного латентного периода, длительность менее 1 мин, «утомляется» при повторных пробах. Если при проведении пробы появляется нистагм, который совершенно не удовлетворяет эти характеристики, то вероятнее всего диагноз «ДППГ» исключается и предполагаются патологические состояния, связанные с нарушением мозгового кровообращения в отдельных ветвях позвоночных и основной артерий. В таком случае целесообразно проведение дополнительных методов исследования, например ангиографии.
Проба вытянутых рук – метод оценки тонических вестибулярных реакций, когда при оценке пробы у больного с поражением лабиринта наблюдается отклонение рук в сторону медленного компонента нистагма (реакция Водак – Фишера). Отклонение рук относится к составным периферического вестибулярного синдрома и встречается при болезни Меньера и лабиринтитах.
В указательная пробе Барани (пальце-пальцевая) оценивается точность попадания указательного пальца больного в указательный палец врача. При поражении вестибулярного аппарата происходит промахивание в сторону медленного компонента нистагма. Если имеется отклонение только одной руки или отклонение рук в разные стороны, то это говорит о поражении мозжечка. В пальце-носовой пробе при заболевании лабиринта наблюдается спонтанное промахивание, направленное в сторону медленного компонента.
Высокую чувствительность имеют «пишущие» тесты (пробы [1] вертикального и [2] горизонтального письма) в случаях изменения лабиринтных тонических рефлексов, они позволяют определить «донистагменные» признаки вестибулярной дисфункции.
При отсутствии времени для опроса и неврологического осмотра в приемном отделении имеет смысл проведения 20-балльной шкалы экспресс-диагностики нарушений координации движения. Данная шкала включает в себя количественную оценку жалоб, пробу Уемуры (стояние на одной ноге с закрытыми глазами), шаговую пробу Фукуды (сто шагов на месте с закрытыми глазами), письменный тест Фукуды (написание в столбик цифры 33), слежение (слежение за небольшим ярким предметом, движущимся в горизонтальном и вертикальном направлениях), указательный тест (попадание в мишень на расстоянии вытянутой руки). По результатам всех проб функцию равновесия оценивают от 0 до 20 баллов. Чувствительность всех тестов достигает 93,64%.
источник: по материалам статьи «Диагностика вестибулярного головокружения в условиях приемного отделения многопрофильной клиники как залог эффективного лечения и быстрой реабилитации пациентов» К.Л. Поликарпова, Э.З. Якупов (Вестник современной клинической медицины, 2015, Том 8, приложение 1)Читайте также:
статья «Острый приступ головокружения: дифференциальная диагностика и тактика ведения пациента» Н.Л. Кунельская, А.Л. Гусева, Е.В. Байбакова; ГБУЗ «НИКИО им. Л.И. Свержевского»; ФГБОУ ВО «РНИМУ им. Н.И. Пирогова» (журнал «Consilium Medicum (Неврология и ревматология)» №9, 2017 ) [читать];
статья «Роль лучевой диагностики в выявлении причин вестибулярного головокружения» А.С. Жорина, Т.Н. Трофимова; Клини-ка «Скандинавия», Санкт-Петербург (журнал «Лучевая диагностика и терапия» №3, 2018) [читать]
читайте также статью: Дифференциальная диагностика рецидивирующих эпизодов головокружения (на laesus-de-liro.livejournal.com) [читать]
Источник
Актуальность
Мигрень и головокружение являются самыми распространенными расстройствами в популяции, нередко их сочетание наблюдается у одного пациента. Однако недавние эпидемиологические исследования показали, что сочетание мигрени и головокружения встречается чаще, чем этого можно было бы ожидать от случайного совпадения двух весьма распространенных симптомов [1].
Метаанализ нескольких крупных популяционных исследований, включавших более 35 461 000 человек в возрасте 18–65 лет, показал, что распространенность мигрени составляет около 12%, с соотношением мужчины/женщины, равным 0,4 [2]. Распространенность головокружения составляет около 20–30%, также с доминированием у женщин (соотношение мужчины/женщины равно 0,37), а пациенты с коморбидностью этих состояний составляют около 4% в общей популяции. Около 73% пациентов с установленным диагнозом «мигрень» жалуются на головокружение. Крупное эпидемиологическое популяционное исследование (Германия) выявило, что распространенность мигрени среди населения – около 14%, а распространенность головокружения – 7%. Вероятность их случайного совпадения составляет около 1%, что дает возможность сделать вывод о наличии в анамнезе взрослого населения как мигрени, так и головокружения примерно в 3 раза более частом, чем это могло бы быть при простом совпадении, а именно у 3,2% людей в популяции [3]. Существуют и другие данные, свидетельствующие о неслучайном сочетании (коморбидности) мигрени и головокружения. Около 61% пациентов с вестибулярными нарушениями страдают мигренью. Проведены исследования, где описано наличие головокружения у 47,5% пациентов, страдающих мигренью с интенсивностью головной боли 7 баллов и более по визуальной аналоговой шкале (ВАШ), где 0 баллов – отсутствие боли, 10 баллов – невыносимая головная боль [4].
Эпидемиологические исследования ассоциаций мигрени и головокружения подчеркивают двунаправленный характер взаимоотношений между ними. С одной стороны, мигрень чаще встречается среди пациентов с головокружением. Так, мигрень, полностью соответствующая критериям МКГБ-3, бета-версия, распространена среди пациентов, страдающих головокружением, в 1,6 раза чаще (38%), чем среди пациентов, обратившихся за медицинской помощью с другими жалобами (24%). Y. Cha et al. [5] обнаружили, что из 208 пациентов с доброкачественным рецидивирующим головокружением 87% страдали мигренью, причем 70% из них отвечали диагностическим критериям вестибулярной мигрени, предложенным H. Neuhauser et al. [6]. По данным другого исследования, пациенты из группы с доброкачественным рецидивирующим головокружением страдали мигренью в 6 раз чаще, чем пациенты контрольной группы, сопоставимой по полу и возрасту (61 и 10% соответственно) [1]. C. Rassekh и L. Harker выявили, что распространенность мигрени среди пациентов с доброкачественным рецидивирующим головокружением составляет 81%, тогда как среди пациентов с болезнью Меньера – 22% [7]. При этом у пациентов с головокружением мигрень вызывает сильную дезадаптацию, часто сопровождаясь симптомами депрессии. В то же время мигрень нередко сосуществует с некоторыми периферическими вестибулопатиями, такими как болезнь Меньера и доброкачественное пароксизмальное позиционное головокружение, так что часть случаев сочетания мигрени и головокружения, по-видимому, может быть объяснена этим обстоятельством [1, 8, 9].
В медицинской литературе под головокружением понимают широкий спектр расстройств от ощущения мнимого вращения или движения окружающих предметов (истинное, или системное головокружение – vertigo) до нарушения равновесия (несистемное головокружение – dizziness). Более того, многочисленные исследования показали, что у больных с мигренью во время приступа головной боли нередко возникают те или иные вестибулярные нарушения, что послужило поводом для обсуждения особой формы мигрени – вестибулярной мигрени (ВМ) или мигрень-ассоциированного головокружения.
Первые описания пациентов, у которых головокружение и головная боль возникали как единое состояние, содержатся в трудах Аретеуса из Каппадокии (100 г. до н. э.). По мере накопления данных для определения этого сочетания разные авторы стали одновременно использовать различные термины: «вестибулярная мигрень», «мигрень-ассоциированное головокружение», «доброкачественное рецидивирующее головокружение», «связанная с мигренью вестибулопатия» и др. Первое описание ВМ было сделано R. Slater в 1979 г. [1].
Коморбидность с головокружением характерна в большей степени именно для мигрени, а не для других форм головной боли: распространенность головокружения среди пациентов с головной болью напряжения составляет 8%, а среди пациентов с мигренью – 27% [1]. По другим данным, на головокружение жалуются 30% пациентов с головной болью напряжения и 55% пациентов с мигренью. При этом несистемное головокружение возникает у 28–30% пациентов с мигренью, а системное – у 25–26% [10]. Известно, что как мигрень, так и головокружение часто сопровождаются тревожными расстройствами. Однако тревожные расстройства вряд ли могут быть причиной всего разнообразия вестибулярных симптомов при мигрени.
Международная ассоциация головной боли совместно с Обществом Барани составили диагностические критерии для ВМ, которые были отражены в приложении к новой бета-версии МКГБ-3 Международной классификации головной боли [11] (табл. 1).
Эти диагностические критерии разработаны для того, чтобы продолжить дальнейшие исследования ВМ, включая терапевтические подходы к ее лечению. По данным некоторых исследований, распространенность ВМ в общей популяции составляет 1%, а само заболевание занимает 1-е место среди вестибулопатий центрального генеза и 2–е место среди заболеваний, сопровождающихся вращательным головокружением [12, 13]. Дебютировать ВМ может в любом возрасте. Женщины ей подвержены чаще, чем мужчины.
Несмотря на многочисленные эпидемиологические исследования, демонстрирующие тесную взаимосвязь между мигренью и головокружением, остается ряд спорных вопросов в отношении ВМ как самостоятельного заболевания – в первую очередь вопросы терминологии и возможности рассмотрения головокружения в качестве главного и зачастую единственного проявления приступа мигрени. ВМ часто начинается через несколько лет после появления обычной мигрени и имеет разнообразную клиническую картину. У пациентов с ВМ при проведении неврологического и отоневрологического обследования в подавляющем большинстве случаев патология не выявляется, а диагноз основывается на анамнезе заболевания. Несмотря на то что, по статистическим данным, пациенты с ВМ составляют 7% от общего количества обращений в клиники головокружений и 9% – в клиники головной боли, это заболевание до сих пор остается редко диагностируемым [14]. На сегодняшний день отсутствуют какие-либо определенные представления о клинической и патофизиологической взаимосвязи между мигренью и головокружением, а также специфические подходы к лечению именно ВМ.
Цель исследования: определить характер головокружения у пациентов, страдающих мигренью с аурой и без ауры, и патогенетические механизмы их связи.
Материал и методы
В исследование включено 152 пациента 18–65 лет, с диагнозом «мигрень с аурой и/или без ауры» согласно МКГБ-3, бета-версия, обратившихся на прием в Клинику головной боли и вегетативных расстройств им. Александра Вейна. Диагноз ВМ ставился на основании критериев Н. Neuhauser [6]. Критериями исключения пациентов из исследования были: 1) возраст моложе 18 и старше 65 лет; 2) неврологические заболевания или заболевания внутренних органов, крови, сопровождающиеся головокружением и нарушением равновесия; 3) центральные и периферические вестибулопатии; 4) психические нарушения, затрудняющие самооценку и заполнение опросников; 5) беременные и кормящие пациентки.
Всем пациентам проводилось клиническое неврологическое исследование, а пациентам с головокружением в анамнезе проводилось дополнительно комплексное отоневрологическое исследование: видеонистагмография, видеоимпульсный тест, калорическая проба, диагностические позиционные маневры, тональная пороговая аудиометрия [15].
Анкетное исследование пациентов с мигренью, предъявлявших жалобы на головокружение, включало: отоневрологический опросник, разработанный специально для пациентов с головокружением, неустойчивостью, проблемами со слухом, для выяснения наличия вестибулопатии, характера головокружения, связи головокружения с головной болью, провоцирующих приступ головокружения факторов, укачивания в анамнезе, а также наличия симптомов вестибулопатии у родственников пациента [16]; шкалу оценки головокружения (Dizziness Handicap Inventory – DHI), разработанную G. Jacobson et al. в 1990 г. [17]. Шкала DHI включает 25 вопросов с тремя вариантами ответов («да», «нет», «иногда»). Ответ «да» оценивался в 4 балла, «иногда» – 2 балла, «нет» – 0 баллов. Таким образом, суммарный балл по DHI может составлять от 0 (нет головокружения) до 100 (очень выраженное головокружение). Считается, что головокружение отсутствует, если суммарный показатель DHI ниже 14 баллов. При сумме баллов от 1 до 30 говорят о легком головокружении, от 31 до 60 – об умеренном, свыше 60 – о выраженном головокружении. DHI имеет 3 подшкалы: функциональную (по ней оценивают, в какой степени головокружение нарушает повседневную активность больного), эмоциональную (в какой степени головокружение нарушает эмоциональное состояние больного) и физикальную (в какой степени движения головы и тела влияют на головокружение). В целом эта шкала позволяет количественно оценить влияние головокружения на физическое и эмоциональное состояние пациента, что особенно важно при динамическом контроле за ходом лечения. Кроме того, для определения выраженности болевого синдрома пациентам предлагалось заполнить анкету ВАШ для оценки интенсивности головной боли.
Для обработки материала использовались параметрический статистический метод – Т-критерий Стьюдента для сравнения переменных, а также непараметрические методы статистики: метод сравнения качественных показателей путем анализа таблиц сопряженности с вычислением критерия Хи-квадрат. Статистически значимыми считались различия при р<0,05.
Результаты
Всего было обследовано 152 пациента, страдающих мигренью с аурой (24 человека) и без ауры (128 человек), согласно критериям МГКБ-3, бета-версия от 2013 г. Средний возраст пациентов составил 39,5±13,1 года, женщин было 122, мужчин – 30. Более половины пациентов – 58,6% (89) – предъявляли жалобы на головокружение, а у 41,4% (63) головокружений не отмечено; 25 (16,4%) пациентов предъявляли жалобы на системное головокружение. У 4-х (2,6%) пациентов с системным головокружением при отоневрологическом осмотре были выявлены признаки периферической вестибулопатии и диагностированы следующие заболевания: вестибулярный нейронит – 1 случай, ДППГ – 2 случая, болезнь Меньера – 1 случай. Эти пациенты были исключены из основной группы. У остальных пациентов с мигренью, предъявлявших жалобы на эпизоды вращательного головокружения, при отоневрологическом обследовании в межприступном периоде клинические признаки периферической или центральной вестибулопатии не выявлены. Эти пациенты – с мигренью и системным головокружением (или ВМ) – составили основную группу исследования (рис. 1).
При анализе клинической симптоматики в основной группе с использованием критериев H. Neuhauser [18] вероятная вестибулярная мигрень (ВВМ) была диагностирована у 5,9% (9) пациентов, достоверная вестибулярная мигрень (ДВМ) – у 7,9% (12). Пациенты предъявляли жалобы на мигренозную головную боль и головокружение системного характера, которое в части случаев возникало на фоне головной боли и провоцировалось мигренозными триггерами. По выраженности головокружения согласно DHI, представленности хронической мигрени и эпизодической мигрени, мигрени с аурой и без ауры, а также по демографическим показателям пациентов с достоверной и вероятной ВМ достоверных отличий не выявлено. В результате проведенного сравнительного анализа пациенты с ВВМ и ДВМ были объединены в основную группу ВМ (мигрени и системного головокружения).
Группу сравнения составили 42,1% (64) пациентов с мигренью и несистемным головокружением. При подробном расспросе о характере головокружения эти пациенты описывали его как ощущение неустойчивости, вращения внутри головы, дереализации, шаткости при ходьбе, качания, тумана в голове и страха упасть.
Согласно критериям МКГБ-3, бета-версия, 72 пациента страдали хронической мигренью, а 77 – эпизодической ее формой. В результате сравнения пациентов с хронической и эпизодической мигренью по полу, возрасту, длительности заболевания, возрасту дебюта мигрени получены статистически достоверные отличия между этими группами только по частоте головной боли (что является основным принципом разделения).
В результате сравнения 2-х групп пациентов с хронической и эпизодической мигренью по представленности различных видов головокружения оказалось, что пациенты с эпизодической мигренью меньше предъявляют жалоб на головокружение по сравнению с пациентами с хронической мигренью: 23 (31,9%) vs 40 (51,9%) (p<0,01). При хронической мигрени системное головокружение наблюдалось чаще, чем при эпизодической мигрени: 15 (20,8%) vs 6 (7,7%) (p<0,01) (табл. 2).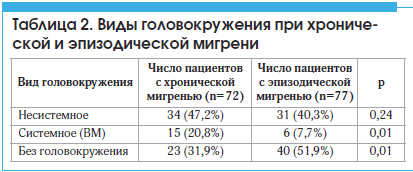
Таким образом, по мере увеличения числа дней с головной болью увеличивается как число пациентов с жалобами на головокружение в целом, так и представленность ВМ.
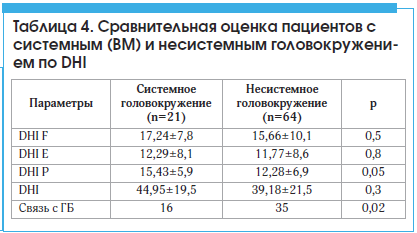
Сравнение 2-х групп пациентов – с системным (ВМ) и несистемным головокружением – по клинико-демографическим показателям достоверных отличий не выявило (табл. 3).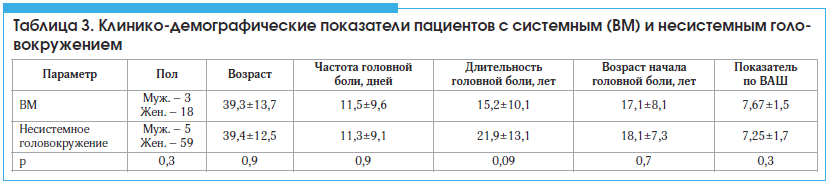
Данные отоневрологического опросника: большая часть пациентов основной группы субъективно в анамнезе отмечали проблемы со слухом: 57,2% (12) vs 35,2% (12) пациентов группы сравнения (p<0,09) (хотя ни у кого из пациентов при обследовании ЛОР-врачом патология не выявлялась); больше чем у половины обследованных пациентов с ВМ головокружение усиливалось при перемене положения головы, т. е. носило позиционный характер – 57,2% (12) vs 29,4% (10) (p<0,05), и беспокоило укачивание в транспорте – 80,95% (17) vs 54,3% (19) (p<0,05). По другим показателям отоневрологического опросника достоверных отличий не выявлено.
При сравнении средних показателей выраженности головокружения по cпециальной шкале (Dizziness handicap inventory) в основной группе пациентов с ВМ и группе сравнения достоверных отличий не получено. Однако при анализе подшкал выявлено статистически достоверное увеличение показателя по шкале DHI P у пациентов с системным головокружением при мигрени: 15,43±5,9 vs 12,28±6,9 соответственно (p<0,05), что указывает на позиционный характер головокружения в группе ВМ. В этой же группе определялась достоверная связь головной боли и головокружения (табл. 4).
Всем пациентам основной группы с ВМ было проведено профилактическое лечение топираматом: в течение первого месяца осуществлялось постепенное титрование дозы с 25 мг/сут до 100 мг/сут; общая длительность терапии составила 6 мес. Результаты лечения оценивались путем анализа дневников головной боли и динамики шкалы оценки головокружения (ШОГ): 16 пациентов с ВМ показали статистически достоверное уменьшение числа дней с головной болью (11,63±8,5 vs 2,8±1,04, р<0,01), а также числа дней с головокружением (14,88±8,4 vs 2,3±2,4, р<0,01). Суммарный показатель выраженности головокружения по ШОГ уменьшился с умеренно выраженного до слабого (45±17,03 vs 9,3±2,5, р<0,01). Пять пациентов по различным причинам не провели рекомендованной терапии.
Заключение
Больше половины пациентов с мигренью (58,6 %), обратившихся в специализированную клинику, предъявляли жалобы на головокружение, что соответствует данным литературы о коморбидности этих состояний. В отечественной практике под головокружением понимают самые различные состояния. Это не только ощущение вращения, но и неустойчивость, туман в голове, страх упасть, ощущение секундного покачивания и другие, которые собственно головокружением не являются. В связи с этим нами были выделены пациенты с мигренью, предъявлявшие жалобы на ощущение вращательного головокружения, которые составили 13,8%. У 2,6% пациентов при отоневрологическом осмотре выявлена периферическая вестибулопатия, что подтверждает ранее известные данные о ее частом сочетании с мигренью [14]. 42,1% пациентов с мигренью описывали головокружение несистемного характера. На основании критериев МКГБ-3, бета-версия, пациентам с системным головокружением был поставлен диагноз «вестибулярная мигрень».
Нами показано, что системное головокружение (или ВМ) чаще возникает у пациентов с хронической мигренью. На сегодняшний день отсутствуют какие-либо определенные представления о клинической и патофизиологической взаимосвязи между мигренью и головокружением, вместе с тем полученные в нашей работе данные о преимущественно хроническом течении ВМ подтверждают одну из известных теорий о роли центральной сенситизации в вовлечении в патологический процесс центрального отдела вестибулярной системы – вестибулярных ядер и их связей. Для подтверждения ведущей роли центральной сенситизации в качестве основного механизма коморбидной связи мигренозной головной боли и вестибулярных расстройств было проведено лечение пациентов топираматом. Анти-конвульсант топирамат является препаратом выбора с доказанной эффективностью при мигрени [19, 20]. Механизм его действия основан на снижении возбудимости как коры головного мозга, так и сенситизированных тригеминальных афферентов, что приводит к уменьшению выделения из их окончаний воспалительных медиаторов, в т. ч. CGRP [20], и, как следствие, к уменьшению числа приступов головной боли. В нашем исследовании показано, что наряду с уменьшением числа дней с головной болью уменьшались также вестибулярные нарушения. Подтверждение в дальнейших исследованиях патогенетической роли центральной сенситизации в происхождении головокружения у пациентов с мигренью откроет новые терапевтические возможности при этой патологии [1, 20].
Кроме того, выявлено, что у большинства пациентов головокружение при ВМ носит позиционный характер, т. е. усиливается при перемене положения головы и имеет связь с головной болью. Половина пациентов, предъявляющих жалобы на головокружение, в анамнезе отмечали снижение слуха, что косвенно указывает на субклиническую неполноценность структур внутреннего уха у таких больных. Однако при клиническом отоневрологическом обследовании в межприступном периоде вестибулярная патология не выявлена, что, по-видимому, требует более углубленного обследования с использованием нейрофизиологических методов. Учитывая, что при мигрени головная боль носит, как правило, гемикранический характер (это обусловлено односторонним выделением вазоактивных веществ), можно заключить, что сосудистые изменения происходят во время приступа мигрени в периферическом отделе вестибулярного анализатора (внутреннем ухе) на стороне боли, что и объясняет рецидивирующий, позиционный характер головокружения во время приступа мигрени. Эффективность триптанов, которые купируют атаку мигрени и приступ вестибулярного головокружения, также отчасти подтверждает периферический характер головокружения [20].
Таким образом, проведенное нами исследование пациентов с ВМ позволяет заподозрить смешанный характер головокружения, в патогенезе которого принимают участие как центральная сенситизация, так и периферические сосудистые механизмы. Причины несистемного головокружения при мигрени также требуют более подробного изучения.
Источник
