Саркоидоз и головные боли
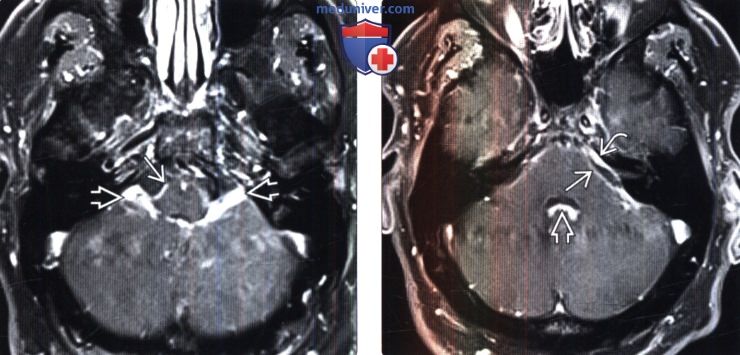
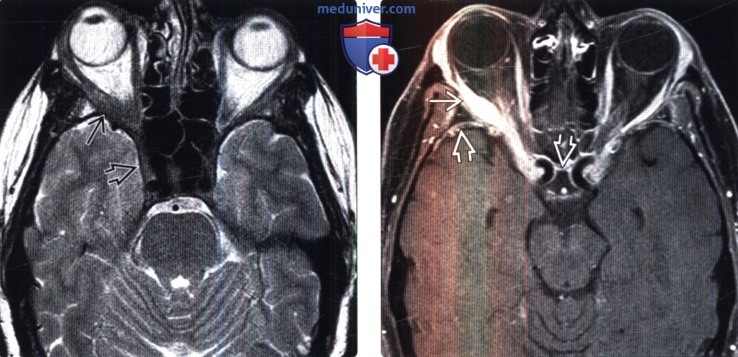
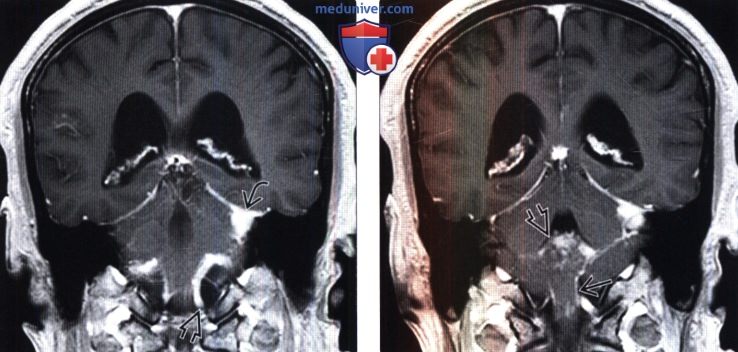
Диагностика нейросаркоидоза по КТ, МРТ головыа) Терминология: б) Визуализация: 1. Общие характеристики нейросаркоидоза: 2. Рентгенологические признаки нейросаркоидоза: 3. КТ признаки нейросаркоидоза:
4. МРТ признаки нейросаркоидоза: 5. Радионуклидная диагностика: 6. Рекомендации по визуализации:
в) Дифференциальная диагностика нейросаркоидоза (НСз): 1. Дуральный, лептоменингеальный, субарахноидальный НСз: 2. Нейросаркоидоз (НСз) паренхимы головного мозга: г) Патология: 1. Общие характеристики нейросаркоидоза (НСз): 2. Макроскопические и хирургические особенности: 3. Микроскопия:
д) Клиническая картина: 1. Проявления нейросаркоидоза (НСз): 2. Демография: 3. Течение и прогноз: 4. Лечение нейросаркоидоза (НСз): е) Диагностическая памятка: ж) Список литературы: – Также рекомендуем “Нелангергансоклеточные гистиоцитозы на МРТ головы” Редактор: Искандер Милевски. Дата публикации: 14.5.2019 |
Источник
Саркоидоз (болезнь Бенье-Бека-Шауманна) – это хроническое воспалительное заболевание. Поражаются при нем в основном легкие. Болеют им преимущественно взрослые в возрасте 30-40 лет, дети и старики саркоидозом почти не болеют. Заболевание это не очень распространено, по России точных данных нет, но есть сведения, что им страдают примерно 10 человек на 100 000 населения. А вот в Европе и США он встречается гораздо чаще – в среднем, 20 случаев на 100 000 населения, а в Скандинавских странах и того больше – около 60 человек на 100 000 населения.
Признаки
Саркоидоз чаще всего развивается постепенно. Сначала он никак себя не проявляет. Через некоторое время появляются его первые симптомы – это одышка при физических нагрузках, постоянная усталость, мышечная слабость, отсутствие аппетита и снижение массы тела. Голландские специалисты даже выделили четыре типа усталости при саркоидозе:
- утренняя усталость, при которой пациент не в состоянии подняться с постели;
- усталость, возникающая в течение дня, при которой пациент вынужден прерывать свою деятельность;
- усталость, возникающая к вечеру;
- постсаркоидозный синдром хронической усталости, при котором пациент постоянно чувствует слабость, боль в мышцах, находится в состоянии депрессии, однако признаков болезни при этом нет.
Возможны головные боли, потливость, особенно ночью, боли в грудной клетке. Также могут возникать боли в суставах, лихорадка. Часто саркоидоз сопровождается сухим кашлем. Однако кашель может быть и с мокротой, причем мокрота – с кровью.
При саркоидозе увеличиваются внутренние лимфоузлы. Однако они безболезненны и сам пациент этого увеличения не замечает. Увидеть его может только врач на рентгенограмме.
Характерен для саркоидоза синдром Лёфгрена – лихорадка, двусторонняя лимфаденопатия корней легких, узловатая эритема и полиартралгия. Наличие его – хороший прогностический признак течения саркоидоза в этом случае заболевание всегда оканчивается выздоровлением.
Еще один синдром, характерный для саркоидоза – синдром Хеерфордта-Вальденстрёма. Для него характерны лихорадка, увеличение околоушных лимфатических узлов, передний увеит и паралич лицевого нерва.
Есть у саркоидоза и кожные симптомы. Один из них – узловатая эритема (воспаление кожи, протекающее с образованием узелков красноватого цвета). Она обычно развивается на голенях.
Могут поражаться и глаза. Зрение при этом ухудшается, развивается увеит (воспаление сосудистой оболочки глаза), пациент может даже ослепнуть.
Возможно и поражение нервной системы. В этом случае заболевание проявляется параличом черепных нервов, менингитом, полиневропатиями, нарушением памяти.
Саркоидоз гортани проявляется охриплостью голоса, кашлем и дисфагией.
При саркоидозе почек в них образуются камни.
Поражение сердца представляет угрозу для жизни пациента. Оно проявляется нарушением сердечного ритма, блокадами сердца.
Описание
Впервые саркоидоз был описан в 1869 году английским хирургом Джонатаном Хатчинсоном. Тогда его назвали по имени пациентки – болезнью Мортимер, причем тогда она считалось кожным заболеванием. Чуть позже, в 1893 году Капоши ввел понятие «саркоиды кожи», под этим названием тогда объединили опухолевидные кожные проявления различных заболеваний. А в 1899 году норвежский дерматолог Бек выделил кожное заболевание, которое стало называться саркоидом Бека. В 1934 году в Страсбурге на международном съезде дерматологов это заболевание предложили назвать болезнью Бенье-Бека-Шауманна, а позже, на конференции в Вашингтоне было принято название «саркоидоз».
При саркоидозе в органах образуются скопления воспалительных клеток – гранулемы. Происходит это из-за того, что лимфоциты (белые кровяные клетки) резко становятся очень активными и вырабатывают вещества, вызывающие образование гранулем.
Причина этого заболевания неизвестна. Однако существует несколько гипотез его возникновения. Одни врачи считают, что саркоидоз возникает у тех, кто генетически к нему предрасположен. Другие уверены, что причина саркоидоза – вирусная или бактериальная инфекция. В пользу этой гипотезы говорит то, что в образцах биопсии часто обнаруживают кислотоустойчивые микроорганизмы. Предполагается, что это атипичная форма микобактерий туберкулеза. Однако туберкулиновая проба при саркоидозе отрицательна. Третьи говорят, что заболевание вызывают и неинфекционные агенты – пыль, пыльца растений, алюминиевая или циркониевая пыль, а также некоторые лекарственные препараты.
Саркоидоз не заразен. Однако известны случаи, когда болели члены одной семьи. Однако данных о том, что все они заражались друг от друга, нет. Возможно, в их болезни виноваты гены или влияние каких-то факторов окружающей среды.
Диагностика
Так как саркоидоз не заразен и чаще всего не злокачественен, диагностику проводят методом исключения. Основные методы диагностики – рентгенография и компьютерная томография (КТ).
Также делают ультразвуковое исследование почек, печени, органов малого таза, сердца, щитовидной железы, чтобы узнать, какие еще органы поражены. Саркоидоз центральной нервной системы, а также печени и сердца можно выявить с помощью магнитно-резонансной томографии (МРТ).
На ранних стадиях поражения сердца выявляют при помощи электрокардиографии (ЭКГ).
Важно также исследовать функцию внешнего дыхания.
Обязательно при обследовании делается и биопсия. Это «золотой стандарт» при постановке диагноза «саркоидоз». Материал берут из разных органов, чаще всего из легких, внутригрудных лимфатических узлов, плевры. Однако можно взять на анализ и кусочки печени, кожи, слюнных желез, селезенки и других органов и тканей.
Лечение
Для лечения саркоидоза используются в основном глюкокортикоидные препараты, обладающие сильным противовоспалительным действием. Показанием для приема гормональных препаратов является резкое ухудшение состояния пациента, увеличение теней на рентгенограмме, ухудшение работы легких и сердца. Однако часто используют и иммунодепрессанты (препараты, угнетающие иммунную систему). Это делают в тех случаях, если заболевание оказывается устойчивым к гормональной терапии.
При некоторых сопутствующих заболеваниях (сахарный диабет, язва желудка и двенадцатиперстной кишки) показан плазмаферез. Также его делают пациентам, которые плохо переносят гормональные препараты.
Обязательно при лечении назначается витамин Е.
Часто для лечения саркоидоза назначают и физиотерапию – фонофорез или ультразвук с гидрокортизоном, электрофорез, лазеротерапию.
Важна и специальная диета. Страдающим саркоидозом рекомендуется есть бобовые, орехи, морскую капусту, семечки подсолнуха (не жареные), ягоды рябины, черноплодной рябины и черной смородины.
Однако у некоторых пациентов болезнь проходит сама.
Образ жизни
Пациентам с диагнозом «саркоидоз» запрещено курить, так как курение может привести к ухудшению течения болезни и осложнениям.
Им нужно избегать контактов с химическими веществами, вредными для печени, с веществами, пылью, газами, парами, повреждающими легкие.
Не стоит употреблять продукты с высоким содержанием кальция, так как это может способствовать образованию камней в мочевом пузыре и почках. Загорать тоже не желательно.
© Доктор Питер
Источник