Остеохондроз шейный лечение дикуль
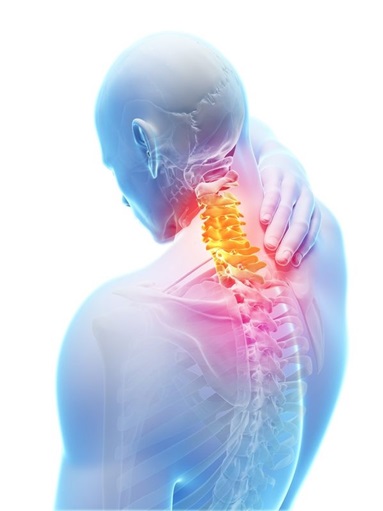
Дегенеративное заболевание дисков (остеохондроз) в шейном отделе позвоночника является основной причиной болевых проявлений в шее и иррадиирущей боли в руках. Болевые проявления начинают проявляться в том случае, когда один или несколько межпозвонковых дисков в шейном отделе позвоночника начинают разрушаться из-за дегенерации.
Предрасположенность некоторых людей к развитию остеохондроза, возможно, имеет генетический компонент. Травма может также ускорять и иногда вызывать развитие дегенеративных изменений в шейном отделе позвоночника.
Лечение остеохондроза шейного отдела позвоночника дает хорошие результаты только тогда, когда оно имеет регулярный характер и является последовательным и систематическим. Остеохондроз шейного отдела позвоночника входит в список наиболее распространенных причин симптоматики у пациентов трудоспособного возраста, которые длительно сидят за компьютером. Часто пациенты не обращают внимание на боли и не обращаются за медицинской помощью , что приводит к осложнениям.

Факторы риска остеохондроза шейного отдела позвоночника
В то время как практически у всех людей рано или поздно развиваются инволюционные дегенеративные изменения в шейном отделе позвоночника, есть некоторые факторы, которые могут сделать более вероятным раннее развитие остеохондроза или появление симптоматики. Эти факторы риска могут включать:
- Генетика. Некоторые исследования близнецов показывают, что генетика играет большую роль, чем образ жизни при раннем развитии остеохондроза в шейном отделе позвоночника и быстрым дебюте симптоматики.
- Ожирение. Вес связан с риском развития дегенеративной болезни диска (остеохондроза).
- Курение. Эта привычка может препятствовать поступлению питательных веществ в диски и ускорять их гидратацию.
- Кроме того, травма позвоночника может иногда запустить или ускорить процесс дегенерации в шейном отделе позвоночника.
Симптомы
Симптомы остеохондроза шейного отдела позвоночника могут широко варьироваться у разных людей.
Когда остеохондроз становится симптоматичным, боль может развиваться постепенно или появляться внезапно. Симптомы могут варьироваться от некоторого дискомфорта в шее до изнурительной сильной боли с иррадиацией в руку, онемения и / или мышечной слабости.
Основные симптомы:
- Боль в шее. Низко-интенсивная боль на фоне скованности в шее является наиболее распространенным симптомом остеохондроза шейного отдела позвоночника. Однако иногда боль может резко усилиться и длиться несколько часов или дней.
- Невралгия. Этот тип боли имеет тенденцию быть острой или с ощущением поражения током с иррадиацией в плечо в руку, руку и / или пальцы. Как правило, невралгия ощущается только на одной стороне тела.
- Неврологические симптомы в руке, в кисти и / или пальцах. Могут возникать ощущения покалывания иглами, онемение и / или слабость которые могут распространяться по всей верхней конечности. Эти типы симптомов могут мешать повседневной деятельности, например, печатать, одеваться или удерживать объекты.
- Боль усиливается при движении. В общем, боль, вызванная самим дегенеративным диском, как правило, усиливается при движении и снижается при отдыхе.
- Если боль исходит от самого дегенеративного диска, то она, скорее всего, исчезнет сама по себе в течение нескольких недель или месяцев. Однако другие симптомы остеохондроза шейного отдела позвоночника чаще становятся хроническими и требуют лечения, например, если фасеточные суставы в области шеи также начинают дегенерировать и / или возникает компрессия нервного корешка.
Менее распространенные симптомы
Чем больше шейный отдел позвоночника дегенерирует, тем вероятнее, что позвоночный канал будет сужаться и увеличивать риск компрессии спинного мозга. Если возникает компрессия спинного мозга , то будет развиваться миелопатия и появятся такие симптомы , как:
- Трудность перемещения рук и / или ног
- Проблемы с координацией и / или балансом
- Потеря контроля кишечника и / или мочевого пузыря
- Слабость и / или онемение в любом месте ниже шеи
- Простреливающие боли в конечностях, которые могут усиливаться при наклоне вперед
Цервикальная миелопатия – это серьезное состояние, которое требует немедленной медицинской помощи. Обычно это состояние возникает у людей старше 50 лет.
Диагностика
Диагноз остеохондроза шейного отдела позвоночника может быть выставлен на основании таких данных как:
- Медицинская история. Во-первых, врачу необходимо изучить подробно симптоматику и историю болезни.
- Физическое обследование. Затем врач проведет физическое обследование, пальпируя шею и проверяя диапазон движений в шее. Во время тестов пациентам может быть предложено выполнить определенные движения и сообщить, увеличивается или уменьшается боль в шее.
- Если боль интенсивная или если присутствуют неврологические симптомы, такие как боль, покалывание или слабость в плече, руке или кисти, тогда врач, скорее всего, назначит проведение медицинской визуализации .
- Методы медицинской визуализации (рентгенография, КТ, МРТ, ПЭТ). Если врач определит, что для выяснения точного генеза симптоматики необходимо получить изображения тканей (дисков) тогда, скорее всего, будет назначено МРТ. МРТ, рентгенография или, возможно, компьютерная томография могут подтвердить, есть ли признаки дегенерации, а также выявить другие состояния (такие как остеоартрит или стеноз), которые могут вызывать симптомы.
- После подтверждения точного диагноза остеохондроза шейного отдела позвоночника, а также любых других связанных состояний, можно понять генез симптомов и определить эффективную программу лечения.
Состояния, ассоциированные с остеохондрозом шейного отдела позвоночника
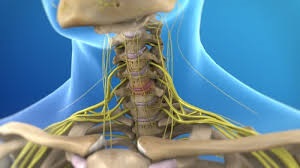
Дегенерация дисков часто сопровождается другими патологическими состояниями, которые развиваются либо в одно и то же время, либо в некоторых случаях одно вызывает другое. Наиболее часто встречаются следующие состояния:
- Грыжа в шейном отделе позвоночника возникает в том случае, если дегенерации диска приводит к нарушению целостности фиброзного кольца и возникает выпячивание содержимого за пределы кольца. Но грыжа диска может появиться после травмы , что в конечном итоге ускоряет дегенерацию диска и приводит к развитию остеохондроза шейного отдела позвоночника .
- Цервикальный остеоартрит. По мере того, как диск дегенерирует и дисковое пространство внутри позвоночного столба начинает уменьшаться, фасеточные суставы могут начать двигаться ненормально и вызывать износ хряща, а также стимулировать формирование остеофитов в шейном отделе позвоночника.
- Цервикальный стеноз позвоночника. Это состояние, которое возникает из-за остеофитов или грыжи диска и происходит сужение позвоночного канала (где проходит спинной мозг) или фораминального отверстия (где проходит нервный корешок).
Но надо понимать, что иногда у некоторых людей уже с рождения имеется сужение спинального канала и развитие симптоматики не связано с остеохондрозом.
Цервикальная радикулопатия – симптомы боли, покалывания, онемения и / или слабости, иррадиирущие в плечо в руку и кисть, могут возникнуть, когда один или несколько нервных корешков защемляются или раздражаются. Если при стенозе возникает компрессия спинного мозга грыжей диска или остеофитами, то может развиться миелопатия. Возможные симптомы боли, покалывания, онемения и / или слабости могут ощущаться на этом уровне в области шеи и в любом месте ниже уровня компрессии. Например, у человека может быть покалывание или слабость в ногах, проблемы с балансом или даже трудности с контролем кишечника и мочевого пузыря.
При наличии симптомов миелопатии важно своевременно обратиться за медицинской помощью, так как состояние может прогрессировать, и без лечения в конечном итоге может развиться паралич конечностей и нарушения функций.
Лечение
Как правило, при появлении симптоматики обусловленной остеохондрозом шейного отдела позвоночника предпринимаются лечебные действия, направленные на уменьшение симптомов. В первую очередь в лечении остеохондроза шейного отдела позвоночника используются нехирургические методы лечения.
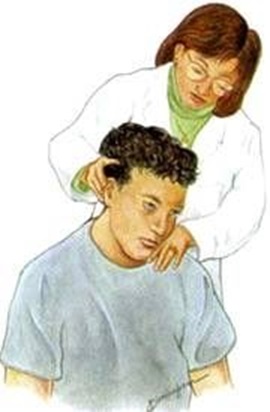
В редких случаях, когда боль и симптомы сохраняются или ухудшаются, несмотря на несколько месяцев лечения, или если существует опасность повреждения спинного мозга, то тогда решается вопрос об операции.
Варианты консервативного лечения
Для лечения боли в шее, вызванной остеохондрозом, врач обычно рекомендует один или несколько следующих вариантов лечения:
- Отдых или изменение образа жизни. Некоторые действия могут быть более болезненными для шеи, например вытягивание шеи, вперед при работе за компьютером. Воздержание или изменение определенных видов деятельности в течение нескольких дней или недель обычно уменьшает боль. Кроме того, рекомендуется поддерживать правильную осанку (вместо сутулости при сидении или сгибании шеи вперед во время вождения, и т. д.). Употребление здоровой еды, достаточная гидратация и отказ от курения также полезны для здоровья дисков.
- Лечение боли при помощи лекарств или инъекций. Определенный эффект могут дать безрецептурные болеутоляющие средства, такие как ацетаминофен (например, тайленол), ибупрофен (например , Advil, Motrin) или другие. Если боли интенсивные, то может быть назначено более сильное обезболивающее средство, как оральные стероиды или миорелаксанты (такие как Vicodin) или даже опиаты.
Инъекции, такие как фасеточные инъекции, нервные или эпидуральные блокады. Они могут включать инъекцию кортикостероидов в определенную структуру для уменьшения местного воспаления:
- Каудальные эпидуральные инъекции
- Инъекции в фасеточные суставы
- Интерламинарные каудальные эпидуральные стероидные инъекции
- Трансфораминальные эпидуральные инъекции
- Селективные блокады нервных корешков
- Блокады медиальных ветвей
- Лед и тепло могут быть использованы в лечении остеохондроза шейного отдела позвоночника.
- ЛФК. Большинство нехирургических программ лечения остеохондроза шейного отдела позвоночника будут включать в себя определенные программы упражнений как изометрических, так и на растяжение .Подбор упражнений должен провести квалифицированный специалист ( врач ЛФК) , так как неадекватные упражнения могут привести к ухудшению состояния . Кроме того ,упражнения должны подбираться с учетом индивидуальных особенностей конкретного человека . В целом, увеличение силы и гибкости в области шеи может снизить риск боли и в некоторой степени притормозить дегенеративные изменения в дисках.
- Мануальная терапия. Шейный отдел позвоночника может быть вручную отрегулирован квалифицированным специалистом в области здравоохранения, чтобы улучшить диапазон движений и / или уменьшить боль. В зависимости от симптомов у конкретного пациента необходимо провести физический осмотр и / или визуализацию перед ручной манипуляцией в шее.
- Физиотерапия
- Массаж
- Иглотерапия
- Корсетирование
Хирургическое лечение остеохондроза шейного отдела позвоночника
Оперативные методы лечения остеохондроза шейного отдела позвоночника обычно рассматриваются в двух случаях:
- Присутствуют неврологические симптомы, такие как постоянное онемение рук и / или слабость, или проблемы с ходьбой или контролем кишечника. Если неврологические симптомы вызваны остеохондрозом шейного отдела позвоночника, существует риск необратимого повреждения нервов, и хирургию можно рекомендовать для уменьшения давления на нервы.
- Хроническая боль является серьезной и не поддается лечению в течение, по крайней мере, шести месяцев нехирургического лечения, и ежедневная деятельность становится затруднительной. Лучшие хирургические результаты прогнозируются для пациентов с хронической болью в сочетании с другими состояниями, такими как нестабильность двигательных сегментов шеи и / или радикулопатия.
Основные хирургическими методами лечения остеохондроза шейного отдела позвоночника являются:
- Передняя цервикальная дискэктомия и слияние (ACDF).
- Замена искусственным диском.
Кроме того, существует ряд других хирургических процедур для лечения остеохондроза шейного отдела позвоночника:
- Эндоскопическая декомпрессия
- Эндоскопическая фораминотомия
- Чрескожная декомпрессия
- Внутридисковая электротермальная терапия
- Селективная эндоскопическая дискэктомия
- Стимуляция спинного мозга
- Радиочастотная абляция
- Эпидуральный лизис спаек
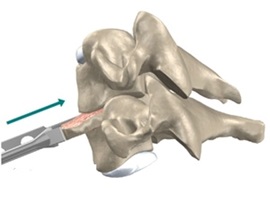
Хирургические процедуры на шее, направленные на декомпрессию нервных корешков и / или спинного мозга и, таким образом, уменьшение неврологических симптомов, таких как боль или слабость руки, имеет тенденцию к хорошим отдаленным результатам – положительный прогноз составляет от 80% до 90% .
Источник
Остеохондроз – заболевание позвоночника, характеризующееся дегенерацией межпозвонкового диска со значительным снижением его высоты, склерозированием дисковых поверхностей позвонков и реактивным разрастанием краевых остеофитов.
Пораженная остеохондрозом хрящевая ткань дисков постепенно перерождается и превращается в подобие костной. Затвердевший диск уменьшается в размерах, теряет свойства амортизатора между позвонками и начинает давить на нервные окончания, что и приводит к появлению болезненных ощущений.
Начальная стадия остеохондроза чаще всего не проявляет себя какими-либо неприятными ощущениями в области позвоночника и может диагностироваться, как заболевание внутренних органов, а истинный диагноз выявляется только после прохождения многочисленных обследований.
По локализации различают шейный, грудной, поясничный, крестцовый и распространенный остеохондроз. Чаще всего диагностируется поясничный остеохондроз (свыше 50% случаев), шейный остеохондроз (более 25%) и распространенный (около 12%).
Межпозвонковый диск представляет собой волокнисто-хрящевую пластинку. В середине диска находится ядро, окружённое фиброзным кольцом (ткань, напоминающая сухожилия). Межпозвонковый диск не имеет своей сосудистой системы и поэтому питается за счёт других тканей. Важным источником питательных веществ для диска являются мышцы спины, именно их дистрофия чаще всего приводит к развитию заболевания. При поднятии тяжестей, прыжках и других физических нагрузках, диски выполняют роль амортизатора и поддерживают необходимое расстояние между позвонками. Поскольку самая большая нагрузка приходиться на поясничный отдел позвоночника, именно в нём, чаще всего образуются протрузии и межпозвонковые грыжи, являющиеся осложнением данного заболевания.
Протрузия межпозвонкового диска – выпячивание (пролапс) диска без разрыва фиброзного кольца.
Грыжа межпозвонкового диска – выпячивание (пролапс) диска с разрывом фиброзного кольца и «вытеканием» студенистого ядра. Особенно часто, грыжа образуется при травме позвоночника или во время одновременного наклона и поворота туловища в сторону, тем более, если в руках находится тяжелый предмет. В этом положении, межпозвонковые диски испытывают очень большую нагрузку, давление внутри межпозвонкового диска повышается, позвонки давят на одну сторону диска и ядро вынужденно смещаться в противоположенную сторону и давить на фиброзное кольцо. В какой то момент фиброзное кольцо не выдерживает такой нагрузки и происходит выпячивание диска (фиброзное кольцо растягивается, но остаётся целым) или образуется грыжа (фиброзное кольцо рвётся и через прорыв «вытекает» часть содержимого ядра). При увеличении нагрузки на позвоночник и создании условий повышения давления в поврежденном межпозвонковом диске грыжа увеличивается в размерах.
Очень важным является направление выпячивания и размеры грыжи, если грыжа выходит вперёд или в стороны, это может привести к боли и нарушению работы некоторых органов, а при выпячивании в сторону спинного мозга и его повреждении, последствия могут быть намного серьёзней. Если межпозвонковая грыжа затронула нервные отростки или корешки определённого сегмента позвоночника, то это приводит к нарушению работы того органа, за который и отвечает повреждённый сегмент позвоночника. Возможен и другой вариант: вследствие выпячивания диска в одну сторону, в противоположенной стороне расстояние между позвонками уменьшается и это приводит к защемлению нервных отростков уже самими позвонками. Межпозвонковая грыжа в поясничном отделе, чаще всего вызывает боль в ногах, грыжа в грудном отделе способствует возникновению головокружений, болей в области сердца, нарушений функций органов дыхания и т.д., грыжа в шейном отделе может быть причиной головных болей, головокружений, онемения рук. Наиболее опасны межпозвонковые грыжи размером более 10 мм, резко суживающие спинномозговой канал, зажимающие кровеносные сосуды и травмирующие нервные окончания, длительное воздействие на которые приводит не только к сильной боли, но и к нарушению кровообращения, потере чувствительности в конечностях с последующими осложнениями. Но самыми опасными являются секвестрированные грыжи межпозвонковых дисков, т.е. грыжи готовые к разрушению или отрыву фрагмента с последующим опусканием его в спинномозговой канал, что может привести к тяжелым последствиям: нарушениям функций тазовых органов и параличу нижних конечностей.
Причины заболевания «Остеохондроз»
Причины, вызывающие изменения в межпозвонковых дисках, до конца не изучены. Люди начинают чувствовать проявления остеохондроза чаще всего после 35 лет. Развитию и обострению этого недуга способствуют различные травмы спины, статические и динамические перегрузки, а также вибрация. Чем старше человек, тем больше у него проявлений. Но в последние годы все больше людей в возрасте от 18 до 30 лет обращаются с жалобами на боли в спине. Причин для раннего проявления заболевания немало: слабая физическая подготовка, нарушение осанки и искривление позвоночника, плоскостопие и излишний вес.
И так, выделим основные причины:
- наследственная (генетическая) предрасположенность;
- нарушение обмена веществ в организме, инфекции, интоксикации;
- избыточный вес, неправильное питание (недостаток микроэлементов и жидкости);
- возрастные изменения;
- травмы позвоночника (ушибы, переломы);
- нарушение осанки, искривление позвоночника, гипермобильность (нестабильность) сегментов позвоночного столба, плоскостопие;
- неблагоприятные экологические условия;
- малоподвижный образ жизни;
- работа, связанная с подъемом тяжестей, частыми изменениями положения туловища (поворотами, сгибанием и разгибанием, рывковыми движениями);
- длительное воздействие неудобных поз в положении стоя, сидя, лежа, при подъеме и переносе тяжестей, при выполнении другой работы, при которой увеличивается давление в дисках и нагрузка на позвоночник в целом;
- чрезмерные физические нагрузки, неравномерно развитая костно-мышечная система;
- перегрузки позвоночника, связанные с заболеваниями стопы, а также в результате ношения неудобной обуви, высоких каблуков и беременности у женщин;
- резкое прекращение регулярных тренировок профессиональными спортсменами;
- нервное перенапряжение, стрессовые ситуации, курение;
- переохлаждение, неблагоприятные метеоусловия (повышенная влажность воздуха при низкой температуре).
Симптомы, характерные для остеохондроза
Больные, страдающие остеохондрозом, жалуются на постоянные ноющие боли в спине, к которым нередко присоединяется онемение и чувство ломоты в конечностях. При отсутствии адекватного лечения, происходит похудание и атрофия конечностей.
Основные симптомы:
- постоянные ноющие боли в спине, чувство онемения и ломоты в конечностях;
- усиление болей при резких движениях, физической нагрузке, поднятии тяжестей, кашле и чихании;
- уменьшение объема движений, спазмы мышц;
- при остеохондрозе шейного отдела позвоночника: боли в руках, плечах, головные боли; возможно развитие так называемого синдрома позвоночной артерии, который складывается из следующих жалоб: шум в голове, головокружение, мелькание «мушек», цветных пятен перед глазами в сочетании с жгучей пульсирующей головной болью. Причиной синдрома позвоночной артерии может быть ее спазм в ответ как на непосредственное раздражение ее симпатического сплетения за счет костных разрастаний, грыжи диска, артроза межпозвонкового сустава, так и рефлекторной реакции вследствие раздражения любых рецепторов позвоночника. Наличие синдрома позвоночной артерии может усугубить течение коронарной или сердечно-мышечной патологии при их наличии;
- при остеохондрозе грудного отдела позвоночника: боль в грудной клетке (как «кол» в груди), в области сердца и других внутренних органах;
- при остеохондрозе пояснично-крестцового отдела позвоночника: боль в пояснице, иррадиирующая в крестец, нижние конечности, иногда в органы малого таза;
- поражение нервных корешков (при грыжах межпозвонковых дисков, костных разрастаниях, спондилолистезе, спондилоартрозе): стреляющая боль и нарушение чувствительности, гипотрофия, гипотония, слабость в иннервируемых мышцах, снижение рефлексов.
Диагностика остеохондроза
Установление предварительного диагноза осуществляется при первичном осмотре пациента. Осмотр обычно проводит врач-невролог в связи с жалобами больного на местные изменения, которые могут проявляться болевым синдромом, деформацией или ограничением подвижности. Позвоночник исследуют в положении больного стоя, сидя и лежа, как в покое, так и в движении. Уровень поражения позвоночника определяют путем отсчета числа позвонков от определенных анатомических ориентиров или по специальной схеме.
При осмотре спины обращают внимание на осанку, особенности строения туловища, отмечают линию остистых отростков (срединная борозда спины), нижние углы лопаток, гребни подвздошных костей, боковые контуры талии и шеи, положение надплечий, отклонение межъягодичной борозды от вертикали, выявляют выпячивание остистых отростков, обращают внимание на рельеф мышц, расположенных рядом с позвоночником.
Ощупывание позвоночника позволяет дополнить данные осмотра (наличие или отсутствие деформации), определить локализацию, степень и характер болезненности. При ощупывании отмечают также напряжение мышц, расположенных рядом с позвоночником, т.к. большинство травм и заболеваний позвоночника сопровождается повышением мышечного тонуса.
Сгибание позвоночника используется с целью определения амплитуды движений в различных отделах позвоночника.
Основную роль в исследовании позвоночника отводят рентгенографии, компьютерной томографии и магнитно-резонансной томографии, с помощью которых определяется уровень поражения, уточняется и конкретизируется диагноз, выявляются скрытые патологии. Данные диагностики позволяют лечащему врачу определить тактику лечения и выбрать наиболее эффективные методы лечения.
Методы лечения остеохондроза и его осложнений
Лечение остеохондроза и его осложнений проводят с помощью консервативных методов, направленных на устранение болевого синдрома, нарушений функции спинномозговых корешков и предупреждение прогрессирования дистрофических изменений в структурах позвоночника. При неэффективности консервативного лечения и по специальным показаниям проводится оперативное (хирургическое) лечение, объем которого зависит от уровня поражения и клинических проявлений заболевания.
Длительность лечения остеохондроза и его осложнений в основном зависит от тяжести заболевания, возрастных изменений, применяемых методов лечения, а также добросовестного выполнения назначений и рекомендаций лечащего врача. Как показывает практика, активная фаза лечения в большинстве случаев длится 1-3 месяца при применении консервативных методов, а восстановительный период после операции – около 1 года. В начале лечения у некоторых пациентов возможно усиление болевого синдрома, связанное с реакцией мышечной системы и других образований на непривычные для организма воздействия. Болевые ощущения купируются в короткие сроки применением физиотерапевтических процедур, медикаментозных препаратов, а также специальных физических упражнений. Результат лечения во многом зависит от поведения самих пациентов, от которых требуется терпение, упорство, настойчивость, определенная сила воли, а также желание выздороветь. Наибольшую эффективность консервативной терапии и реабилитации после хирургического вмешательства можно достичь в условиях специализированных медицинских центров и санаториях, оснащенных современной диагностической и лечебной базой, а также высококвалифицированными практикующими специалистами, применяющими комплексное лечение заболеваний опорно-двигательного аппарата.
Комплексное консервативное лечение включает в себя лечебную физкультуру, физиотерапию, массаж, мануальную терапию, вытяжение (тракцию) позвоночника, рефлексотерапию, медикаментозную терапию.
Лечебная физкультура (ЛФК) – основной метод консервативного лечения заболеваний опорно-двигательного аппарата, заключается в создании дозированных нагрузок, направленных на декомпрессию нервных корешков, коррекцию и укрепление мышечного корсета, увеличение объема и выработки определенного стереотипа движений и правильной осанки, придание связочно-мышечному аппарату необходимой гибкости, а также на профилактику осложнений. Это достигается регулярными занятиями на реабилитационном оборудовании и суставной гимнастикой. В результате выполнения упражнений улучшается кровообращение, нормализуется обмен веществ и питание межпозвонковых дисков, увеличивается межпозвонковое пространство, формируется мышечный корсет и уменьшается нагрузка на позвоночник.
Физиотерапия – метод лечения, в котором используются физические факторы: токи низкой частоты, магнитные поля, ультразвук, лазер и др. Применяется для снятия болевого синдрома, воспалительных процессов, реабилитации после травм и операций. При использовании методов физиотерапии сокращаются сроки лечения многих заболеваний, повышается эффективность применения медикаментов и снижение их дозировки, отсутствуют побочные эффекты, свойственные медикаментозному лечению.
Массаж – это совокупность приемов механического дозированного воздействия в виде трения, давления, вибрации, проводимых непосредственно на поверхности тела человека руками. Эффективно снимает мышечное напряжение, мышечные боли, улучшает кровообращение, обладает общеукрепляющим действием.
Мануальная терапия – индивидуально подобранное мануальное воздействие на костно-мышечную систему для снятия острых и хронических болей в позвоночнике и суставах, а также увеличения объема движений и коррекции осанки. Одним из направлений мануальной терапии является Висцеральная мануальная терапия, которая способствует восстановлению нормальной подвижности органов, улучшает кровоснабжение, лимфоциркуляцию, нормализует обмен веществ, восстанавливает иммунитет, предотвращает обострения хронических заболеваний.
Вытяжение (тракция) позвоночника – эффективный метод лечения болевых синдромов в позвоночнике, и суставах с использованием индивидуально подобранной нагрузки с использованием специального оборудования. Процедура направлена на увеличение межпозвонкового пространства, снятие боли и восстановление анатомически правильной формы позвоночника.
Рефлексотерапия – различные лечебные приемы и методы воздействия на рефлексогенные зоны тела человека и акупунктурные точки. Применение рефлексотерапии в сочетании с другими лечебными методами, существенно увеличивает их эффективность. Наиболее часто рефлексотерапию применяют при остеохондрозе, сопровождаемом болевым синдромом, заболеваниях нервной системы, нарушениях сна, психической неуравновешенности, а также при избыточном весе и табакокурении. Воздействуя на определенные точки можно приводить организм в гармонию и лечить многие заболевания.
Медикаментозная терапия показана в период обострения заболевания, направлена на купирование болевого синдрома, снятие воспалительного процесса и усиление обменных процессов путем приема или введения лекарственных средств с помощью внутримышечных или внутривенных инъекций.
Хотя каждый из выше перечисленных методов является высокоэффективным, все-таки стойкий терапевтический эффект можно получить только при сочетании их с занятиями на реабилитационном оборудовании, т.е. при создании полноценного мышечного корсета.
Источник
