О мигрени для врачей

Дата публикации 11 декабря 2017Обновлено 20 июля 2019
Определение болезни. Причины заболевания
Мигрень — это заболевание, проявляющееся приступами тяжелых головных болей, поражающее людей в наиболее активном периоде жизни, имеет дебют в раннем детстве и несет хронический характер, сопровождая человека большую часть жизни.
ВОЗ признает мигрень одним из двадцати главных заболеваний, нарушающих адаптацию человека. При том, что это заболевание описано в древнейших времен, имеет яркую клиническую картину, только каждый пятый пациент имеет правильный диагноз. Добавим сюда высокую распространенность мигрени (14% в общей популяции, 17% среди женщин и 8% среди мужчин).[1][2] Важно, что пик заболеваемости приходится на третье десятилетие жизни — возраст максимальной активности человека. Почти сорок процентов пациентов характеризуются тяжелыми приступами мигрени, более половины — средней тяжести и только около 10% пациентов имеют легкое течение.[3] Все эти факторы относят мигрень к серьезной проблеме не только медицинского уровня, но и социального значения.
Вклад мигрени в социальное функционирование пациента обусловлен тем, что резкое снижение качества жизни наблюдается не только в момент приступа головной боли, но и в межприступный период. Пациенты, испытывающие частые приступы мигрени (более 1 за месяц), встречаются в 20% случаев. Важным аспектом является коморбидность заболевания, когда у пациента с мигренью встречаются другие болезни чаще, чем в общей популяции. К таким сопутствующим патологиям относят:
- депрессию;
- тревожные расстройства;
- ишемический инсульт у молодых женщин.
Провоцирующими факторами приступов мигрени являются:
- стрессы;
- изменение погоды;
- перегрев.
На факторы, на которые может повлиять пациент, следует обратить внимание. Это:
- нарушение режима питания, голод;
- нарушение сна;
- употребление алкоголя;
- курение;
- яркий свет;
- употребление определенных продуктов (шоколад, орехи, бананы, лук, авокадо, маринады, твердые сыры, добавки в колбасные изделия) может провоцировать приступы.
Одним из наиболее важных аспектов патофизиологии мигрени является унаследованная природа расстройства. Из клинической практики ясно, что у многих пациентов есть ближайшие родственники, которые также страдают от мигрени. О передаче мигрени от родителей к детям сообщалось уже в семнадцатом веке, и многочисленные опубликованные исследования сообщили о положительной семейной истории.[6]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы мигрени
«Вдруг я почувствовал, что стал очень высоким. Я шел по улице, и мне казалось, что я могу видеть макушки прохожих». Так описывают пациенты с мигренью свои симптомы нарушения схемы тела, среди которых был английский писатель Льюис Керролл. В честь его произведения и был назван этот симптом «Симптом Алисы в стране чудес».
Мигренозный приступ имеет определенную стадийность.
- Продромальная фаза: может длиться от 4 до 48 часов, и пациенты испытывают слабость, снижение внимания, раздражительность, беспокойство, повышение аппетита, зевоту, похолодание кожных покровов.
- Далее следует аура (5-60 минут), при ее наличии. Она проявляется в виде зрительных, соматосенсорных, афатических, вестибулокохлеарных, эмоциональных симптомов.
- Болевая фаза длится от 4 до 72 часов. Характеризуется пульсирующей головной болью, сопровождающейся сопутствующими симптомами (тошнота, рвота, слабость, непереносимость звуков, запахов, света).
- Постдрома длится 4-48 часов с выраженной астенией, тяжестью в голове, когнитивными и эмоциональными нарушениями, диареей, зевотой.
Хроническая мигрень проявляется головной болью более чем 15 дней в месяц на протяжении последних 3 месяцев.
Примечательно, что новейшие исследования свидетельствуют о том, что мигрень не несет избыточного риска для когнитивной функции.[7]
Патогенез мигрени
Сочетание фундаментальной науки и физиологии человека, особенно функциональной нейровизуализации, радикально изменило наше понимание мигрени, уделяя особое внимание роли механизмов мозга в возникновении этого распространенного расстройства. Генетические исследования предоставляют правдоподобные гипотезы, объясняющие наличие мигрени молекулярным дефектом ионных каналов.[8]
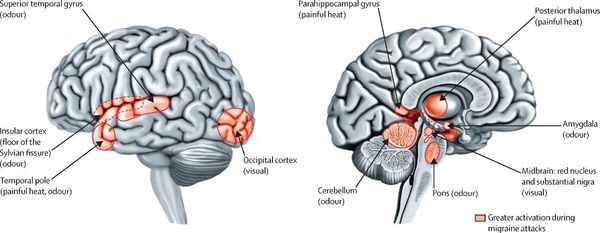
Мигрень — сложное расстройство мозга, механизмы которого сейчас активно изучаются. Боль указывает на важную роль ноцицептивной активации. Более того, наличие мультисенсорного нарушения, которое включает в себя свет, звук и запахи, а также тошноту, предполагает, что проблема может заключаться в центральной модуляции афферентного трафика в более широком смысле. Исследования изображений головного мозга при мигрени указывают на важность субкортикальных структур в патофизиологии расстройства. Таким образом, мигрень может считаться наследственной дисфункцией сенсорных модуляторных сетей, влияющей на ненормальную обработку, по существу, нормального нейронного трафика.[9]
Понимание механизма возникновения боли, вероятно, даст представление о механизмах, лежащих в основе более обобщенной сенсорной дисфункции, характерной для мигрени.
Научные данные подтверждают, что патофизиология мигрени связана с унаследованным изменением возбудимости головного мозга, расширением внутричерепных сосудов, рецидивирующей активацией и сенсибилизацией тригеминоваскулярного пути и последующими структурными и функциональными изменениями у генетически восприимчивых лиц.[10]
Классификация и стадии развития мигрени
Мигрень включена в Международную классификацию головных болей (МКГБ) второго пересмотра (2003 г.).
На уровне врача общей практики достаточно выставить диагноз на первом уровне, т. е. по сути диагностировать мигрень [G43].
Неврологи детализируют диагноз до второго уровня:
- мигрень без ауры [G43.0];
- мигрень с аурой [G43.1];
- периодические симптомы детского возраста [G43.82];
- ретинальная мигрень [G43.81];
- осложнения мигрени [G43.3];
- возможная мигрень [G43.83].
Этого достаточно для построения тактики ведения пациента. Для экспертов, специализирующихся на головной боли, принято детализировать третий и четвертый уровень диагноза в виде характеристики ауры, расшифровки периодического синдрома детского возраста, детализации осложнений мигрени и выделения вариантов возможной мигрени.
Осложнения мигрени
К осложнениям мигрени относят длительную зрительную ауру в течение нескольких часов, тревогу пациента. Затянувшийся и выраженный приступ мигрени может привести к развитию мигренозного инсульта, когда в результате длительного спазма мозговых сосудов происходит ишемическое повреждение мозга. В целом осложнения мигрени встречаются редко, и заболевание относят к доброкачественным.
Диагностика мигрени
Соответственно классификации, диагностика мигрени имеет свои особенности на различных уровнях организации помощи населению. На уровне общего звена важны скрининговые исследования.
Весьма точным опросником является тест «ID Migraine». Чувствительность теста более 80% при том, что он состоит из трех простых вопросов:
За последние три месяца сопровождалась ли Ваша головная боль следующими симптомами:
1. Тошнотой или рвотой;
2. Непереносимостью света или звуков;
3. Ограничивала ли головная боль Вашу работоспособность, учебу или повседневные дела как минимум на один день?
Ответив положительно более чем на два вопроса, пациент получает диагноз мигрень.
На уровне приема невролога уже идет детализация диагноза согласно диагностическим критериям МКГБ.
Осмотр пациента с головной болью является сложной проблемой. Симптом головной боли встречается более чем при 300 заболеваниях. При этом у одного пациента часто встречаются несколько вариантов головной боли. Из наиболее часто встречающейся комбинации сочетание в головной болью напряжения (ГБН). Соответственно расспрос пациента практически всегда имеет трудности. Больной не акцентируется на характере боли или ее локализации, частоте эпизодов и интенсивности боли. Редко кто может увязать в хронологическом порядке стадийность развития болевой фазы. А именно эти данные являются ключевыми в постановке диагноза. При типичной клинике пациент не требует проведения дорогостоящей нейровизуализации.
Первым аспектом, требующим уточнения, является сама боль: где возникает и куда распространяется, в течении какого времени боль нарастает, как долго длится, возвращается ли боль после стихания? Необходимо расспросить о симптомах нарушения зрения и других сопутствующих симптомах (тошнота, рвота, повышение чувствительности к свету, звукам, дискомфорт при движении глаз). Уточняем факторы, провоцирующие приступы, в виде стрессов, менструации, изменения режима сна, сильных запахов. Важен возраст начала болезни: мигрень дебютирует в детском или подростковом возрасте. После 50 лет головные боли, как правило носят симптоматический характер, являясь признаками артериальной гипертензии, атеросклероза, дисциркуляторной энцефалопатии.
Мигрень характеризуется высокой вариабельностью частоты и характеристики болей. Для большинства первичных немигренозных головных болей характерна длительность до 4 часов. Мигрень же имеет длительность от 4 до 72 часов. Схожие по характеристикам кластерные головные боли отличаются большей частотой приступов (от 1 до 8 в день), длятся не более 180 минут и обычно идут периодами ежедневных приступов с большими ремиссиями. Кроме того, для пучковой головной боли характерен утренний дебют по типу «будильника».
Локализация боли при мигрени типична в области виска и глаза. Если же боль не выходит за пределы глазницы, то необходимо исключить патологию глаза, сонной артерии и кавернозного синуса. Надо помнить, что только 60% пациентов имеют типичную одностороннюю локализацию болей. В остальных случаях боли могут быть двухсторонними или менять правую и левую локализацию.[4] Ведущей характеристикой боли при мигрени является пульсирующий характер, усиление боли в момент сокращения сердца. Половина пациентов отмечает пульсацию в приступном периоде, остальные могут отмечать пульсирующий компонент при ходьбе, кашле или чихании. Пульсация является ключевым фактором, разграничивающим мигрень и ГБН. При кластерных головных болях боль характеризуется как сверлящая, жгучая.
Интенсивность болей по 10-ти бальной шкале имеет субъективный характер, однако при мигрени чаще пациенты испытывают боль от 5 до 10 баллов. При ГБН редко более 5 баллов.
Поведение пациента при боли также важно. Необходимо спросить: что вы делаете при боли? ГБН характеризуется возможностью выполнять обычные рутинные дела. Мигрень заставляет пациента прилечь, выключить свет, приложить холод на лоб. При кластерных болях пациенты мечутся от болей.
Осмотр пациента неврологом при мигрени в большинстве случаев не выявляет патологии. Наличие очаговой патологии заставляет проводить дальнейшее обследование. Для исключения гигантоклеточного артериита необходимо пропальпировать височные артерии, исследовать менингеальные симптомы. При подозрении на вторичный характер болей необходимо проведение нейровизуализации. Выбор метода основан на предполагаемом диагнозе. При сосудистой патологии мозга предпочтительно МРТ (при подозрении на костные процессы, травмы, субарахноидальное кровоизлияние).
Лечение мигрени
Несмотря на хронический характер течения болезни, врачи способны значимо облегчить симптомы заболевания. Терапевтический подход основан на помощи в момент приступа и межприступной тактике.
Следует подчеркнуть, что приверженность к назначаемому лечению при мигрени крайне мала. По данным исследователей, 40% больных не согласны с назначениями врача на первичном приеме.[5]
Как правило, пациент самостоятельно начинает принимать простые или комбинированные анальгетики или НПВП. Здесь важно помнить, что необходимо использовать терапевтические дозы препарата, избегать препаратов, содержащих кофеин и кодеин из-за их высокого риска формирования зависимости с синдромом отмены. Злоупотребление такими препаратами может вызвать присоединение хронической ежедневной головной боли, что значительно осложнит дальнейшее лечение.
Специализированными препаратами для лечения мигрени являются триптаны. Они воздействуют на серотониновые рецепторы сосудов мозга и вызывают их спазм, что является главным звеном патогенеза приступа мигрени. Этот класс препаратов создан специально для лечения мигрени. Имеет несколько представителей, выбор которых осуществляет врач на приеме.
Главным является правильный прием препарата.
- Во-первых, необходимо обучить пациента различать разные виды головной боли и идентифицировать мигрень.
- Во-вторых: чем раньше принимает пациент препарат, тем более вероятно он окажет свой эффект. Препарат, принятый в первые минуты приступа будет эффективен в 80% случаев. Принятый же через два часа от начала приступа триптан эффективен в 20% случаев.
- В-третьих: в момент приступа мигрени происходит паралич желудочно-кишечного тракта, и идет плохое всасывание препаратов. Они длительно остаются в желудке и не оказывают своего эффекта. Поэтому их рекомендуют принимать совместно с прокинетиками.
- В-четвертых: даже отсутствие эффекта от первого приема препарата не говорит о его неэффективности. Необходимо пробовать прием еще в течение трех приступов.
Прогноз. Профилактика
В заключении хотелось бы сказать, что мигрень — это доброкачественное заболевание. На современном этапе врачу удается добиться хорошего качества жизни пациента с мигренью благодаря назначению современных препаратов для купирования приступов и при высокой частоте приступов — благодаря профилактическому лечению. Пациенту крайне важно вести активный образ жизни. Вести дневник головной боли, соблюдать режим. Задача врача — помочь пациенту быстро купировать приступы головной боли и не допускать хронизации. Не меньшая по важности задача лежит на плечах пациента в виде приверженности к назначаемой терапии и соблюдения рекомендаций специалиста.
Источник
Что такое мигрень
Мигрень является очень распространенным заболеванием, главным симптомом которой является выраженная головная боль. Большинство людей, страдающих от мигрени, имеют регулярные приступы головных болей в течение многих лет. Типичная головная боль при мигрени – это пульсирующая боль, часто сопровождающаяся тошнотой и искажениями зрения. Мигрень обычно вызывает головные боли высокой интенсивности, однако, не каждая сильная головная боль – это мигрень.
Считается, что около 20% людей хотя бы несколько раз за свою жизнь испытают мигрень. Примерно у половины из них головная боль впервые возникает в детстве или в подростковом возрасте. Две трети людей, страдающих от мигрени, это женщины. Кроме того, отмечена наследственная предрасположенность к мигрени.
Несмотря на годы исследований, ученые до сих пор не знают точно, почему возникает мигрень. Боль при мигрени связана с набуханием стенок кровеносных сосудов и раздражением нервов, которые окружают головной мозг. Но большинство экспертов считают, что эти изменения не являются прямой причиной мигрени, а выступают лишь конечным звеном цепочки патологических процессов.
Мозговое вещество не имеет болевых рецепторов. Но оно обрабатывает болевые сигналы от других частей тела. Эти «центры обработки боли» чаще всего и поражаются во время мигрени.
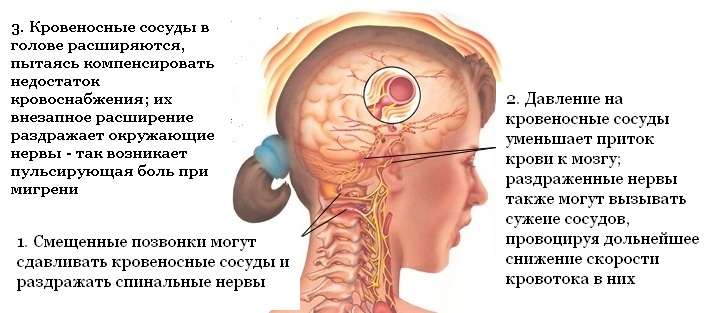
Предполагается, что медиатор серотонин, может играть важную роль в этом процессе, поскольку уже раскрыта его роль в других заболеваниях, таких как депрессия и расстройства пищевого поведения.
Симптомы мигрени
Как правило, мигрень проявляется пульсирующей головной болью одной или обеих половинах головы. Эта головная боль обычно сопровождается тошнотой, рвотой или потерей аппетита. Движения головы, яркий свет или громкие звуки могут значительно усиливать эту головную боль, поэтому человек, испытывающий приступ мигрени, обычно ищет прохладное, темное, тихое место, чтобы переждать ее. Большинство приступов мигрени длятся от 4 до 12 часов, хотя они бывают и короче, и длиннее. Одной из уникальных особенностей мигрени является необычные ощущения, четко указывающие на приближающийся приступ. Это ощущение называется продромой. Симптомы продромы могут включать усталость, выраженный голод и/или раздражительность. После приступа мигрени остаются не менее типичные симптомы, такие как чувство усталости, которая длится день или два после стихания приступа мигрени. Однако продрому и последствия приступов мигрени испытывают не все пациенты, страдающие мигренью.
Еще одной уникальной особенностью мигрени является «аура». Типичное проявление ауры – это внезапное начало симптомов искажения визуальной картины окружающего (все вещи вокруг начинают видеться расплывчатыми или искаженными), а также ложные видения пульсирующих световых точек. Эти изменения зрения начинаются за 15-30 минут до начала приступа мигрени, и проходят, как только он начинается. Иногда аура влияет также и на восприятие звуков, запахов или вкусов. Аура случается у довольно небольшого количества пациентов, страдающих мигренью, и даже у них аура не сопровождает каждый приступ. Иногда аура случается вне всякой связи с головной болью. Изредка мигрень также способна приводить к необычным неврологическим симптомам, таким как головокружение, кратковременная временная полная потеря зрения, онемение, слабость или покалывание в какой-либо части тела.
Приступ мигрени может быть спровоцирован определенной деятельностью, продуктами, запахами или эмоциями. Некоторые люди более склонны испытывать мигрень, когда они находятся в состоянии стресса, в то время как у других мигрень развивается в периоде восстановления от стресса (например, на следующий день после экзаменов или важной встречи). Женщины, которые страдают от мигрени, часто сообщают о связи приступов с определенной фазой менструального цикла.
Диагностика мигрени
Врач обычно ставит диагноз мигрени, основываясь лишь на анамнезе и вашем описании симптомов. При этом, в большинстве случаев, данные физикального и неврологического осмотра будут полностью нормальными.
Не существует специальных тестов для диагностики мигрени. Например, компьютерная томография (КТ) или магнитно-резонансная томография (МРТ) головного мозга, как правило, будет нормальной даже на пике боли. Тем не менее, ваш врач может рекомендовать дополнительные методы обследования, если ваши головные боли имеют особенности, которые не свойственны для мигрени, или у вас имеются иные симптомы, намекающие на более серьезный диагноз. Ваш семейный врач может также направить вас на консультацию с неврологом, если у него есть какие-то сомнения по тактике диагностики и лечения вашего случая.
Ожидаемая продолжительность приступов мигрени
Головные боли при мигрени могут продолжаться от нескольких часов до нескольких дней. Типичный пациент с мигренью жалуется на несколько приступов головных болей в месяц. Тем не менее, у некоторых людей приступ бывает раз в жизни, в то время как другие имеют более трех приступов в неделю.
Профилактика приступов мигрени
Не все головные боли при мигрени могут быть предотвращены. Тем не менее, выявление триггеров (пусковых моментов) головной боли, и избегание их – способно уменьшить частоту и тяжесть приступов мигрени.
Наиболее частыми триггерами мигрени являются:
- Кофеин (следует рекомендовать пациенту полностью отказаться от него, или хотя бы прекратить его регулярное потребление).
- Некоторые пищевые продукты и напитки, в том числе те, которые содержат тирамин (сыры и мясо, сброженные напитки); сульфиты (консервированная пища, вино); и глутамат натрия (часто используемый усилитель вкуса).
- Стресс, или период восстановления после стресса.
- Уровень гормонов (менструальный цикл, гормон-содержащие препараты, такие как противозачаточные таблетки или эстроген).
- Недостаток сна или прерывистый сон.
- Путешествия на самолетах, перемена погоды или изменение высоты над уровнем моря.
- Чрезмерное использование болеутоляющих препаратов.
- Алкоголь.
Даже если пациент сможет избежать всех возможных триггеров, он все же будет иногда испытывать приступы мигрени. Есть также часть людей, испытывающих регулярные и выраженные приступы боли, независимо от того, насколько тщательно они избегают триггеров.
Другие методы, которые используют некоторые пациенты, чтобы снизить частоту своих приступов мигрени, включают биологическую обратную связь, йогу, иглоукалывание, массаж и регулярные физические упражнения. Эти методы эффективны не у всех пациентов.
Лечение мигрени
Метод лечения зависит от частоты и тяжести приступов. Люди, которые имеют головную боль несколько раз в год, обычно неплохо отвечают на безрецептурные обезболивающие. Тем не менее, если НПВС оказались неэффективными, врач подберет вам препарат, способный довольно быстро прерывать начавшийся приступ мигрени и позволить вам быстро вернуть работоспособность.
Есть два типа препаратов для лечения мигрени – лекарства, которые принимаются во время начала головной боли, с целью своевременно прервать начинающийся приступ (так называемые, абортивные препараты) и препараты, которые принимаются каждый день, чтобы предотвратить новые приступы мигрени (так называемые, профилактические лекарства). Обычно профилактическое лечение назначают, если пациент имеет в среднем два (или более) приступов мигрени в месяц.
Кроме того, по современным представлениям, основанием для назначения профилактического лечения является:
- Редкие приступы, которые, однако, плохо купируются абортивными препаратами.
- Слишком часто повторяющиеся приступы.
- Чрезмерно частое использование абортивных препаратов.
- Выраженные побочные реакции на абортивные препараты.
- Крупные финансовые потери, которые несет пациент в связи с пропусками работы по причине приступов мигрени.
- Мигрень, связанная возникновением сложных неврологических симптомов (так называемая «сложная мигрень»).
Абортивные препараты
Абортивные препараты следует принимать, как только пациент почувствовал симптомы продромы, ауры, или начала мигрени. Это может стать проблемой у людей с частыми аурами или приступами, поскольку злоупотребление абортивными препаратами способно привести к постоянным головным болям, или другим побочным эффектам.
К абортивным препаратам, которые можно пробовать без назначения врача, относятся:
- Аспирин
- Ибупрофен
- Напроксен
Остальные абортивные лекарства следует применять только после консультации с врачом:
- Препараты на основе вещества isomethepten (не зарегистрированы в РФ).
- Препараты, называемые «триптаны», такие как sumatriptan (Имигран и др.), naratriptan (Нарамиг), zolmitriptan (Зомиг) и rizatriptan (в РФ не зарегистрирован).
- Препараты, называемые «эрготамины», например эрготамина тартрат (Номигрен) и дигидроэрготамин (Дитамин).
Кроме того, пациенты, которые испытывают тошноту, со рвотой или без нее, также могут принимать противорвотные препараты.
Если головная боль становится более интенсивной и не реагирует на одну-две дозы абортивного препарата, могут быть использованы высокоактивные анальгетики, назначаемые только лично врачом. Тип и количество таких анальгетиков варьируется в зависимости от эффективности ответа на абортивные препараты.
Профилактические препараты
Многие препараты способны предотвращать повторяющиеся приступы мигрени, однако эти препараты должны назначаться только врачом. К ним относятся:
- Бета-блокаторы: Пропранолол, надолол, метопролол и атенолол.
- Блокаторы кальциевых каналов: Верапамил.
- Противосудорожные препараты: вальпроат, топирамат и др.
- Трициклические антидепрессанты. Эти препараты очень эффективны, но часто имеют неприятные побочные эффекты, такие как седативный эффект, нарушения зрения, сухость во рту и запоры. К ним относятся амитриптилин и другие препараты.
Некоторые люди с мигренью имеют очень частые головные боли, иногда ежедневные. Такие варианты мигрени в настоящее время пытаются лечить Ботоксом. Врач делает много мелких инъекций вокруг головы и шеи каждые 12 недель. Этот метод применяется только у людей, испытывающих не менее 14 приступов мигрени в месяц.
Профилактические препараты (кроме инъекций ботокса) необходимо принимать ежедневно, только в этом случае они могут быть эффективными. Каждый из профилактических препаратов оказывает и другие эффекты, помимо профилактики мигрени, и НИКОГДА не должен назначаться без ведома врача. Например, бета-блокаторы снижают артериальное давление и имеют ряд побочных эффектов. Поэтому при многих заболеваниях они противопоказаны, даже если хорошо справляются с задачей профилактики мигрени.
Не огорчайтесь и не прекращайте попытки, если первый пробный курс профилактического препарата не дал никаких эффектов. Иногда для подбора оптимального лечения врачу потребуется провести 3-4 и более пробных курса. Наградой за ваше терпение будет оптимально подходящий именно вам курс профилактического препарата.
Когда следует срочно обратиться к врачу
Если вы испытываете регулярные головные боли и подозреваете у себя мигрень – вам следует обратиться к врачу. Это касается даже тех случаев, когда головная боль не похоже на описание мигрени, но сопровождается другими симптомами мигрени. Однако есть ситуации, когда ждать нельзя вовсе.
Немедленно следует обратиться к врачу, если:
- Вы испытываете приступы головных болей, которые нарастают по интенсивности от случая к случаю.
- Мигрень впервые возникла у человека старше 40 лет.
- Если головная боль началась внезапно (как гром среди ясного неба) и имеет высокую интенсивность.
- Головные боли обостряются после физических упражнений, полового акта, кашля или чихания.
- Головные боли сопровождаются необычными симптомами, такими как обморок, потеря зрения, или трудности при ходьбе или разговоре.
- Головная боль началась после травмы головы.
Помимо этого, вам следует посетить своего врача повторно, если у вас есть головные боли, которые не купируются назначенными врачом препаратами; сильные головные боли, которые заставляют вас прервать работу; или ежедневные головные боли.
Прогноз
Большинство людей, страдающих мигренью, имеют приступы головных болей в течение многих лет. Тем не менее, многие люди учатся контролировать и полноценно жить со своими головными болями. Кроме того, мигрень нередко ослабевает после достижения возраста 50-ти или 60-ти лет.
Источник
