О головной болезни мигрень
Клиника DocDeti, 2 декабря 2019
Мигрень является второй по частоте головной болью в мире и первой, по поводу которой пациенты обращаются за медицинской помощью.
Характерные черты мигрени
- приступы головной боли, продолжительностью от 4 до 72 часов;
- интенсивность боли – умеренная или тяжелая;
- характер боли – пульсирующий;
- возникновение чувствительности к свету, звукам, запахам;
- повышение чувствительности кожи головы;
- тошнота и рвота;
- усиление боли при физической активности (вставании, ходьбе и др.);
- чаще односторонняя локализация боли (бывают исключения).
Во время приступа мигрени пациент временно выпадает из привычного образа жизни из-за сильной головной боли, продолжающейся несколько часов или суток. Ситуация может быть очень серьезной, приводящей к дезадаптации человека.
В некоторых случаях мигрени предшествуют предупреждающие симптомы, известные как «аура». К ним относятся:
- вспышки света или темные пятна перед глазами;
- слезотечение;
- пелена перед глазами;
- ощущение покалывания кожи лица, руки или ноги (с одной стороны);
- заложенность носа;
- односторонний паралич рук или ног (при гемиплегической форме мигрени);
- нарушения речи;
- головокружение.
Зафиксировано, что за один-два дня до мигрени человека сопровождают некоторые изменения – повышение аппетита, нарушения стула, напряжение мышц шеи, скачки настроения, жажда, повышенное мочеиспускание, постоянное зевание и т. д.
Аура может возникать как до, так и во время приступа мигрени. Большинство людей при мигрени вообще не испытывают никаких симптомов ауры. У остальных пациентов аура чаще всего проявляется визуальными нарушениями – вспышками легкого волнистого или зигзагообразного зрения, пеленой перед глазами, сужением поля зрения.
Иногда ауры проявляются сенсорными, моторными или словесными нарушениями. Может появиться слабость в мышцах или возникнуть чувство, что кто-то прикасается к телу.
Все указанные симптомы обычно начинаются постепенно и имеют склонность к нарастанию. Длительность ауры колеблется от 5 до 60 минут.
Примеры ауры
- снижение четкости зрения;
- покалывание конечностей с одной стороны;
- слабость мышц;
- онемение лица или одной стороны туловища;
- проблемы с речью;
- шум в ушах, музыка;
- непроизвольные подергивания или другие движения;
- слабость конечностей (при гемиплегической мигрени).
Сам эпизод мигрени без лечения длится 4-72 часа. По частоте приступы могут быть редкими, а могут возникать до нескольких раз в месяц. После приступа человек проходит фазу пост-дрома. Это заключительная фаза мигрени, во время которой одни люди чувствуют себя истощенными и утомленными, а другие могут испытывать восторг.
В течение суток после мигрени может ощущаться удрученность, замешательство, смятение, чувствительность к свету или звуку, головокружение.
Нередко болезнь не диагностируется и не лечится. В случае, если у вас или ваших близких регулярно возникают симптомы мигрени, храните записи об атаках боли и о том, как вы пытались устранить симптомы. Обязательно запишитесь на прием к специалисту и обсудите с врачом все тревожные сигналы. Это поможет диагностировать болезнь и подобрать адекватное лечение.
В случае, если лечение было назначено, а характер головной боли изменился или боль стала совершенно нетипичной для вас – обязательно обратитесь за консультацией к вашему лечащему врачу.
Факторы возникновения мигрени
Многие пациенты утверждают, что приступы мигрени у них зависят от определенных факторов, например от гормональных изменений в организме. Некоторые утверждают, что атаки головной боли значительно учащаются в период беременности или менопаузы.
Основные факторы мигрени
1. Использование гормональных препаратов. Сюда относится прием оральных контрацептивов, гормонотерапия при менопаузе и др. Необходимо отметить, что одни женщины утверждают, что гормональные препараты ухудшают мигрень, другие, наоборот, отмечают снижение частоты эпизодов при приеме гормоносодержащих средств.
2. Употребление некоторых продуктов питания. Замечено, что приступ мигрени могут вызвать сырые сыры, сильно соленые продукты и продукты, подвергающиеся обработке. Болевую атаку также может вызвать пропуск еды или голодание.
3. Злоупотребление пищевыми добавками.
4. Употребление некоторых напитков. Мигрень может быть спровоцирована алкоголем (особенно вином) и напитками с высоким содержанием кофеина.
5. Воздействие стресса.
6. Несоблюдение норм сна. Мигрень возникает при недосыпах или, наоборот, пересыпах.
7. Физические факторы. К болезни иногда приводит слишком интенсивная физическая активность (в том числе сексуальная активность).
8. Прием лекарственных препаратов. Отмечено учащение эпизодов при приеме оральных контрацептивов и сосудорасширяющих средств (например, нитроглицерина).
9. Изменения в окружающей среде.
10. Изменения атмосферного давления при перелетах.
Существует группа риска мигрени, состоящая из людей, наиболее подверженных эпизодам болезни. В нее входят подростки, женщины (мигрень встречается в 3 раза чаще, чем у мужчин), беременные и женщины в период менопаузы. Также к мигрени склонны пациенты, родственники которых когда-либо страдали проявлениями данной болезни.
Лечение мигрени
Существует две медицинские тактики лечения болезни – купирование заболевания (устранение приступа) и профилактическая терапия, направленная на уменьшение частоты, продолжительности и выраженности приступа, а также улучшение качества жизни и снижения вероятности дезадаптации пациента. Основными компонентами профилактической терапии являются: модификация образа жизни, избегание триггеров и прием лекарственных препаратов.
Купирование приступа проводится:
- нестероидными противовоспалительными препаратами (НПВП, НПВС);
- триптанами;
- парацетамолом;
- противорвотными средствами.
Профилактическое лечение медикаментами проводится при четырех и более сильных атаках мигрени в месяц, при наличии длительной ауры, симптомах онемения и слабости, а также в том случае, если обезболивающие средства не приносят ожидаемого эффекта.
Препараты для профилактического лечения мигрени
- бета-блокаторы;
- сартаны;
- блокаторы кальциевых каналов;
- противоэпилептические средства;
- ботулотоксин;
- антидепрессанты;
- нестероидные противовоспалительные средства.
При мигрени главное – не заниматься самолечением. Устанавливать диагноз и подбирать правильное лечение должен исключительно врач. Здоровья вам и вашим близким!
Автор: Василий Олейников, врач-невролог
Оригинал статьи: https://docdeti.ru/baza-znaniy/760/
Клиника DocDeti
Детская клиника доказательной медицины
Источник
Всем известна умеренная и сильная головная боль, причины возникновения которой заключаются в постоянной бессоннице или длительные вечеринки с потреблением алкоголя. Одна, наиболее распространённая причина, почему возникает мигрень и сильная головная боль, кроется в нарушении шейного отдела позвоночника (в профессиональных кругах этот тип заболевания называется «головная боль цервикального происхождения»).
Многие люди, страдающие от одного из этих типов заболевания, ошибочно считают, что имеет место мигрень. Однако, эта боль характеризуется определёнными критериями, которые должны быть исполнены для подтверждения этого диагноза. Кроме того, Международная классификация болезней относит мигрень к заболеваниям нервной системы и отличает её от «обычной» цефалгии. Точное определение типа боли и причины её возникновения является предварительным условием для установления диагноза и инициирования надлежащего и эффективного лечения заболевания.
Определение мигрени
Согласно последнему определению Международного общества головных болей 1988 года положительный диагноз заболевания устанавливается в случае присутствия следующих явлений:
Мигренозные приступы характерны пульсирующими, чаще всего, односторонними болезненными ощущениями. Головная боль, как правило, продолжается от 4 часов до 3 дней, и сопровождается приступами тошноты (часто с рвотой), свето- и звукочувствительностью. Наиболее частые причины возникновения приступов могут заключаться в воздействии внешних факторов (эмоции, отсутствие сна, погода, питание и т.д.); также причина появления заболевания может быть и совершенно неопределённой, приступ приходит без видимого триггера.
Распространённость заболевания и осложнения
Данные о количестве людей, которых затрагивает мигренозная головная боль, различаются, но можно сказать, что недуг поражает, примерно, до 20% взрослого населения.
Сама мигрень не является смертельным недугом, она не приводит к инвалидности, и не вызывает каких-либо дополнительных осложнений со здоровьем. Однако, частые проявления заболевания оказывают негативное влияние на социальную жизнь человека, не говоря уже о невыносимой интенсивности боли и присутствие других раздражающих симптомов, которыми страдают многие люди. Интенсивная головная боль нередко связана с чувством тревоги и, если человек не является надлежащим образом проинформированным, у него рождается страх перед смертельной болезнью. Частые приступы лишают человека радости жизни и уменьшают, хотя и временно, его производительность труда.
Типы мигрени
Есть несколько форм заболевания – некоторые из них очень распространённые, другие встречаются редко. Эти отдельные типы приступов мигрени были неоднократно сортированы и, таким образом, создался ряд классификаций. Но для нас достаточно упомянуть подробно о 2 основных формах:
1. С аурой (ранее описанная, как классическая).
2. Без ауры (ранее описанная, как обычная).
Мигрень с аурой
Аура означает очаговые неврологические симптомы, происходящие в начале приступа, перед тем, как наступает, непосредственно, головная боль. Она развивается, в основном, в течение 5-20 минут и стихает менее, чем через 60 минут, редко может сохраняться даже в фазе цефалгии или после неё. Весь приступ мигрени с аурой можно разделить на 4 фазы.
Продромная фаза или предупреждающие знаки
Это – своего рода, предвестник неизбежного приступа, которое человек чувствует на протяжении несколько часов, целого дня или даже нескольких дней до приступа. Эта фаза часто отражается изменениями настроения, чувством усталости до изнеможения, неясным беспокойством. В других случаях, человек часто становится раздражительным, вспыльчивым, как правило, имеет место расстройство вкуса, будь то с точки зрения аппетита или, наоборот, «волчьего голода». Может проявиться повышенная чувствительность к запахам, шуму или яркому свету.
Аура
Она происходит в нескольких формах, наиболее распространённой является визуальная аура. Её характерными чертами являются различные мерцающие образования (технически называющиеся мерцательными скотомами или фосфенами). Эти сверкающие точки и весьма разнообразны, но, в то же время, во время ауры стереотипно повторяются. Как правило, в определённом месте поля зрения появляются блестящая точка, которая относительно быстро растёт, мерцает, дрожит и перемещается по полю зрения. Иногда возникают искры в виде зигзагов, напоминающие зубцы, иногда – только горизонтальная волнистая линия. Период, в течение которого присутствуют эти явления, варьируется от нескольких минут до получаса, как правило, около 20 минут. Наличие этих симптомов может сопровождаться временным замедлением мышления, трудностями в выборе слов. Другой тип визуальной ауры может характеризоваться, непосредственно, «отключениями» в поле зрения, т.н. обычными скотомами. При чтении может исчезать часть текста, на его месте появляется пустое или тёмное пятно различных размеров. Гораздо реже, визуальная аура отражается расстройством половины поля зрения и редко происходит кратковременная обратимая слепота. Проявления визуальной ауры, особенно, временная слепота, вызывает большую озабоченность и тревогу у человека. Поэтому необходимо знать, что сверкающие явления, нарушения поля зрения и другие расстройства зрения, характерные для фазы визуальной ауры, после того, как приходит головная боль, в течение короткого промежутка времени всегда полностью исчезают и не оставляют никаких последствий!
Менее распространённой является чувствительная аура. Она проявляется ощущением покалывания или онемения (явления, технически называемые парестезией), в основном, на руках и во рту, в т.ч. на языке. Как правило, симптомы распространяются на всю половину тела, продолжаются в течение до 20 минут, после их отступления наступает головная боль, локализованная, как правило, на стороне, противоположной той, где человек чувствовал покалывание. Приступы, связанные с этим типом аурой, относительно редки (иногда возникают лишь 1 раз в жизни), и чередуются с гораздо более частыми эпизодами офтальмологической мигрени.
Очень редко возникает двигательная аура, которая приводит к параличу половины тела – таким образом, человек становится временно не в состоянии двигать руками и ногами на одной стороне. Паралич продолжается в течение очень короткого промежутка времени, и после исчезновения его проявлений появляется типичная боль, локализованная на противоположной половине головы. Эта форма мигрени часто встречается у нескольких членов одной семьи.
Последний тип ауры – речевая аура, в течение которого человек теряет способность говорить, или его речь становится очень неразборчивой, он не может вспомнить и подобрать слова. Речевое расстройство может скрывать в себе причины нарушения чтения или письма. Через короткий промежуток времени речевые трудности исчезают, и развивается типичная головная боль.
Фаза боли
Эта стадия наступает сразу после ауры. В большинстве случаев головная боль носит односторонний характер, во время приступа может распространиться на всю голову. У некоторых людей стороны часто чередуются, у некоторых – при каждом приступе боль возникает на одной половине головы.
Локализация боли при мигрени
Болезненность локализуется в височной/лобной области, вокруг глаз, иногда – на макушке головы или затылке.
Болезненные ощущения индивидуальны, наиболее характерной является пульсирующая болезненность, которую пострадавшие люди описывают, как «вбивание гвоздя в голову». Иногда боль – тупая, иногда проявляется чувством «сверления» или «взрыва».
Интенсивность боли
Интенсивность варьируется, бывает лёгкой или даже невыносимой. Типичен коэффициент усиления болезненности при ходьбе и физической деятельности. В болевой фазе также часто проявляются такие симптомы мигренозного приступа, как тошнота и рвота. Они возникают, в основном, в конечной стадии болевой фазы, иногда рвотой приступ заканчивается. В других случаях, тошнота может сопровождать человека с момента начала приступа и быть ещё более неприятной, чем, непосредственно, головная боль. Некоторые люди имеют тошноту в прямом смысле этого слова, иные жалуются на, своего рода, отвращение к пище (скрытая тошнота). Для того, чтобы спровоцировать значительную тошноту или даже рвоту, иногда бывает достаточно лишь запаха пищи. Другая часть мигреников страдает от рецидивирующей рвоты с начала приступа, которая позже перерастает в «пустые» позывы к рвоте. В таком случае рвота для человека бывает невероятно исчерпывающим явлением.
Другим характерным признаком приступа мигрени является нетерпимость к свету, светобоязнь. Человек ищет более тёмное помещение, затягивает занавески, заслоняет окна и выключает свет.
Внешний вид человека во время приступа типичен: очень бледное лицо с тёмными кругами под глазами, плохое выражение лица.
Настроение по понятным причинам, депрессивное, характерное пониженной способностью к концентрации и медленным мышлением. В случае тяжёлых приступов, человек не способен к любому общению или развлечению. Если приступ легче, человек, как правило, может продолжать работу, однако, его производительность значительно снижается. Большинство мигреников во время приступа стараются отойти от окружения, и полежать в затемнённой комнате, как можно, тише.
Продолжительность болевой фазы различна, часто она продолжается в течение нескольких часов, иногда – большую часть дня. Менее часто, эта фаза может занять 1-2 дня.
Фаза облегчения
Пострадавший человек, чаще всего, впадают в глубокий сон, после которого просыпается отдохнувшим и в хорошем расположении духа. Некоторым мигреникам, однако, сон и отдых не помогает, для них характерна головная боль, продолжающаяся в течение нескольких дней. В этом случае, болезненность – неточно локализованная, слабая, иногда сопровождается сильной усталостью.
Мигрень без ауры
Этот тип мигрени является наиболее распространённым. В отличие от предыдущего типа, недуг происходит без ауры. Другие фазы и симптомы совпадают с симптомами, перечисленными выше. Приступ, в основном, заканчивается сном.
Когда обратиться к врачу?
Если вы в вышеприведённом подробном описании узнали свои проблемы, не затягивайте с визитом к неврологу, потому, что в настоящее время существует целый ряд вариантов, направленных на помощь мигреникам. Кроме того, также необходимо провести некоторые дополнительные тесты, чтобы исключить другие причины цефалгии. Детального рассмотрения заслуживают пациенты с мигренью с аурой и люди, у которых заболевание возникло после 35-летнего возраста. У более, чем ¾ пациентов мигрень начинается до 30 лет, из них – более, чем у половины – в детстве или в подростковом возрасте!
Оставляйте свои комментарии под этой статьей и подписывайтесь на наш канал!
Подписаться можно тут…
Источник
Дата публикации 11 декабря 2017Обновлено 20 июля 2019
Определение болезни. Причины заболевания
Мигрень — это заболевание, проявляющееся приступами тяжелых головных болей, поражающее людей в наиболее активном периоде жизни, имеет дебют в раннем детстве и несет хронический характер, сопровождая человека большую часть жизни.
ВОЗ признает мигрень одним из двадцати главных заболеваний, нарушающих адаптацию человека. При том, что это заболевание описано в древнейших времен, имеет яркую клиническую картину, только каждый пятый пациент имеет правильный диагноз. Добавим сюда высокую распространенность мигрени (14% в общей популяции, 17% среди женщин и 8% среди мужчин).[1][2] Важно, что пик заболеваемости приходится на третье десятилетие жизни — возраст максимальной активности человека. Почти сорок процентов пациентов характеризуются тяжелыми приступами мигрени, более половины — средней тяжести и только около 10% пациентов имеют легкое течение.[3] Все эти факторы относят мигрень к серьезной проблеме не только медицинского уровня, но и социального значения.
Вклад мигрени в социальное функционирование пациента обусловлен тем, что резкое снижение качества жизни наблюдается не только в момент приступа головной боли, но и в межприступный период. Пациенты, испытывающие частые приступы мигрени (более 1 за месяц), встречаются в 20% случаев. Важным аспектом является коморбидность заболевания, когда у пациента с мигренью встречаются другие болезни чаще, чем в общей популяции. К таким сопутствующим патологиям относят:
- депрессию;
- тревожные расстройства;
- ишемический инсульт у молодых женщин.
Провоцирующими факторами приступов мигрени являются:
- стрессы;
- изменение погоды;
- перегрев.
На факторы, на которые может повлиять пациент, следует обратить внимание. Это:
- нарушение режима питания, голод;
- нарушение сна;
- употребление алкоголя;
- курение;
- яркий свет;
- употребление определенных продуктов (шоколад, орехи, бананы, лук, авокадо, маринады, твердые сыры, добавки в колбасные изделия) может провоцировать приступы.
Одним из наиболее важных аспектов патофизиологии мигрени является унаследованная природа расстройства. Из клинической практики ясно, что у многих пациентов есть ближайшие родственники, которые также страдают от мигрени. О передаче мигрени от родителей к детям сообщалось уже в семнадцатом веке, и многочисленные опубликованные исследования сообщили о положительной семейной истории.[6]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы мигрени
«Вдруг я почувствовал, что стал очень высоким. Я шел по улице, и мне казалось, что я могу видеть макушки прохожих». Так описывают пациенты с мигренью свои симптомы нарушения схемы тела, среди которых был английский писатель Льюис Керролл. В честь его произведения и был назван этот симптом «Симптом Алисы в стране чудес».
Мигренозный приступ имеет определенную стадийность.
- Продромальная фаза: может длиться от 4 до 48 часов, и пациенты испытывают слабость, снижение внимания, раздражительность, беспокойство, повышение аппетита, зевоту, похолодание кожных покровов.
- Далее следует аура (5-60 минут), при ее наличии. Она проявляется в виде зрительных, соматосенсорных, афатических, вестибулокохлеарных, эмоциональных симптомов.
- Болевая фаза длится от 4 до 72 часов. Характеризуется пульсирующей головной болью, сопровождающейся сопутствующими симптомами (тошнота, рвота, слабость, непереносимость звуков, запахов, света).
- Постдрома длится 4-48 часов с выраженной астенией, тяжестью в голове, когнитивными и эмоциональными нарушениями, диареей, зевотой.
Хроническая мигрень проявляется головной болью более чем 15 дней в месяц на протяжении последних 3 месяцев.
Примечательно, что новейшие исследования свидетельствуют о том, что мигрень не несет избыточного риска для когнитивной функции.[7]
Патогенез мигрени
Сочетание фундаментальной науки и физиологии человека, особенно функциональной нейровизуализации, радикально изменило наше понимание мигрени, уделяя особое внимание роли механизмов мозга в возникновении этого распространенного расстройства. Генетические исследования предоставляют правдоподобные гипотезы, объясняющие наличие мигрени молекулярным дефектом ионных каналов.[8]
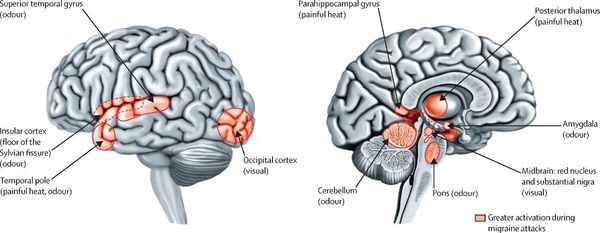
Мигрень — сложное расстройство мозга, механизмы которого сейчас активно изучаются. Боль указывает на важную роль ноцицептивной активации. Более того, наличие мультисенсорного нарушения, которое включает в себя свет, звук и запахи, а также тошноту, предполагает, что проблема может заключаться в центральной модуляции афферентного трафика в более широком смысле. Исследования изображений головного мозга при мигрени указывают на важность субкортикальных структур в патофизиологии расстройства. Таким образом, мигрень может считаться наследственной дисфункцией сенсорных модуляторных сетей, влияющей на ненормальную обработку, по существу, нормального нейронного трафика.[9]
Понимание механизма возникновения боли, вероятно, даст представление о механизмах, лежащих в основе более обобщенной сенсорной дисфункции, характерной для мигрени.
Научные данные подтверждают, что патофизиология мигрени связана с унаследованным изменением возбудимости головного мозга, расширением внутричерепных сосудов, рецидивирующей активацией и сенсибилизацией тригеминоваскулярного пути и последующими структурными и функциональными изменениями у генетически восприимчивых лиц.[10]
Классификация и стадии развития мигрени
Мигрень включена в Международную классификацию головных болей (МКГБ) второго пересмотра (2003 г.).
На уровне врача общей практики достаточно выставить диагноз на первом уровне, т. е. по сути диагностировать мигрень [G43].
Неврологи детализируют диагноз до второго уровня:
- мигрень без ауры [G43.0];
- мигрень с аурой [G43.1];
- периодические симптомы детского возраста [G43.82];
- ретинальная мигрень [G43.81];
- осложнения мигрени [G43.3];
- возможная мигрень [G43.83].
Этого достаточно для построения тактики ведения пациента. Для экспертов, специализирующихся на головной боли, принято детализировать третий и четвертый уровень диагноза в виде характеристики ауры, расшифровки периодического синдрома детского возраста, детализации осложнений мигрени и выделения вариантов возможной мигрени.
Осложнения мигрени
К осложнениям мигрени относят длительную зрительную ауру в течение нескольких часов, тревогу пациента. Затянувшийся и выраженный приступ мигрени может привести к развитию мигренозного инсульта, когда в результате длительного спазма мозговых сосудов происходит ишемическое повреждение мозга. В целом осложнения мигрени встречаются редко, и заболевание относят к доброкачественным.
Диагностика мигрени
Соответственно классификации, диагностика мигрени имеет свои особенности на различных уровнях организации помощи населению. На уровне общего звена важны скрининговые исследования.
Весьма точным опросником является тест «ID Migraine». Чувствительность теста более 80% при том, что он состоит из трех простых вопросов:
За последние три месяца сопровождалась ли Ваша головная боль следующими симптомами:
1. Тошнотой или рвотой;
2. Непереносимостью света или звуков;
3. Ограничивала ли головная боль Вашу работоспособность, учебу или повседневные дела как минимум на один день?
Ответив положительно более чем на два вопроса, пациент получает диагноз мигрень.
На уровне приема невролога уже идет детализация диагноза согласно диагностическим критериям МКГБ.
Осмотр пациента с головной болью является сложной проблемой. Симптом головной боли встречается более чем при 300 заболеваниях. При этом у одного пациента часто встречаются несколько вариантов головной боли. Из наиболее часто встречающейся комбинации сочетание в головной болью напряжения (ГБН). Соответственно расспрос пациента практически всегда имеет трудности. Больной не акцентируется на характере боли или ее локализации, частоте эпизодов и интенсивности боли. Редко кто может увязать в хронологическом порядке стадийность развития болевой фазы. А именно эти данные являются ключевыми в постановке диагноза. При типичной клинике пациент не требует проведения дорогостоящей нейровизуализации.
Первым аспектом, требующим уточнения, является сама боль: где возникает и куда распространяется, в течении какого времени боль нарастает, как долго длится, возвращается ли боль после стихания? Необходимо расспросить о симптомах нарушения зрения и других сопутствующих симптомах (тошнота, рвота, повышение чувствительности к свету, звукам, дискомфорт при движении глаз). Уточняем факторы, провоцирующие приступы, в виде стрессов, менструации, изменения режима сна, сильных запахов. Важен возраст начала болезни: мигрень дебютирует в детском или подростковом возрасте. После 50 лет головные боли, как правило носят симптоматический характер, являясь признаками артериальной гипертензии, атеросклероза, дисциркуляторной энцефалопатии.
Мигрень характеризуется высокой вариабельностью частоты и характеристики болей. Для большинства первичных немигренозных головных болей характерна длительность до 4 часов. Мигрень же имеет длительность от 4 до 72 часов. Схожие по характеристикам кластерные головные боли отличаются большей частотой приступов (от 1 до 8 в день), длятся не более 180 минут и обычно идут периодами ежедневных приступов с большими ремиссиями. Кроме того, для пучковой головной боли характерен утренний дебют по типу «будильника».
Локализация боли при мигрени типична в области виска и глаза. Если же боль не выходит за пределы глазницы, то необходимо исключить патологию глаза, сонной артерии и кавернозного синуса. Надо помнить, что только 60% пациентов имеют типичную одностороннюю локализацию болей. В остальных случаях боли могут быть двухсторонними или менять правую и левую локализацию.[4] Ведущей характеристикой боли при мигрени является пульсирующий характер, усиление боли в момент сокращения сердца. Половина пациентов отмечает пульсацию в приступном периоде, остальные могут отмечать пульсирующий компонент при ходьбе, кашле или чихании. Пульсация является ключевым фактором, разграничивающим мигрень и ГБН. При кластерных головных болях боль характеризуется как сверлящая, жгучая.
Интенсивность болей по 10-ти бальной шкале имеет субъективный характер, однако при мигрени чаще пациенты испытывают боль от 5 до 10 баллов. При ГБН редко более 5 баллов.
Поведение пациента при боли также важно. Необходимо спросить: что вы делаете при боли? ГБН характеризуется возможностью выполнять обычные рутинные дела. Мигрень заставляет пациента прилечь, выключить свет, приложить холод на лоб. При кластерных болях пациенты мечутся от болей.
Осмотр пациента неврологом при мигрени в большинстве случаев не выявляет патологии. Наличие очаговой патологии заставляет проводить дальнейшее обследование. Для исключения гигантоклеточного артериита необходимо пропальпировать височные артерии, исследовать менингеальные симптомы. При подозрении на вторичный характер болей необходимо проведение нейровизуализации. Выбор метода основан на предполагаемом диагнозе. При сосудистой патологии мозга предпочтительно МРТ (при подозрении на костные процессы, травмы, субарахноидальное кровоизлияние).
Лечение мигрени
Несмотря на хронический характер течения болезни, врачи способны значимо облегчить симптомы заболевания. Терапевтический подход основан на помощи в момент приступа и межприступной тактике.
Следует подчеркнуть, что приверженность к назначаемому лечению при мигрени крайне мала. По данным исследователей, 40% больных не согласны с назначениями врача на первичном приеме.[5]
Как правило, пациент самостоятельно начинает принимать простые или комбинированные анальгетики или НПВП. Здесь важно помнить, что необходимо использовать терапевтические дозы препарата, избегать препаратов, содержащих кофеин и кодеин из-за их высокого риска формирования зависимости с синдромом отмены. Злоупотребление такими препаратами может вызвать присоединение хронической ежедневной головной боли, что значительно осложнит дальнейшее лечение.
Специализированными препаратами для лечения мигрени являются триптаны. Они воздействуют на серотониновые рецепторы сосудов мозга и вызывают их спазм, что является главным звеном патогенеза приступа мигрени. Этот класс препаратов создан специально для лечения мигрени. Имеет несколько представителей, выбор которых осуществляет врач на приеме.
Главным является правильный прием препарата.
- Во-первых, необходимо обучить пациента различать разные виды головной боли и идентифицировать мигрень.
- Во-вторых: чем раньше принимает пациент препарат, тем более вероятно он окажет свой эффект. Препарат, принятый в первые минуты приступа будет эффективен в 80% случаев. Принятый же через два часа от начала приступа триптан эффективен в 20% случаев.
- В-третьих: в момент приступа мигрени происходит паралич желудочно-кишечного тракта, и идет плохое всасывание препаратов. Они длительно остаются в желудке и не оказывают своего эффекта. Поэтому их рекомендуют принимать совместно с прокинетиками.
- В-четвертых: даже отсутствие эффекта от первого приема препарата не говорит о его неэффективности. Необходимо пробовать прием еще в течение трех приступов.
Прогноз. Профилактика
В заключении хотелось бы сказать, что мигрень — это доброкачественное заболевание. На современном этапе врачу удается добиться хорошего качества жизни пациента с мигренью благодаря назначению современных препаратов для купирования приступов и при высокой частоте приступов — благодаря профилактическому лечению. Пациенту крайне важно вести активный образ жизни. Вести дневник головной боли, соблюдать режим. Задача врача — помочь пациенту быстро купировать приступы головной боли и не допускать хронизации. Не меньшая по важности задача лежит на плечах пациента в виде приверженности к назначаемой терапии и соблюдения рекомендаций специалиста.
Источник
