Новые препараты для профилактики мигрени

В мае 2018 года Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) одобрило к применению «Аймовиг» (Aimovig, международное непатентованное наименование — эренумаб) — первое полностью человеческое антитело для лечения мигрени. Это лекарство, разработанное совместными усилиями фармацевтических компаний Novartis и Amgen, имеет принципиально иной механизм действия, чем традиционно используемые при лечении мигрени препараты. Сможет ли «Аймовиг» значительно снизить симптомы и улучшить качество жизни страдающих мигренью людей? Попробуем разобраться.

Современные лекарства
Спецпроект о современных лекарствах, истории их создания, методах разработки и тенденциях развития.

Партнер спецпроекта — компания GE Healthcare Life Sciences — производит высокотехнологичное оборудование и обладает всеми биотехнологическими, инженерными и производственными возможностями. Компания воплощает опыт, инновационные решения и широкий спектр услуг для создания крупносерийного биофармацевтического производства, разработки новых лекарств и вакцин, исследования клеток и белков. Это позволяет заказчикам GE по всему миру занимать лидирующие позиции, быть более эффективными и прогрессивными. Компания поддерживает исследователей, фармацевтические компании и врачей в разработке, производстве и использовании новых препаратов и методов лечения.
Первые две статьи нашего спецпроекта «Современные лекарства» были посвящены общим вопросам того, как развивалась лекарственная индустрия [1], и тому, как ученые ищут новые мишени для лекарственных средств [2]. Эта статья открывает ряд новостных материалов об интересных современных лекарствах.
Как велика проблема?
Мигрень — неврологическое заболевание, характерное в первую очередь сильными приступами головной боли, — известно уже более 3000 лет [3]. Однако несмотря на хорошую изученность симптомов и проявлений, причины мигрени до конца не установлены до сих пор. Ранее считали, что мигрень вызывается изменениями мозгового кровообращения, но сейчас многие исследователи предполагают, что это не главная причина [4].
Современное понимание патогенеза мигрени связано с вовлечением определенных нервных путей и нейропептидов, в особенности тройничного нерва и CGRP — пептида, связанного с геном кальцитонина (calcitonin gene-related peptide). Исследования показали, что возбужденные нервные клетки могут активировать тройничный нерв, что приводит к выделению CGRP и других нейропептидов. CGRP сильно расширяет сосуды, вызывая локальный отек, а это привлекает клетки, участвующие в процессе воспаления. При воспалении сосудов черепа и твердой мозговой оболочки провоспалительные молекулы стимулируют болевые окончания мозговых оболочек, что и приводит к мигрени (рис. 1) [5–8].
Такое возбуждение нервных клеток, запускающее мигрень, связано с наследственностью и физиологией, однако сегодня его причины определены далеко не точно [3]. Известно только, что этот процесс может провоцироваться самыми разными факторами: от банальных стрессов, усталости и недостаточного сна до текущего гормонального фона, депрессивных состояний и приема медикаментов [9].
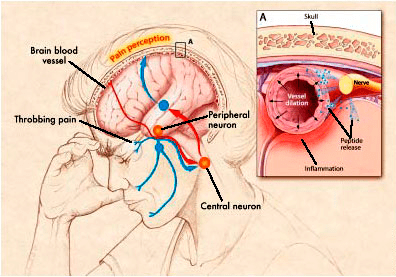
Рисунок 1. Патогенез мигрени
При этом мигрень проявляется не только головной болью: симптомы этой серьезной болезни гораздо разнообразнее, а зачастую и более болезненны. Изнурительные приступы мигрени могут быть мучительными и невыносимыми и подчас продолжаются от нескольких часов до нескольких дней, сопровождаясь тошнотой, рвотой и повышенной чувствительностью к свету, звукам и запахам [3], [10]. Такие приступы лишают возможности нормально мыслить, жить и работать миллионы людей во всем мире. Считается, что от мигрени сегодня страдает каждый седьмой житель планеты, а в рейтинге причин, ограничивающих трудоспособность, это заболевание заняло второе место в мире (по данным 2016 года) [11], [12].
Неудивительно, что мигрень была включена Всемирной организацией здравоохранения в список заболеваний, в наибольшей степени нарушающих социальную адаптацию пациентов [3].
Лечение мигрени сегодня
К сожалению, сегодня не существует лекарства , позволяющего раз и навсегда избавиться от мигрени. Применяющиеся препараты позволяют в основном снизить интенсивность и количество приступов или уменьшить симптомы и облегчить возникшую боль. В связи с этим терапию такими препаратами делят на две группы:
- Абортивная (острая) терапия — для снятия или уменьшения симптомов при уже появившейся мигрени.
- Профилактическое лечение — для снижения интенсивности, продолжительности или частоты возникновения приступов.
Абортивная терапия
При лечении легкой и средней мигрени назначают различные анальгетики и НПВП (нестероидные противовоспалительные препараты), в том числе и широко известные парацетомол, ацетилсалициловая кислота и ибупрофен, иногда в сочетании с кофеином, кодеином или психотропными веществами в составе комбинированных лекарств [14], [15]. Существенный недостаток — возможный обратный эффект при неконтролируемом использовании анальгетиков: усугубление головной боли, которая в таких условиях может стать ежедневной [8], [15].
Когда же бороться приходится с более тяжелыми и продолжительными приступами мигренозной боли, в дело вступает «тяжелая артиллерия», а именно алкалоиды спорыньи и триптаны. Триптаны были первыми препаратами, созданными специально для лечения мигрени; их начали разрабатывать еще в далеком 1972 году. Уже тогда было известно, что алкалоид спорыньи эрготамин способен уменьшить приступы мигрени, что связывали с его сосудосуживающим действием [16]. Этот препарат оставался единственным специфичным средством лечения мигрени, пока в 1991 году рациональный поиск не привел, наконец, к появлению суматриптана — первого препарата нового класса, который действует схожим с эрготамином образом, однако более эффективен и безопасен (рис. 2) [16].
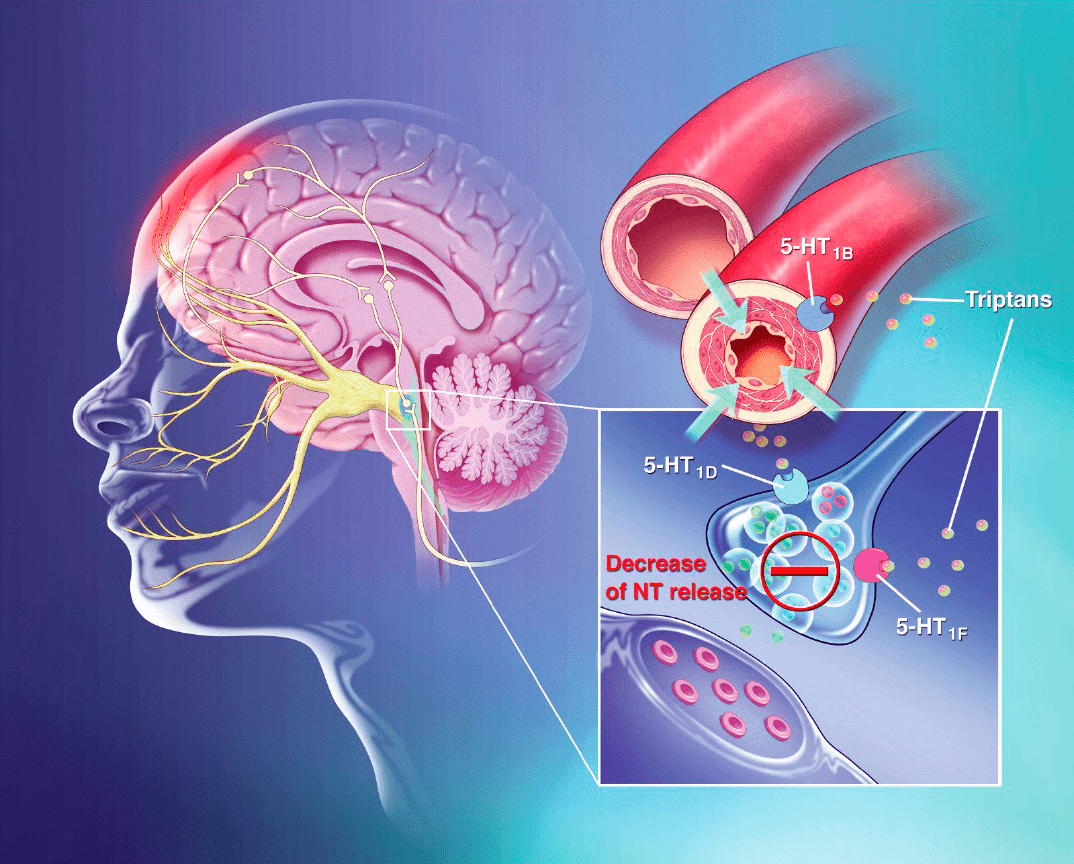
Рисунок 2. Триптаны — лекарства, применяемые для облегчения мигрени, — селективные агонисты серотониновых рецепторов. Они связываются с определенными подтипами таких рецепторов (5HT1B, 5HT1D и 5HT1F) и активируют их. Это приводит к ингибированию выделения нейромедиаторов из пресинаптической мембраны окончаний тройничного нерва (показан желтым цветом), располагающихся в сосудах головы. При этом ингибируется и выделение уже упомянутого CGRP — ключевого нейромедиатора, вызывающего мигрень. Этот «нейронный» механизм действия, как считается, блокирует основное патологическое звено в развитии мигрени. Известно также, что прием триптанов избирательно сужает сосуды твердой мозговой оболочки, снижает проницаемость сосудистой стенки и уменьшает отек. Так или иначе, эти лекарства эффективны — они уменьшают воспаление и боль, а также интенсивность сопутствующих симптомов мигрени [17]. Похожим образом действуют и алкалоиды спорыньи эрготамин и дигидроэрготамин, правда, они менее селективны — могут связываться с дофаминовыми и адренорецепторами, из-за чего их эффективность и безопасность ниже.
Однако несмотря на хороший профиль эффективности и безопасности, триптаны теоретически могут быть опасны для пациентов с ишемической болезнью сердца из-за своего сосудосуживающего действия, что сдерживает их широкое назначение в качестве терапии при мигрени [16].
Профилактическая терапия
Медикаментозная профилактика показана, когда мигрени регулярны (более 2–3 раз в месяц), и надо сказать, что сегодня такая терапия не совсем безопасна и эффективна: ее связывают со значительными побочными эффектами и развитием быстрой толерантности к лечению (тахифилаксией) [14]. При этом используют несколько классов лекарств, изначально разработанных для других показаний, и пока что во многом с неясным механизмом действия при мигрени. Из этих лекарств можно отметить: трициклические антидепрессанты, противоэпилептические препараты, бета-блокаторы, блокаторы кальциевых каналов, ингибиторы АПФ и некоторые другие [14], [19].
Таргетная терапия мигрени: решение проблемы?
Поскольку мигрень — хроническое заболевание, а эффективность и безопасность используемых для профилактики препаратов оставляет желать лучшего, очевидно, что в этой области есть неудовлетворенная потребность; при этом специально разработанных для этого показания новых лекарств существует немного [14].
Прорывом сегодня могут похвастаться Amgen и Novartis, получившие в мае 2018 года одобрение на применение таргетного препарата «Аймовиг» (антитела erenumab) для профилактики мигрени у взрослых пациентов [20]. Это первое появившееся на рынке полностью человеческое антитело, профилактическое действие которого обусловлено связыванием и блокированием рецептора CGRP, роль которого в развитии мигрени считается критически важной (рис. 3).

Рисунок 3. «Аймовиг» специфически связывается с CGRP-рецептором, предотвращая связывание с ним CGRP. Связывание CGRP со своим рецептором в молекулярный комплекс (на рисунке слева) приводит к передаче ассоциированных с мигренью болевых сигналов. У людей с мигренью уровни CGRP повышены при болевом приступе и возвращаются к нормальному уровню, когда мигренозная боль отступает.
«Аймовиг» был одобрен после трех серий клинических испытаний, результаты которых хоть и несколько разнились, но были сходны в одном: препарат показывал достоверное снижение числа дней с приступами и общей длительности мигренозной боли. При этом в испытаниях фазы III у 50% пациентов, принимавших по 140 мг «Аймовига», число болезненных дней снизилось в сравнении с плацебо аж вдвое, а безопасность и переносимость препарата оказалась как раз-таки вполне подобной плацебо [21], [22]. Такие результаты весьма обнадеживают, и очевидно, что хоть «Аймовиг» и не является панацеей, его применение определенно изменит к лучшему жизнь пациентов, страдающих частыми и тяжелыми формами мигрени.
«Аймовиг» и конкуренты
Надо сказать, что в поле таргетной противомигренозной терапии у Novartis и Amgen уже появились серьезные конкуренты: Eli Lilly выпустила Emgality, а Teva Pharmaceutical — Ajovy. Эти препараты — гуманизированные моноклональные антитела, нацеленные на лиганд, а не на рецептор CGRP, и этим отличаются от «Аймовига», уступая последнему также как минимум в переносимости. При применении Ajovy 43–45% пациентов столкнулись с болью, покраснениями и зудом в месте инъекции, при использовании Emgality — 18% больных испытали подобные симптомы, а «Аймовиг» вызвал такие реакции только в 5–6% случаев. При этом «Аймовиг» еще и удобнее для использования, поскольку из трех перечисленных препаратов только он поставляется в виде автоинъектора — устройства, напоминающего инсулиновую шприц-ручку, — пользоваться которым надо лишь раз в месяц. Перечисленные преимущества, вкупе с тем, что «Аймовиг» стал первым таргетным препаратом для лечения мигрени и сразу же занял на рынке пустующую нишу, скорее всего обеспечат ему светлое финансовое будущее: по прогнозам экспертов, его доля на рынке в 2024 году составит $2 млрд, в то время как прогнозируемые доли конкурентов приблизительно вдвое меньше [20].
Успеху «Аймовига», по всей видимости, не сможет помешать даже крайне высокая цена ($575 в месяц по прайс-листу Amgen — правда, в США у многих пациентов препарат покрывается страховкой), которую, кстати, некоторые эксперты считают неразумной [11]. Компания проводит исследование «Аймовига» и в России, но когда препарат появится на рынке, сколько будет стоить и кем оплачиваться — пока неизвестно.
Заключение
Мигрень сегодня — серьезнейшая проблема: эта болезнь нарушает трудоспособность и снижает качество жизни огромного числа людей во всем мире. При этом ее лечение остается непростой задачей: длительное изучение болезни и испытания множества лекарств и нефармакологических средств лечения пока не привело к победе над недугом. Однако появление на рынке современных таргетных препаратов уже вывело лечение многих болезней на совершенно новый уровень [23], и потому создание точечно действующего лекарства против мигрени — определенно, шаг в верном направлении.
«Аймовиг» уже сейчас улучшает лечение мигрени, а вот смогут ли будущие препараты насовсем избавить человечество от этого хронического заболевания, покажет только время…
- Три поколения лекарств;
- Поиск лекарственных мишеней;
- Саноева М.Ж. и Саидвалиев Ф.С. (2016). Мигрень — вчера, сегодня, завтра. Современный взгляд на проблему. «Международный неврологический журнал». 8, 72–78;
- How a migraine happens. Johns Hopkins Medicine;
- Migraine headaches. (2018). WebMD;
- Paul L. Durham. (2006). Calcitonin Gene-Related Peptide (CGRP) and Migraine. Headache. 46, S3-S8;
- What to know about the new anti CGRP migraine treatment options. (2018). American Migraine Foundation;
- Silberstein S.D. (2016). Мигрень. Справочник MSD;
- Migraine triggers: your personal checklist. (2019). WebMD;
- Русакова Е. (2018). FDA одобрило препарат для предотвращения мигрени. N+1;
- Kolata G. (2018). F.D.A. approves first drug designed to prevent migraines. The New York Times;
- Theo Vos, Amanuel Alemu Abajobir, Kalkidan Hassen Abate, Cristiana Abbafati, Kaja M Abbas, et. al.. (2017). Global, regional, and national incidence, prevalence, and years lived with disability for 328 diseases and injuries for 195 countries, 1990–2016: a systematic analysis for the Global Burden of Disease Study 2016. The Lancet. 390, 1211-1259;
- Francesca Puledda, Kevin Shields. (2018). Non-Pharmacological Approaches for Migraine. Neurotherapeutics. 15, 336-345;
- Doodipala Samba Reddy. (2013). The pathophysiological and pharmacological basis of current drug treatment of migraine headache. Expert Review of Clinical Pharmacology. 6, 271-288;
- Ogbru A. and Ogbru O. Prescription migraine medications. RxList;
- Boyce S., Ali Z., Hill R.G. (2001). New developments in analgesia. Drug Discovery World;
- Азимова Ю.Э. (2017). Триптаны: эра специфического лечения мигрени. «Нервные болезни». 1, 10–14;
- Ameri M. and Lewis H. (2018). The evolution of transdermal drug delivery and treating migraine. Drug Discovery World;
- Migraine medications. (2013). TMedWeb;
- Дмитриев Р. (2019). «Аймовиг» превратит хроническую мигрень в эпизодическую. «Мосмедпрепараты»;
- Aimovig (erenumab) for the treatment of episodic migraine. Clinical Trials Arena;
- Хоружая А. (2018). Новый препарат против мигрени выходит в продажу. «Нейроновости»;
- Таргетная терапия — прицельный удар по болезни.
Источник
Что это за болезнь?
Это приступ головной боли повышенной интенсивности. Болит половина головы, часто страдают височная, глазная и лобная области. Человека тошнит, рвет, на яркий свет и громкие звуки реакция негативная. Заболевание обусловлено наследственно – если родители подвержены мигрени, то ребенок на 60-90% тоже будет болеть.
Механизм развития недуга полностью не изучен, чаще болеют социально-активные люди.
ВНИМАНИЕ: если человек с высокими амбициями и повышенной тревожностью, то он в группе риска.
Сложность лечения
Лечение болезни индивидуальное, сложность в том, что одно средство помогает человеку, а другому человеку нет. Использование традиционных медикаментозных препаратов приводит к привыканию организма. Лекарственные средства купируют приступы, но организм уже не реагирует на их действие.
Лечение медикаментозными препаратами, снимающими симптомы, эффективно (более детально про список эффективных таблеток от мигрени можно узнать тут). Но при следующем приступе те же средства уже не оказывают влияния. Ещё раз следует вернуться к тому, что болезнь до конца не изучена.
Более детально о том, чем лечить мигрень, можно узнать тут, а подробнее о том, какие лекарства и когда лучше принимать, можно прочитать в этом материале.
Возможные последствия
Последствия болезни вызывают формирование и развитие опасны недугов. Мигренозный инсульт влечет тяжелые последствия – слабоумие, проблемы с речью.
Развивается эпилепсия, до 30% больных страдают мигренью и эпилептическими припадками в одно и то же время. Повышается риск поражений головного мозга, аномалии белого вещества. Неврологический недуг повышает риск развития инсульта и сердечного приступа. У женщин формируются тромбы.
- человек теряет трудоспособность;
- мигренозный статус;
- гемикрания в хронической форме;
- персистирующая аура (инфаркта нет).
Болевые синдромы мучают 2-3 суток, традиционные медикаментозные средства не могут купировать болевой синдром, болевые ощущения нарастают. Локализованная боль охватывает всю голову, характер распирающий. Во время приступа отекает головной мозг, так как гипоксия длительная.
Меры предотвращения
Для предотвращения болезни соблюдаются правила:
- Отказаться от черного шоколада и пищевой добавки глутамат натрия. Белый шоколад головные боли не провоцируют, любители сладкого могут его есть смело. Отказаться от китайской кухни, там много консервантов и добавок. Отказаться от полуфабрикатов, супов быстрого приготовления, бульонных кубиков. Все, что содержит ненатуральные добавки вредно. Мигрень провоцируют моллюски, цитрусовые, сыр. Голландский сыр и творог безвредны.
ВАЖНО: организм пополняется витаминами и микроэлементами. Магний принимать по 500 мг каждый день. Потреблять пивные дрожжи и ромашковый чай, там есть ниацин.
- Не употреблять спиртные напитки. Херес, красное вино и портвейн содержат соединения фенола, они вызывают головную боль.
- Яркий свет и шум вредны. Не ходить на шумные дискотеки, в торговые центры ходить по утрам, там народу не много. Дома закрывать плотно окна, чтобы не мешал уличный шум.
- Отдыхать в благоприятных местах. Выбирать направления для отдыха где не холодно, нет высокого давления, повышенной влажности. Иначе такой отдых принесет не облегчение, а еще больше мучительных головных болей.
- Приступы болезни провоцирует голод. Не пропускать приемов пищи, не сидеть на жестких диетах.
- Избегать стрессовых ситуаций, нервных перенапряжений. Расслабляться, заниматься спортом, йогой, гулять на свежем воздухе. Придерживаться распорядка дня, ложиться спать и вставать в одно и то же время.
- Не допускать резких запахов. Сильные запахи раздражают обоняние и вызывают мигрень. Стоит избегать мускусных ароматов. Женщинам выбирать косметику с цветочными нежными нотками. Кухня и ванная комната оборудуются современными вытяжками и вентиляционными установками, которые очищают воздух. Ароматические свечи и благовония противопоказаны.
ВНИМАНИЕ: начинать соблюдать рекомендации надо как можно раньше, не дожидаясь негативных признаков.
Основные препараты для профилактики мигрени
Итак, рассмотрим лекарственные средства для профилактики мигрени.
- Бета-блокаторы. Блокируют адреналиновый эффект, нагрузка на сердце облегчается. Оказывают прямое воздействие на артерии. Снижению головной боли способствуют бета-блокаторы:
- Пропранопол.
- Надолол.
- Тимопол.
Противопоказания:
- больным астмой;
- эмфиземой;
- бронхитом в хронической форме;
- людям с замедленным сердцебиением.
Побочные эффекты:
- нарушения сна;
- проблемы со стулом;
- снижается выносливость;
- тошнит;
- депрессивные состояния;
- проблемы памятью и потенцией.
- Блокаторы кальциевых каналов. Блокируют проникновение кальция в ткани мышц сердца и артерий. Сокращения сердечной мышцы уменьшаются, артериальное давление понижается.Верапаил имеет побочные эффекты:
- запор;
- тошнота;
- отечность рук и ног;
- сыпь;
- сонливость.
Другие способы
Для предотвращения мигрени используются противосудорожные препараты. Вальпроевая кислота и Топимарат. Антисеротониновые средства помогают, сужая кровеносные сосуды, обладают побочными эффектами: болевые ощущения в спине, вокруг легки формируются рубцы, боли в груди и одышка.
Антидепрессанты
Докс и Имипропин предотвращают головную боль, изменяя норадреналин и серотонин.
Побочные эффекты:
- учащенный ритм сердца;
- зрение затуманено;
- проблемы с мочеиспусканием;
- в ротовой полости сухо;
- проблемы со стулом;
- человек толстеет;
- артериальное давление падает.
Противопоказаны антидепрессанты людям со склонностью к припадкам и расширенной предстательной железой. Давление в глазах повышается.
Противоэпилептические вещества
Бензонал и Вимпат оказывают седативный эффект, тормозят активирующие нейроны, активируют ингибирующие нервные клетки.
Противопоказаны беременным женщинам.
Бутолоксин А включает в себя бутолинический токсин. Используется в косметологии.. Блокирует нервные импульсы, эффект виден через 2 недели.
Пищевые добавки и травы
Сахарин заменяется стевией – сладкая трава без побочных эффектов. От искусственных подсластителей отказаться. Лаванда успокаивает раздраженные нервы. Триптофан добавляется в пищу (его много в индейке). Интенсивность болезни смягчает белокопытник, уменьшает воспаление, стабилизирует кровяной приток к мозгу.
Подробнее о сборах трав от мигрени можно узнать тут.
Заключение
Избежать провокаторов болезни невозможно, их много. Если заранее предчувствовать наступление приступа, то можно быстро принять меры. Если в левой руке начинает покалывать, а перед глазами черная аура, значит, приступ близко. Надо сесть в мягкое кресло, открыть все окна и помассировать интенсивно голову пальцами. При осложнениях не затягивать визит к врачу.
Мнение эксперта
Эта статья была проверена нашими экспертами, практикующими врачами с многолетним опытом.
Задать вопрос
Если вы хотите проконсультироваться со специалистами сайта или задать свой вопрос, то вы можете сделать это совершенно бесплатно в комментариях.
А если у вас вопрос, выходящий за рамки данной темы, воспользуйтесь кнопкой Задать вопрос выше.
Источник
