Мигрень нет такого заболевания
Клиника DocDeti, 2 декабря 2019
Мигрень является второй по частоте головной болью в мире и первой, по поводу которой пациенты обращаются за медицинской помощью.
Характерные черты мигрени
- приступы головной боли, продолжительностью от 4 до 72 часов;
- интенсивность боли – умеренная или тяжелая;
- характер боли – пульсирующий;
- возникновение чувствительности к свету, звукам, запахам;
- повышение чувствительности кожи головы;
- тошнота и рвота;
- усиление боли при физической активности (вставании, ходьбе и др.);
- чаще односторонняя локализация боли (бывают исключения).
Во время приступа мигрени пациент временно выпадает из привычного образа жизни из-за сильной головной боли, продолжающейся несколько часов или суток. Ситуация может быть очень серьезной, приводящей к дезадаптации человека.
В некоторых случаях мигрени предшествуют предупреждающие симптомы, известные как «аура». К ним относятся:
- вспышки света или темные пятна перед глазами;
- слезотечение;
- пелена перед глазами;
- ощущение покалывания кожи лица, руки или ноги (с одной стороны);
- заложенность носа;
- односторонний паралич рук или ног (при гемиплегической форме мигрени);
- нарушения речи;
- головокружение.
Зафиксировано, что за один-два дня до мигрени человека сопровождают некоторые изменения – повышение аппетита, нарушения стула, напряжение мышц шеи, скачки настроения, жажда, повышенное мочеиспускание, постоянное зевание и т. д.
Аура может возникать как до, так и во время приступа мигрени. Большинство людей при мигрени вообще не испытывают никаких симптомов ауры. У остальных пациентов аура чаще всего проявляется визуальными нарушениями – вспышками легкого волнистого или зигзагообразного зрения, пеленой перед глазами, сужением поля зрения.
Иногда ауры проявляются сенсорными, моторными или словесными нарушениями. Может появиться слабость в мышцах или возникнуть чувство, что кто-то прикасается к телу.
Все указанные симптомы обычно начинаются постепенно и имеют склонность к нарастанию. Длительность ауры колеблется от 5 до 60 минут.
Примеры ауры
- снижение четкости зрения;
- покалывание конечностей с одной стороны;
- слабость мышц;
- онемение лица или одной стороны туловища;
- проблемы с речью;
- шум в ушах, музыка;
- непроизвольные подергивания или другие движения;
- слабость конечностей (при гемиплегической мигрени).
Сам эпизод мигрени без лечения длится 4-72 часа. По частоте приступы могут быть редкими, а могут возникать до нескольких раз в месяц. После приступа человек проходит фазу пост-дрома. Это заключительная фаза мигрени, во время которой одни люди чувствуют себя истощенными и утомленными, а другие могут испытывать восторг.
В течение суток после мигрени может ощущаться удрученность, замешательство, смятение, чувствительность к свету или звуку, головокружение.
Нередко болезнь не диагностируется и не лечится. В случае, если у вас или ваших близких регулярно возникают симптомы мигрени, храните записи об атаках боли и о том, как вы пытались устранить симптомы. Обязательно запишитесь на прием к специалисту и обсудите с врачом все тревожные сигналы. Это поможет диагностировать болезнь и подобрать адекватное лечение.
В случае, если лечение было назначено, а характер головной боли изменился или боль стала совершенно нетипичной для вас – обязательно обратитесь за консультацией к вашему лечащему врачу.
Факторы возникновения мигрени
Многие пациенты утверждают, что приступы мигрени у них зависят от определенных факторов, например от гормональных изменений в организме. Некоторые утверждают, что атаки головной боли значительно учащаются в период беременности или менопаузы.
Основные факторы мигрени
1. Использование гормональных препаратов. Сюда относится прием оральных контрацептивов, гормонотерапия при менопаузе и др. Необходимо отметить, что одни женщины утверждают, что гормональные препараты ухудшают мигрень, другие, наоборот, отмечают снижение частоты эпизодов при приеме гормоносодержащих средств.
2. Употребление некоторых продуктов питания. Замечено, что приступ мигрени могут вызвать сырые сыры, сильно соленые продукты и продукты, подвергающиеся обработке. Болевую атаку также может вызвать пропуск еды или голодание.
3. Злоупотребление пищевыми добавками.
4. Употребление некоторых напитков. Мигрень может быть спровоцирована алкоголем (особенно вином) и напитками с высоким содержанием кофеина.
5. Воздействие стресса.
6. Несоблюдение норм сна. Мигрень возникает при недосыпах или, наоборот, пересыпах.
7. Физические факторы. К болезни иногда приводит слишком интенсивная физическая активность (в том числе сексуальная активность).
8. Прием лекарственных препаратов. Отмечено учащение эпизодов при приеме оральных контрацептивов и сосудорасширяющих средств (например, нитроглицерина).
9. Изменения в окружающей среде.
10. Изменения атмосферного давления при перелетах.
Существует группа риска мигрени, состоящая из людей, наиболее подверженных эпизодам болезни. В нее входят подростки, женщины (мигрень встречается в 3 раза чаще, чем у мужчин), беременные и женщины в период менопаузы. Также к мигрени склонны пациенты, родственники которых когда-либо страдали проявлениями данной болезни.
Лечение мигрени
Существует две медицинские тактики лечения болезни – купирование заболевания (устранение приступа) и профилактическая терапия, направленная на уменьшение частоты, продолжительности и выраженности приступа, а также улучшение качества жизни и снижения вероятности дезадаптации пациента. Основными компонентами профилактической терапии являются: модификация образа жизни, избегание триггеров и прием лекарственных препаратов.
Купирование приступа проводится:
- нестероидными противовоспалительными препаратами (НПВП, НПВС);
- триптанами;
- парацетамолом;
- противорвотными средствами.
Профилактическое лечение медикаментами проводится при четырех и более сильных атаках мигрени в месяц, при наличии длительной ауры, симптомах онемения и слабости, а также в том случае, если обезболивающие средства не приносят ожидаемого эффекта.
Препараты для профилактического лечения мигрени
- бета-блокаторы;
- сартаны;
- блокаторы кальциевых каналов;
- противоэпилептические средства;
- ботулотоксин;
- антидепрессанты;
- нестероидные противовоспалительные средства.
При мигрени главное – не заниматься самолечением. Устанавливать диагноз и подбирать правильное лечение должен исключительно врач. Здоровья вам и вашим близким!
Автор: Василий Олейников, врач-невролог
Оригинал статьи: https://docdeti.ru/baza-znaniy/760/
Клиника DocDeti
Детская клиника доказательной медицины
Источник
Нет такого человека на Земле, у кого бы никогда не болела голова. Она может болеть после напряженной работы, из-за недосыпа или на утро после вечеринки. Но у большинства людей боль проходит после часа отдыха или таблетки аспирина. А у 10% человечества головная боль ассоциируется с потерянными часами жизни, в которые они не могут делать абсолютно ничего, даже спать. Эта боль изматывает, от нее никуда не деться, она не проходит от таблеток или сна, и кажется, что она будет длиться вечность. Боль может провоцировать повышение температуры, приступы паники и страха. Это мигрень. Древнее заболевание, породившее вокруг себя множество легенд. Почему мы знаем о мигрени так мало? И знаем ли что-то вообще?
Легенда об элитной болезни
Существует мнение, что мигрень — это болезнь гениев и высоких интеллектуалов. Многие люди, записавшие себя на страницы истории, мучились головными болями. Гай Юлий Цезарь, Карл Маркс, Карл Линней, Чарльз Дарвин, Альфред Нобель, Зигмунд Фрейд, Блез Паскаль, Людвиг ван Бетховен, Петр Ильич Чайковский, Рихард Вагнер, Фредерик Шопен — это лишь несколько имен в длинном списке знаменитых мигренозников. Возможно, именно поэтому возник миф, что мигрень — это плата за талант. Однако это не так. Просто и великие люди страдают от болезней «простых смертных, а проблема мигрени затрагивает примерно одну десятую населения планеты!
Легенда о молодой болезни
То, что ученые пока не до конца изучили мигрень, не значит, что это молодая болезнь. Еще за 3000 лет до нашей эры шумерский поэт, имя которого не сохранилось, описал головные боли, сопровождавшиеся возникновением слепоты. Первым врачом, который профессионально описал мигрень, был Гиппократ. Он зафиксировал, что перед самой болью у человека могут возникать нарушения зрения, а во время приступа — рвота. Во II веке нашей эпохи врач Гален назвал боль «гемикранией», что переводится как «половина головы». Это связано с тем, что у подавляющего количества мигренозников боль распространяется только в одной стороне черепа. Позднее медики древности также заметили, что «очаг» мигрени может находиться в глубине глазниц (в висках) или в затылке. Кроме того, они установили, что перед мигренью у человека могут возникать определенные ощущения: слабость, «туман», блики, зигзагообразное искажение предметов и другие спецэффекты в поле зрения, слуховые галлюцинации, неспособность связно мыслить. А во время приступа больной зачастую боится света, резких звуков, запахов, движений и порой даже прикосновений.
 Гиппократ. Источник: aif.ru
Гиппократ. Источник: aif.ru
Средневековье не прибавило познаний человечества о мигрени. После Ренессанса, в XVII веке, швейцарский врач Вепфер предположил, что мигрень связана с расширением сосудов мозга. В то же время ученые выносят теорию о наследственном характере болезни. В XIX веке выходят сразу несколько научных работ о мигрени, в которых медики пытаются дать клиническое описание приступов и найти лекарства. В начале ХХ века выходит около 500 статей и монографий об этой загадочной болезни. Но в стане ученых нет согласия. Они не могут не только определить, почему же возникает эта боль, но и даже разобраться в симптомах, которые можно с уверенностью приписать мигрени.
Легенда о «простой» головной боли: к чему приводит мигрень
Дело в том, что при мигрени у человека чаще всего не наблюдается каких-либо патологических изменений. Мигрень — это и сосудистое, и неврологическое, и биохимическое заболевание одновременно. Это приводит к целому букету ощущений, которые возникают у больного при приступе, которые нельзя описать простой фразой «у меня болит голова».
Головные боли делятся на два типа: первичные и вторичные. Во вторую группу входят боли, которые являются симптомом какой-либо болезни, например, шейного остеохондроза, менингита, простудных заболеваний, сотрясения головного мозга, травмы головы и других недомоганий. К первой группе относятся те боли, которые сами по себе являются болезнью. Также к первичным болям относят головную боль напряжения, которая возникает из-за эмоционального или физического переутомления, и кластерные головные боли. Мигрень входит в первую группу.
Эту боль нельзя назвать безобидной. Те больные, которые страдают от мигренозных болей, более подвержены к самоубийству, чем люди со «здоровой» головой, рассказывают авторы научной статьи в журнале Headache Американского общества головной боли. Исследователи из Мичиганского государственного университета наблюдали в течение двух лет за двумя группами людей: тех, которые страдают от головных болей, и тех, у кого ее нет. Выяснилось, что в первой группе убить себя пытались примерно 10%, а во второй — 1%. С чем связаны такие высокие цифры у мигренозников, неясно: с химией боли, с состоянием депрессии или с сильным болевым синдромом, которые сопровождают мигрень.

Легенда о «простой» головной боли: как развивается приступ
Считается, что приступ мигрени могут провоцировать определенные факторы, индивидуальные для каждого, так называемые триггеры. Обычно мигренозники интуитивно определяют их и стараются избегать: это может быть солнечная погода, жара, определенная еда, запах или звук, даже цвет. Но не всегда это так.
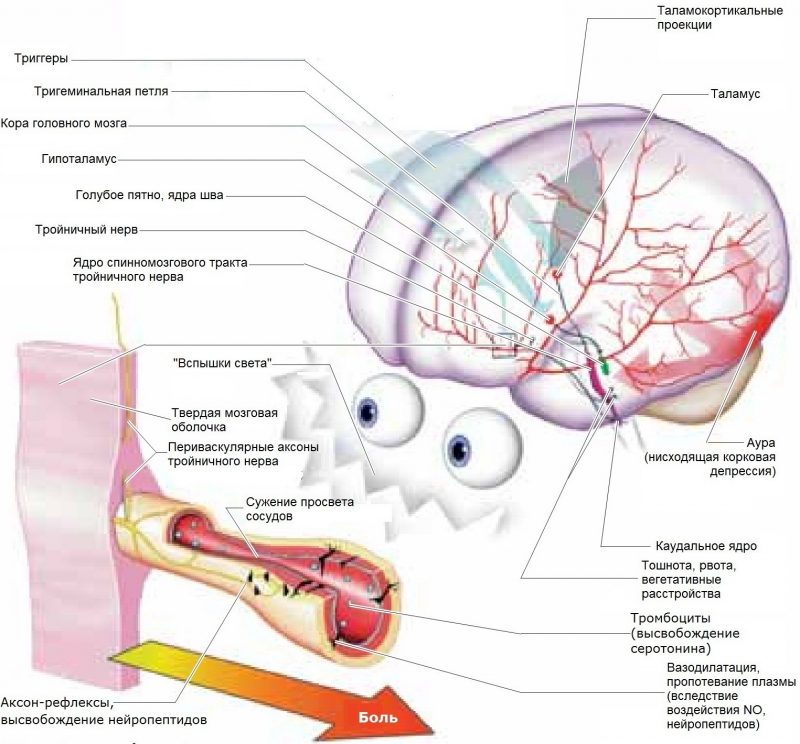
Развитие приступа мигрени протекает по-разному. Полный цикл делится на четыре стадии. Сначала у мигренозников может наступить фаза предвестников приступа, так называемый продром. В это время больной чувствует раздражительность или, наоборот, крайнюю усталость. Может повысится аппетит. Вторая фаза — это аура. Она есть у трети больных. Чаще всего, на этой стадии больные могут видеть необычные фигуры перед глазами, вспышки света, «затуманивания» пространства. Бывают и другие нарушения, например, слуховые или обонятельные галлюцинации, ощущение онемения.
Самая тяжелая фаза — фаза боли, длится от нескольких часов до 2−3 суток. Боль чаще возникает в одной половине головы, но может захватывать и всю голову. Обычно очаг находится в лобной, височной части или у основания спинного мозга, хотя «эпицентр» может быть где угодно на периферии черепа. Обычно это пульсирующая или распирающая боль, которая усиливается при движении и физических нагрузках. Нередко возникает тошнота и даже рвота, которая субъективно облегчает головную боль. Во время приступа могут быть неприятны свет и звуки, любые запахи — хочется остаться одному и залезть под одеяло.
И, наконец, наступает заключительная фаза разрешения. В этот период тонус и любовь к жизни возвращаются, но чувство утомленности может не проходить. Кажется, что мигрень где-то рядом, и ты настороженно ожидаешь возобновления боли. Ведь приступ может утихать и вновь разрастаться в течение нескольких суток.
Легенда о «простой» головной боли: что происходит в голове при мигрени
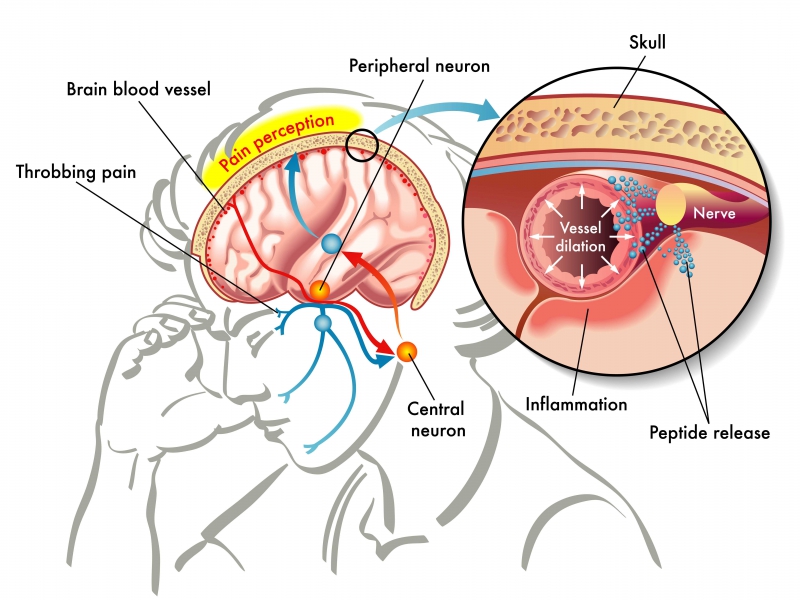
 Модель мигрени. Источник: no-pain.ru
Модель мигрени. Источник: no-pain.ru
За все это время в голове происходит несколько биофизических процессов. В первой фазе мигрени возникает спазм сосудов головы, то есть они сужаются и становятся очень чувствительными к любым физическим деформациям. Это вызывает локальную ишемию мозга. Ишемия — это резкое снижение кровоснабжения, что приводит к кислородному голоданию нервных клеток и, как следствие, к потере работоспособности, ухудшению памяти и функционирования нервной системы в целом.
Излишки крови давят на стенки сосудов, что приводит к их резкому расширению (распирающая боль). Появляются микровоспаления, на которые реагируют нервные рецепторы. Считается, что это и вызывает мигренозную боль. В то же время происходит атония стенок сосудов, то есть падение их тонуса. Увеличиваются пульсовые колебания стенок, именно поэтому больные ощущают пульсирующую боль. Затем образуется отек тканей, окружающих сосуды, что уже становится причиной тупой и постоянной боли. И наконец, эти «головные» изменения останавливаются и постепенно затухают.
В большинстве случаев мигрень распространяется только в одной половине головы, но иногда боль переходит из одного полушария в другое. Это может быть связано с тем, что кровоснабжение мозга у мигренозников происходит неравномерно — к такому выводу пришла научная группа Университета ИТМО.
Легенда об изученной болезни
В народе считается, что мигрень, как и любая другая головная боль — это неврологическое заболевание. С одной стороны, это справедливо, ведь с болью в голове идут к врачу-неврологу. Но одновременно мигрень развивается из-за нескольких других факторов, не связанных прямо с нервной системой, в том числе, это биохимические процессы. Биохимические механизмы возникновения приступов изучены мало, однако известно, что при этом нарушается обмен некоторых веществ, прежде всего серотонина, а также катехоламинов и гистамина. Участие в развитии мигрени принимают пептид брадикинин (он обладает сильным сосудорасширяющим действием), простагландины и гепарин, говорится в журнале «Наука и жизнь».
Не исключено, что мигрень обусловлена врожденными нарушениями работы гипоталамуса — отдела мозга, который регулирует обмен веществ, температуру тела, осуществляет взаимодействие нервной и эндокринной систем, а также таламуса, который контролирует сенсорные функции организма. При этих нарушениях уровень серотонина в мозге снижается, постоянная нехватка серотонина «мобилизует» тромбоциты, которые содержат большое количество этого вещества. В правом полушарии мозга тромбоцитов содержится больше, поэтому правая сторона головы у страдающих мигренью болит чаще. Также односторонний характер болей иногда обуславливают активацией или повреждениями тройничного нерва, того самого, который ответственен за сенсорные ощущения лица.
 Модель мигрени. Источник: depositphotos.com
Модель мигрени. Источник: depositphotos.com
Очень устойчива версия о том, что мигрень — это именно сердечно-сосудистое заболевание. То есть расширение и сужение кровеносных сосудов происходит не в качестве побочного эффекта, а как прямое следствие нарушений в работе этой системы. Некоторые ученые также являются адептами теории о том, что предрасположенность к этому заложена в генах. В журнале Nature Genetics были опубликованы данные генетических исследований, которые выявили десятки генов, специфичных только для мигренозников. При этом половина из них была свидетельством и предрасположенности к различным сосудистым заболеваниям.
Самое сложное в понимании мигрени заключается в том, что не все симптомы болезни одинаково проявляются у пациентов. Головные боли имеют разный характер, периодичность, и биохимические ее проявления также сильно различаются. Поэтому можно говорить о том, что мигрень одновременно изучена и нет.
Легенда о лечении и профилактике
Профилактика мигрени выглядит неубедительно. Врачи советуют высыпаться и не пересыпать, не нервничать, не переедать, вовремя питаться, не употреблять много шоколада и апельсинов, не перебарщивать с алкоголем, табаком и другими вредными веществами, заниматься спортом и быть на свежем воздухе. Но ведь это рекомендации для любого нормального человека! И как их можно соблюдать все в реальной жизни? Поэтому согласимся, что естественных средств профилактики мигрени не существует.
Сегодня для медикаментозной профилактики мигрени врачи могут назначить несколько препаратов, в зависимости от показаний пациента. Во-первых, это блокаторы серотонина. Ведь, как мы помним, именно резкое повышение, а затем уменьшение количества этого вещества в организме может приводить к мигреням. Во-вторых, это антидепрессанты. Установлено, что при мигрени пациенты склонны к депрессиям, подавленным состояниям, резкой смене настроения, что негативно влияет на нервную систему. Также могут применяться гормональные препараты и бета-блокаторы. Последние применятся для лечения сердечно-сосудистых заболеваний. Они «блокируют» доступ к сердцу гормонов и веществ типа адреналина, которые ответственны за усиленную, стрессовую работу органа. В результате сердце бьется реже и слабее.
 Источник: sovetclub.ru
Источник: sovetclub.ru
Что может помогать при приступе мигрени? Иногда — обычные парацетамол и аспирин, кофеин. Иногда — обезболивающие, типа ибупрофена. Если не помогает, то назначают препараты, содержащие триптан. Их используют для так называемого «купирования» мигрени, то есть быстрого снятия острой боли. Эти вещества известны уже сотню лет, но активно использоваться стали в последние десятилетия, и иногда в Интернете можно прочитать, что их называют «золотым стандартом» лечения мигрени. Триптаны избирательно воздействуют на артериальные сосуды мозга, заставляя их сужаться, при этом практически не влияя на общий кровоток и коронарные сосуды. Также препарат блокирует боль на уровне рецепторов и препятствуют неврологическому воспалению в голове. Кроме того, исследования показывают, что триптаны могут воздействовать на синтез серотонина. Однако слишком частый прием триптанов со временем провоцирует увеличение синтеза вещества в различных областях мозга.
Также сегодня ученые по всему миру пытаются найти лекарство, которое воздействует на гены, ответственные за возникновение мигрени. Правда, пока никаких действительно работающих средств не синтезировано.
Главный посыл этого текста прост: мы знаем о мигрени не все, что хотели бы, но мы знаем главное. Это болезнь. Она может вызывать такие осложнения, как инсульт, приступ эпилепсии и хронические головные боли, которые длятся больше 15 дней в месяц. Поэтому, мигренозники и страдающие «головой» — все к врачу!
Источник
