Хирургическая операция при головокружении
Операция при доброкачественном пароксизмальном позиционном головокружении (ДППГ)
Доброкачественное пароксизмальное позиционное головокружение (ДППГ) является наиболее частой причиной головокружения и встречается примерно у 40% всех пациентов с головокружением. Принято считать, что ДППГ вызвано купулолитиазом либо каналитиазом. Обычно симптомы представляют собой короткие (длящиеся менее одной минуты) эпизоды головокружения, которые возникают после поворота головы, особенно если голова направлена вверх, как при поворотах с боку на бок в кровати.
Маневры репозиционирования каналов, как например, описанные Epley, купируют симптомы в 98% случаев ДППГ. Подавляющее большинство пациентов с ДППГ успешно лечится маневрами репозиционирования каналлитов. В редких случаях после нескольких процедур у пациентов остается рефрактерное изнуряющее головокружение. Хирургическое лечение у этих пациентов является последней мерой, поскольку консервативное лечение, включающее маневры репозиционирования каналлитов, является эффективным в большинстве случаев.
Чаще всего в возникновении ДППГ участвует задний полукружный канал. Причиной ДППГ, вызванного горизонтальным полукружным каналом, может быть маневр, при котором свободно-плавающая отокония мигрирует из преддверия в горизонтальный полукружный канал. Вовлечение верхнего полукружного канала встречается, но гораздо реже.
Таким образом, хирургия ДППГ направлена на лечение случаев с вовлечением заднего полукружного канала, которые оказываются рефрактерны к многократным маневрам репозиционирования.
Для лечения рефрактерной ДППГ Gracek предложил сингулярную нейрэктомию. За последующие три десятилетия после описания методики, она выполнялась 342 раза, причем в 252 случаях самим Gracek. Операция изначально выполнялась под местной анестезией, что позволяло отслеживать состояние слуха и головокружение, но позже применялся и наркоз. Трансканальный доступ предоставляет обзор всей ниши круглого окна и может потребовать удаления части задней стенки наружного слухового прохода. Кость мыса удаляется до визуализации барабанной лестницы.
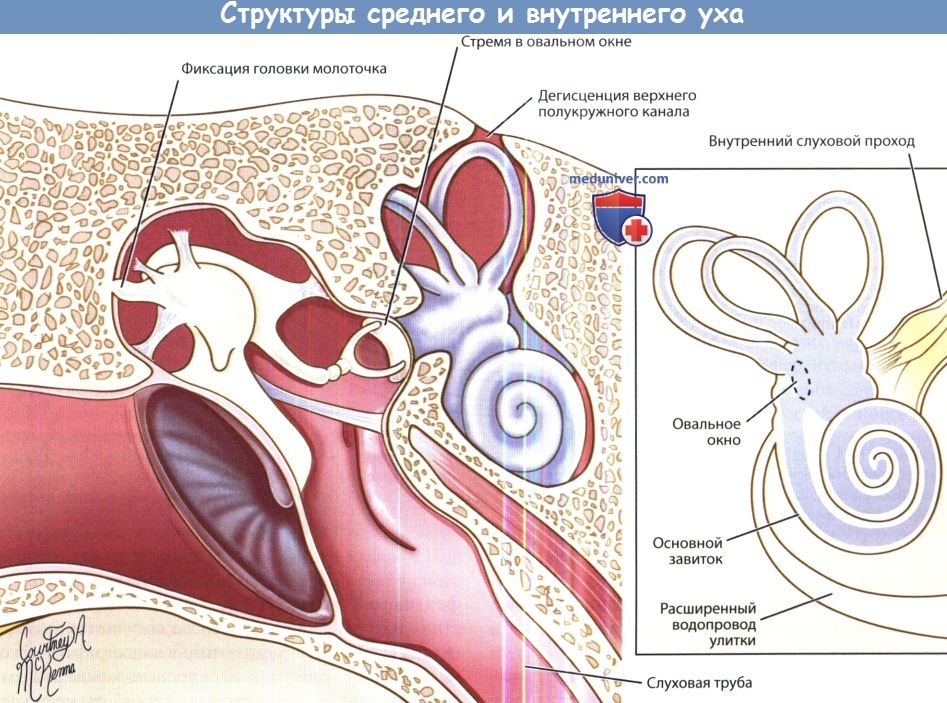
Схема структур среднего и внутреннего уха во фронтальной проекции,
на которой обозначены причины кондуктивной тугоухости, хорошо видимые на КТ:
дегисценция верхнего полукружного канала, фиксация молоточка, расширение водопровода улитки.
Водопровод улитки проходит в другой плоскости, поэтому он наложен на изображение.
Проводится сверление у заднего края мембраны на глубину от 1 до 2 мм, где идентифицируется сингулярный нерв. Нерв разрывается крючком, что сопровождается коротким эпизодом головокружения и нистагмом. Операция сопровождается риском истечения цереброспинальной жидкости и потери слуха. Частота потери слуха варьирует от 4% до 41%. Операция купирует симптомы у 75-96% пациентов.
Применение окклюзии заднего полукружного канала для лечения ДППГ было начато в 1990 г. Эта операция блокирует просвет канала и он становится невосприимчивым к угловым ускорениям. В литературе было описано всего 97 оперированных случаев. Хотя эта операция сопровождается коротким послеоперационным головокружением, 94 из 97 пациентов были излечены. Операция начинается мастоидэктомией, во время которой идентифицируется костная капсула заднего полукружного канала. Окклюзия проводится как можно дальше от ампулы, сразу ниже места пересечения с плоскостью горизонтального полукружного канала.
Для высверливания перепончатого канала используется алмазный бор. Пломба формируется из костных крошек и фасции и плотно вставляется до полного заполнения полукружного канала и сдавления протока перепончатого лабиринта.
Несмотря на то, что ДППГ является очень частой причиной головокружения, хирургическое лечение этого заболевания применяется нечасто, поскольку большинство случаев успешно лечится маневрами репозиционирования. У пациентов с тяжелым некупируемым ДППГ до назначения хирургического лечения должны быть оценены и исключены другие причины головокружения. В дифференциальной диагностике при рефрактерном позиционном головокружении должно учитываться нарушение венозного оттока из задней черепной ямки, например, при мальформации Киари или при кистах задней черепной ямки.
Эти состояния могут быть выявлены при помощи лучевых методов и интерпретации нистагма. Нистагм, возникающий при нарушении оттока из задней черепной ямки, не соответствует плоскости ни одного полукружного канала, как при ДППГ.
– Также рекомендуем “Хирургическое лечение синдрома расширенного водопровода преддверия”
Оглавление темы “Хирургия головокружения.”:
- История хирургического лечения головокружения
- Необходимое обследование для диагностики болезни Меньера и ее критерии
- Интратимпанальные введения лекарств при болезни Меньера
- Методика операции эндолимфатической декомпрессии при болезни Меньера
- Этапы и техника пересечения вестибулярного нерва при болезни Меньера
- Операция при доброкачественном пароксизмальном позиционном головокружении (ДППГ)
- Хирургическое лечение синдрома расширенного водопровода преддверия
- Операция при перилимфатической фистуле (хирургическое лечение)
- Операция при синдроме дегисценции верхнего полукружного канала (СВПК)
- Операция при синдроме васкулярной компрессии
Источник
История хирургического лечения головокруженияВ этой статье и следующих будет рассмотрено хирургическое лечение расстройств, вовлекающих конечные структуры вестибулярного анализатора в лабиринте. Она начнется с короткого обзора исторического понимания и лечения периферического головокружения, за которым следует обсуждение специфических заболеваний и методик, которые используются для их лечения. Важно отметить, что большинство вестибулярных нарушений лечится медикаментозно. Хирургическое лечение требуется только в редких случаях, при неэффективности консервативной терапии. Первым шагом в ведении случая вестибулярного нарушения, при котором может потребоваться хирургическое вмешательство, является сбор анамнеза и общее обследование, за ним следует интерпретация результатов диагностических исследований для формулировки точного диагноза. Впрочем, только диагноз сам по себе редко служит основанием для решения об оперативном лечении. Влияние симптомов на образ жизни и благополучие пациента имеет огромное значение при выборе лечебных мероприятий и сроков их проведения. С учетом этого, факторы, влияющие на принятие решения о проведении хирургического вмешательства по поводу периферического вестибулярного нарушения, являются более разноплановыми, чем во многих других областях отиатрии. Выявление холестеатомы, например, сразу же определяет показание к ее хирургическому удалению, кроме случаев наличия обстоятельств, препятствующих хирургии. Два пациента могут иметь почти идентичные характеристики головокружения при болезни Меньера и схожие результаты объективного вестибуло-логического обследования, но в одном случае головокружение может оказывать практически незаметное влияние на функции, а во втором стать причиной инвалидизации.
До 1860-х годов головокружение и нарушения равновесия считались исключительно центральными нарушения ми, определяемыми как «перегрузка мозга» или эпилепсия. Уже в 1980-х была выявлена связь между головокружением и движениями глаз; поствращательный нистагм наблюдался у психиатрических пациентов после вращения в камере для их успокоения. Jan. Е. Purkinje предположил, что этот эффект имеет центральное происхождение. В это время область клинической отологии была весьма примитивной. John Harrison Curtis, имевший большую практику среди аристократов в Лондоне (включая самого короля), считал, что глухота вызывается дефицитом серы, которая лечилась смазыванием креозотом наружного слухового прохода. Головокружение часто лечилось пиявками, очищением кишечника и установкой банок. В 1820-х появились первые намеки на то, что в явлении равновесия есть периферический компонент. В 1824 году Pierre Flourens сообщил, что после тампонирования полукружного канала голуби летали по кругу, в плоскости выключенного канала. Предположение о возможности периферических вестибулярных нарушений было высказано Меньером в 1861 году. Prosper Meniere, являясь директором большого учреждения в Париже, занимавшегося проблемами глухонемоты, часто видел пациентов, у которых развивались и потеря слуха и головокружение сразу после травмы уха, что позволило ему заключить, что у обоих симптомов общее происхождение, связанное с внутренним ухом. В качестве подтверждения он представил результаты вскрытия юной девушки, у которой развилась внезапная потеря слуха и головокружение. На вскрытии Меньер обнаружил, что головной мозг не изменен, но внутреннее ухо заполнено кровью. Как это ни парадоксально, вероятнее всего, у пациентки была лейкемия, а не эндолимфатический гидропс. По причине этой находки до XX века считалось, что болезнь Меньера вызвана кровоизлиянием. До 1940 года термин «болезнь Меньера» применялся для обозначения периферических головокружений в общем, особенно сопряженных с потерей слуха. Первое понимание истинной патофизиологии болезни Меньера наступило в 1971 году, когда Knapp выдвинул гипотезу о схожести лабиринтной водянки и глаукомы.
– Также рекомендуем “Необходимое обследование для диагностики болезни Меньера и ее критерии” Оглавление темы “Хирургия головокружения.”:
|
Источник
Дата публикации 30 июля 2019Обновлено 4 октября 2019
Определение болезни. Причины заболевания
Доброкачественное пароксизмальное позиционное головокружение, сокращённо ДППГ — это неврологическое заболевание, которое при определённых положениях головы приводит к коротким эпизодам головокружения[1].
“Разгадка” данной болезни кроется в самом названии:
- доброкачественное — не опасное для жизни;
- пароксизмальное — возникает периодически;
- позиционное — зависит от перемены положения;
- головокружение — основной симптом, с которым люди обращаются к врачу.

ДППГ подвержены как молодые, так и люди старшего поколения. Оно является самой частой причиной вращательного (вестибулярного) головокружения. По данным различных авторов, ДППГ составляет от 17 % до 35 % всех периферических вестибулярных расстройств[3][4][5][6][20][23].
Так как головокружение может возникать при различных заболеваниях, пациенты с симптомами ДППГ обращаются к совершенно разным специалистам. От того, насколько верно мыслит доктор, будет зависеть правильный объём исследований и лечения. Порой случаются курьёзы: пациент с ДППГ в течение полугода лечится от временного нарушения мозгового кровообращения, симптомы которого должны проходить за один день, однако приступы исправно возникают каждый день. Или второй распространённый вариант: человек проходит лечение мистического остеохондроза, но при этом шея абсолютно не болит и никак не даёт о себе знать.
Самая распространённая причина ДППГ — травмы головы. К другим факторам развития болезни относят гиподинамию (малоподвижный образ жизни), алкоголизм, серьёзные операции в области головы, заболевания центральной нервной системы.
В целом причин возникнвоения ДППГ множество. По частоте выделяют следующие:
- неустановленные причины (идиопатическая ДППГ) — 39 %;
- заболевания уха — 29 %;
- травма — 21 %;
- заболевания центральной нервной системы — 11 %;
- недостаточность кровотока в артериях вертебробазилярной системы — 9 %;
- хронический средний отит — 9 %;
- вестибулярный нейронит — 7 %;
- болезнь Меньера (нарушение работы внутреннего уха) — 7 %;
- отосклероз (поражение подвижных слуховых косточек) — 4 %;
- внезапная нейросенсорная тугоухость — 2 %;
- акустическая невринома — 2 %;
- шейное головокружение — 2 %.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы доброкачественного пароксизмального позиционного головокружения
Классический эпизод ДППГ запускается внезапно при изменении положения тела и наклоне головы в сторону поражённого уха. После провоцирующих движений у больного наступает предприступный период, который длится менее пяти секунд. Затем начинается сам приступ — сильное вращательное головокружение. В этот момент пациенту кажется, будто его кидают в сторону поражённого уха. В таком состоянии человек находится от 30 секунд до минуты, после самочувствие нормализуется до следующего провоцирующего движения головой.
Первый приступ вращательного головокружения у многих возникает утром после пробуждения, когда они пытаются встать с кровати и сесть. Это связано с изменением положения головы и её поворотами. Однако если пациент, например, встанет со стула не двигая головой, то приступ не запустится.
У всех ДППГ проявляется по-разному: от минимального движения у некоторых больных может возникнуть чувство тошноты и рвота, при этом у других проявления будут более лёгкими. В обоих случаях нарушение слуха, шум в ушах, головная боль или другие симптомы не наблюдаются. А если больной избегает провоцирующих движений, то симптомы вовсе отсутствуют.
Во время приступов возникают специфические колебательные движения глаз — нистагм. По оценке этих движений определяется сторона поражения внутреннего уха. В период между приступами, когда положение головы зафиксировано, присутствует ощущение мутности и тумана в голове.
Обычно при общении с врачом пациент первым делом говорит о том, что голова кружится постоянно, но при более детальном расспросе выясняется, что есть чёткое деление на два варианта: период активного вращения и период затуманенного состояния без вращения[5][6][9][21][23].
Патогенез доброкачественного пароксизмального позиционного головокружения
Чтобы лучше понять патогенез ДППГ, необходимо понимать особенности строения вестибулярного аппарата.
В норме вестибулярный аппарат состоит из трёх полукругов, которые выставлены в трёх разных плоскостях под прямым углом друг к другу.
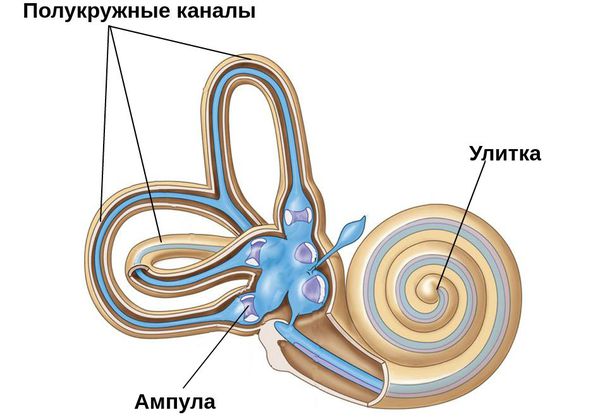
С обеих сторон на конце этих полукругов есть широкая ампула, в которой находится воспринимающий аппарат. Внутри него — жидкость. Каждая ампула на конце имеет субстанцию по типу купулы (желатинообразного вещества), которая покрывает волоски рецепторов. Когда человек поворачивает голову, запускается трёхступенчатая реакция: движение жидкости приводит к движению купулы, а движение купулы — к движению волосиков рецепторов, которые передают в мозг нервный сигнал о повороте головы.
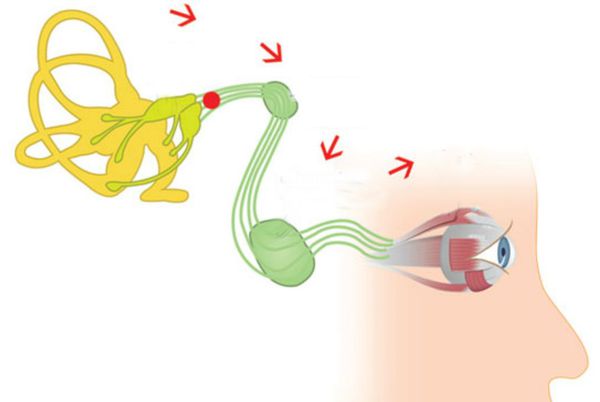
Внутри вестибулярного аппарата находятся дополнительные кристаллы — отолиты. Их частицы — отоконии — являются главными виновниками развития ДППГ. При изменении положения тела и под силой притяжения они тоже начинают двигаться и создают патологические сигналы, раздражая рецепторы. Из-за этого у человека возникает ощущение, как будто движение продолжается, — эпизод острого приступа вращательного головокружения. Это чувство не уходит ровно до тех пор, пока частицы не выпадут в осадок. Для того чтобы они покинули полукружные каналы, необходимы специальные приёмы.
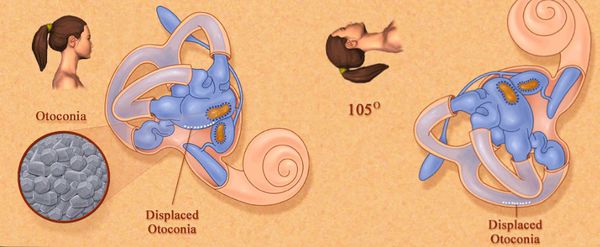
Другим, чуть менее распространённым механизмом возникновения ДППГ является прикрепление отолитов или их частей к купуле полукружного канала. Из-за этого происходит постоянное раздражение рецепторов при изменении положения тела — купулолитиаз.
Почему отоконии покидают отолитовую мембрану и отправляются в свободное плавание? По мнению большинства исследователей, в 50-70 % случаев причину развития такого состояния установить не удаётся[15].
Классификация и стадии развития доброкачественного пароксизмального позиционного головокружения
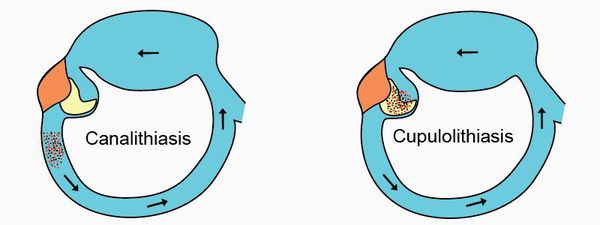
По патофизиологическому механизму ДППГ можно разделить на два типа:
- Каналитиазный — когда отоконии находятся внутри полукружного канала. При перемещении вызывают головокружение.
- Купулолитиазный — когда кристаллы отолитов крепятся на купулы, создавая дополнительное давление на рецепторы. При поворотах вызывают приступ.
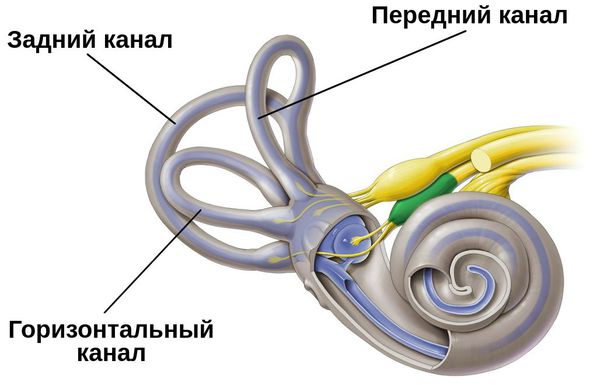
В зависимости от локализации поражения и нахождению отоконий в вестибулярном аппарате различают следующие варианты болезни[17]:
- Каналолитиаз заднего канала — самый частый вариант поражения. В основном затрагивает правую часть лабиринта вестибулярного аппарата. Сопровождается повторными приступами головокружения в течение минуты, которые возникают в лежачем положении или при повороте тела на спине.
- Каналолитиаз горизонтального канала — возникает при попадании отоконий в горизонтальные каналы. Проверяется поворотами головы по типу “барбекю”, то есть по кругу. Возникает при резких поворотах головы или при движении тела из стороны в сторону.
- Купулолитиаз горизонтального полукружного канала — вызван попаданием кристаллов отоконий на купулу канала. Отмечается псевдоспонтанный нистагм, который не связан с изменением положения головы.
- Вероятное ДППГ, спонтанно разрешённое — когда головокружение разрешилось до прихода к врачу, но по рассказу пациента возможно диагностировать ДППГ. Во время диагностики нистагм и позиционное головокружение не возникает.
Редкие варианты ДППГ (их можно спутать с центральным позиционным головокружением):
- Каналолитиаз переднего канала — встречается гораздо реже других вариантов головокружения. Можно диагностировать только после исключения заболеваний центральной нервной системы.
- Купулолитиаз заднего полукружного канала — определяется достаточно редко. Головокружение может возникнуть, когда человек наклоняет голову вперёд, чтобы завязать шнурки или помыть волосы. Сам приступ длится меньше минуты, но если человек не изменил провокационное положение головы, то время приступа увеличивается. Этот же симптом наблюдается и при купулолитиазе горизантального канала.
- Литиаз в нескольких каналах — очень сложный вариант заболевания, затрагивает до 20 % пациентов с ДППГ. Может являться осложнением лечебных манёвров. Иногда требует стационарного лечения.
- Возможное ДППГ — скорее является сопутствующим состоянием. Отмечается тогда, когда другие причины позиционного головокружения были исключены, а описанные приступы не подходят под критерии ДППГ.
От варианта ДППГ зависит способ его лечения.
Осложнения доброкачественного пароксизмального позиционного головокружения
Само по себе ДППГ протекает благоприятно, но если приступ системного головокружения возникает при нахождении человека на большой высоте, глубине или при управлении транспортом, то он может быть опасен. Например, такое головокружение может стать причиной падения и травмы.
Основные осложнения и дискомфортнные ощущения при ДППГ связанны с вестибулярным аппаратом. Часто наблюдаются такие вегетативные нарушения, как потливость и тахикардия. Пациенты испытывают длительную незначительную неустойчивость как после приступа, так и после успешного лечения.
Многоканальное ДППГ является одним из самых тяжёлых осложнений. Оно может развиться после как после травмы головы, так и после приёмов репозиции — удаления отолитов и их частиц из каналов. Кристаллы попадают не только в поражённый канал, но и в соседние. Это приводит к сильному раздражению вестибулярного аппарата.
Не стоит забывать, что ДППГ само по себе является осложнением других заболеваний, чаще всего черепно-мозговой травмы. Оно может маскироваться под клиническими проявлениями других болезней и травм — вестибулярного нейронита, инфаркта или водянки лабиринта. Чтобы отличить ДППГ от этих нарушений необходимо грамотно подойти к диагностике.
Диагностика доброкачественного пароксизмального позиционного головокружения
Диагностика ДППГ — клиническая. Она основывается на жалобах и осмотре пациента.
Классическая диагностическая картина ДППГ:
- Повторные приступы позиционного головокружения, которые возникают в положении лёжа, при повороте головы лёжа на спине или других её движениях.
- Длительность приступа — менее одной минуты.
- Позиционный нистагм появляется не сразу, а через одну или несколько секунд после проб Дикса — Холлпайка или диагностического манёвра Семонта.
- Исключена другая причина данного состояния.
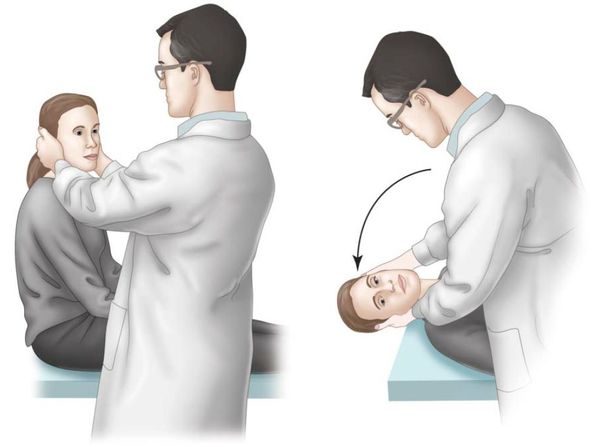
При обследовании пациента с ДППГ ничего примечательного на находят. Даже результаты неврологического и отологического исследования обычно в норме, за исключением пробы Дикса — Холлпайка. При её проведении появляется вращательное головокружение и определённый нистагм. Вне обострения проба будет отрицательной, однако это не исключает наличие ДППГ.
Пробу проводят следующим образом: пациента из сидячего положения переводят в лежачее, при этом голову поворачивают на 45 градусов, после чего ждут 30 секунд и затем присаживают пациента обратно.
Лабораторные тесты при постановке ДППГ не требуются. Они нужны только для того, чтобы исключить сопутствующие состояния, которые могли вызвать головокружение как осложнение.
КТ или МРТ необходимо проводить, если есть признаки центрального поражения, например, ствола головного мозга. Во всех остальных случаях классического проявления ДППГ эти исследования ничего не покажут. Центральное головокружение можно заподозрить при непроходящем головокружении, нистагме и изменении его направления, активной рвоте, не приносящей облегчение, очаговых неврологических симптомах при осмотре и выраженной неустойчивости в положении стоя.
Также не стоит забывать, что при позиционном варианте головокружение не возникает, когда человек встаёт с кресла, не меняя при этом положения головы. Этот вариант больше характерен для ортостатического головокружения.
Лечение доброкачественного пароксизмального позиционного головокружения
Лечение с помощью лекарств
Вестибулярные супресанты обычно не помогают справиться с ДППГ. В некоторых случаях они могут лишь снизить проявления болезни, то есть замаскировать проблему, но не решить её. Иногда вестибулосупресанты могут осложнить состояние и привести к сонливости.
Репозиционное лечение
Добиться успеха в лечении ДППГ помогает такая неинвазивная методика, как вестибулярная реабилитация. Разработано два приёма реабилитации — приём Эпли и Семонта. Оба метода перемещают свободно плавающие частицы в вестибулярном аппарате. Кроме того, недавно было изобретено устройство, которое вращает человека на 360 градусов, что также позволяет репозиционировать (перемещать) частицы из полукружных каналов[4]. К сожалению, все эти способы провоцируют повторное головокружение, которое которое проходит в течение минуты.
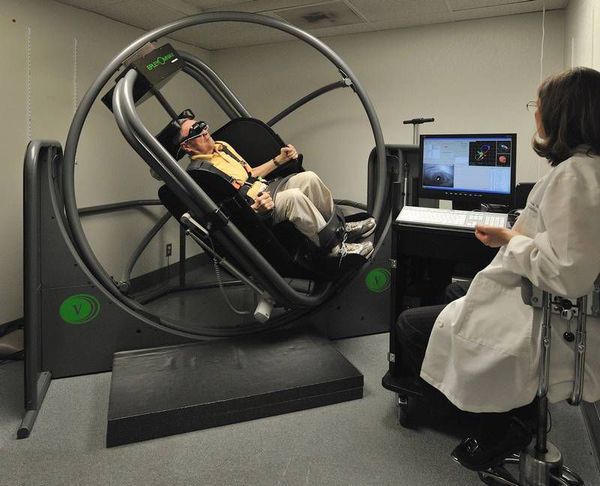
Репозиционирование — это простой метод, призванный вылечить ДППГ за 1-3 сессии[5][6][7][8][9][10]. Эта терапия успешно завершается более чем у 97 % пациентов[2][11].
Процедура проводится следующим образом:
- Пациент садится и поворачивает голову на 45 градусов в сторону поражения. С этим положением головы он ложится на спину.
- Затем пациент запрокидывает голову назад на 15 градусов, но при этом она всё также повернута на 45 градусов. В этом положении пациент находится от 30 до 40 секунд.
- После этого он поворачивает голову в другую сторону, также под углом в 45 градусов и также запрокидывает её на 15 градусов. В таком положении находится в течение 40 секунд.
- Пациент поворачивается, ложится на плечо, его голова повёрнута на 45 градусов вниз. Поражённое ухо оказывается сверху.
- Затем пациент присаживается с отвёрнутой от поражённой стороны головой.
- В финале голова поворачивается в срединное положение.
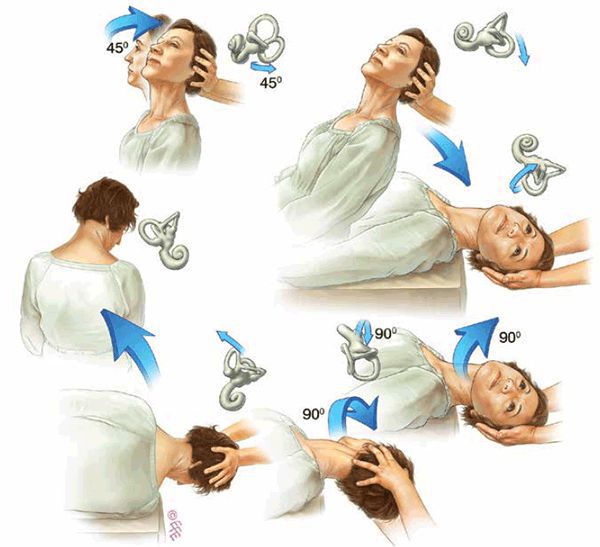
Сразу после процедуры проводится тест Дикса — Холлпайка: если нистагм повторяется, то репозицию проводят повторно.
После репозиционирования пациент не должен лежать на плоской поверхности в течение 24-48 часов: рекомендуется спать с поднятой головой на нескольких подушках. Также необходима неделя покоя: избегать резких движений или гимнастических сальто. Спустя неделю проводится повторный осмотр.
Если головокружение после репозиции ухудшается, то предполагаются следующие состояния:
- затор канала — это происходит, когда отолиты застревают в узкой части канала;
- смещение отолитов в другой полукружный канал, развитие многоканального ДППГ;
- купулолитиаз — когда отолиты застревают в купуле и вызывают парадоксальное головокружение.
Другие осложнения репозиции встречаются реже:
- Неудача после многократного повторения приёмов. С этим сталкивается около 3-5 % пациентов.
- Отсутствие эффекта после первой процедуры. В этом случае рекомендуется повторить репозицию, но часто после неудачной попытки человеку сложно поверить в эффективность этого метода.
- Остаточное позиционное головокружение. Обычно оно указывает на то, что канал очищен не полностью. Поэтому процедуру требуется повторить.
Операция
Хирургическое лечение проводится только в том случае, если репозиционные приёмы не работают. Оно несёт риск возможных осложнений, таких как повреждения лицевого нерва и потерю слуха.
Варианты операций:
- лабиринтэктомия — удаление полуокружных каналов вестибулярного аппарата;
- окклюзия (закупорка) заднего полукружного канала;
- резекция (удаление) вестибулярного нерва;
- селективная нейрэктомия — выборочная денервация (удаление участка нерва) заднего полукружного канала, щадящая другие отделы внутреннего уха.
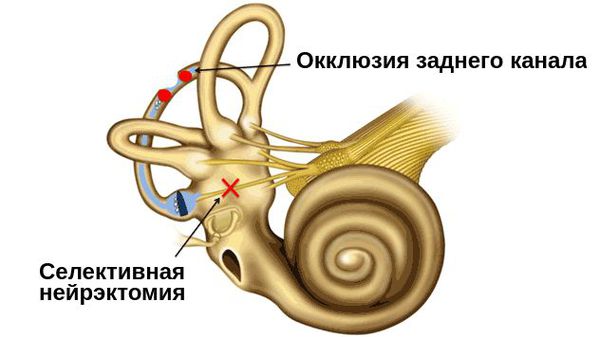
Из всех представленных методов окклюзия заднего полукружного канала является самой благоприятной. Она позволяет сохранить слух без ущерба для всей вестибулярной системы, воздействуя только на поражённый задний или горизонтальный полукружный канал. Другие каналы и структуры вестибулярного аппарата не затрагиваются. Это процедура проще селективной нейрэктомии. По этому поводу проводится исследования: уже есть данные о 95 % успешных случаев.
Прогноз. Профилактика
Прогноз при ДППГ благоприятный. В большинстве случаев с болезнью удаётся справится на амбулаторном этапе. В тяжёлых случаях следует проводить симптоматическое лечение тошноты и рвоты. Длительного лечения могут потребовать сопутствующие состояния или варианты осложнённого течения болезни.
Спонтанные ремиссии наблюдаются в течение шести недель, хотя в некоторых случаях могут длиться дольше. Частота рецидивов составляет 5-15 %.
Существуют приёмы Эпли для самостоятельного лечения. Они повторяют те же движения во время сеанса репозиционирования, только без рук врача. Их следует использовать только во время приступа и только после обучения этим приёмам у доктора. Если приёмы Эпли не оказывают эффекта, то вместо них можно выполнять упражнения Брандта — Дароффа[18].
Есть три основные гипотезы, которые объясняют механизм устранения приступа ДППГ с помощью гимнастики Брандта — Дароффа:
- Движение жидкости внутри канала при повторных движениях приводит к вымыванию и растворению частиц.
- Включается механизм центральной компенсации, то есть торможения из центра, и человек уже не ощущает данные приступы.
- При выполнении упражнений частицы сами уходят в немую зону.
Этапы гимнастики Брандта — Дароффа:
- Пациент принимает исходное положение — садится.
- Поворачивает голову на 45 градусов в сторону здорового внутреннего уха и ложится на бок на сторону поражённого внутреннего уха. Возникает приступ ДППГ. В таком положении нужно находится до тех пор, пока головокружение не пройдёт.
- Пациент возвращается в исходное положение и сидит так около 30 секунд.
- Снова поворачивает голову на 45 градусов, но уже в сторону поражённого внутреннего уха, и повторяет описанный манёвр, только в другую сторону.
- Возвращается в исходное положение.
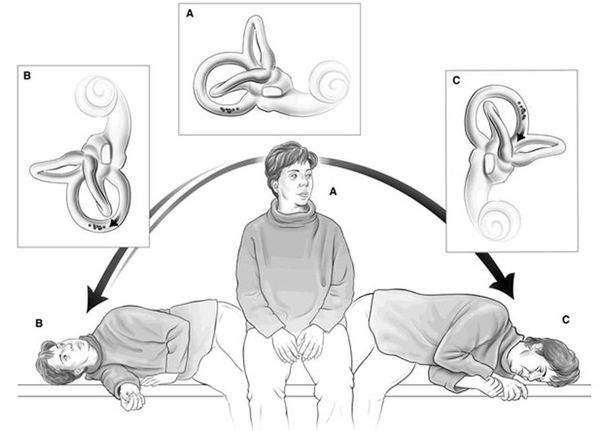
Эти упражнения нужно выполнять три раза в день по пять циклов на каждый подход. Если при укладывании на бок головокружение уже не возникает, следует прекратить выполнение упражнений.
Источник


