Головокружения и опухоли надпочечника

Опухоли надпочечников – доброкачественные или злокачественные очаговые разрастания клеток надпочечников. Могут исходить из коркового или мозгового слоев, иметь разную гистологическую, морфологическую структуру и клинические проявления. Чаще проявляют себя приступообразно в виде адреналовых кризов: дрожание мышц, повышение АД, тахикардия, возбуждение, чувство страха смерти, боли в животе и груди, обильное отделение мочи. В дальнейшем возможно развитие сахарного диабета, нарушений работы почек, нарушение половых функций. Лечение всегда оперативное.
Общие сведения
Опухоли надпочечников – доброкачественные или злокачественные очаговые разрастания клеток надпочечников. Могут исходить из коркового или мозгового слоев, иметь разную гистологическую, морфологическую структуру и клинические проявления. Чаще проявляют себя приступообразно в виде адреналовых кризов: дрожание мышц, повышение АД, тахикардия, возбуждение, чувство страха смерти, боли в животе и груди, обильное отделение мочи. В дальнейшем возможно развитие сахарного диабета, нарушений работы почек, нарушение половых функций. Лечение всегда оперативное.
Опухоли надпочечников
Патанатомия
Надпочечники – сложные по гистологическому строению и гормональной функции эндокринные железы, образуемые двумя различными в морфологическом и эмбриологическом отношении слоями – наружным, корковым и внутренним, мозговым.
Корой надпочечников синтезируются различные стероидные гормоны:
- минералокортикоиды, участвующие в водно-солевом обмене (альдостерон, 18- оксикортикостерон, дезоксикортикостерон);
- глюкокортикоиды, участвующие в белково-углеводном обмене (кортикостерон, кортизол, 11- дегидрокортикостерон, 11- дезоксикортизол);
- андростероиды, обусловливающие развитие вторичных половых признаков по женскому (феминизация) или мужскому (вирилизация) типам (эстрогены, андрогены и прогестерон в небольших количествах).
Внутренним, мозговым слоем надпочечников вырабатываются катехоламины: дофамин, норадреналин и адреналин, служащие нейромедиаторами, передающими нервные импульсы, и влияющие на обменные процессы. При развитии опухолей надпочечников эндокринная патология определяется поражением того или иного слоя желез и особенностями действия избыточно секретируемого гормона.
Классификация
По локализации новообразования надпочечников делятся на две большие группы, принципиально отличающиеся друг от друга: опухоли коры надпочечников и опухоли мозгового вещества надпочечников. Опухоли наружного кортикального слоя надпочечников – альдостерома, кортикостерома, кортикоэстрома, андростерома и смешанные формы – наблюдаются достаточно редко. Из внутреннего мозгового слоя надпочечников исходят опухоли хромаффинной или нервной ткани: феохромоцитома (развивается чаще) и ганглионеврома. Опухоли надпочечников, исходящие из мозгового и коркового слоя, могут быть доброкачественными или злокачественными.
Доброкачественные новообразования надпочечников, как правило, небольших размеров, без выраженных клинических проявлений и являются случайными находками при обследовании. При злокачественных опухолях надпочечников наблюдается быстрое увеличение размеров новообразований и выраженные симптомы интоксикации. Встречаются первичные злокачественные опухоли надпочечников, исходящие из собственных элементов органа, и вторичные, метастазирующие из других локализаций.
Кроме того, первичные опухоли надпочечников могут быть гормонально-неактивными (инциденталомы или «клинически немые» опухоли) или продуцирующими в избытке какой-либо гормон надпочечника, т. е. гормонально-активными.
- Гормонально-неактивные новообразования надпочечников чаще доброкачественны (липома, фиброма, миома), с одинаковой частотой развиваются у женщин и мужчин любых возрастных групп, обычно сопутствуют течению ожирения, гипертензии, сахарного диабета. Реже встречаются злокачественные гормонально-неактивные опухоли надпочечников (меланома, тератома, пирогенный рак).
- Гормонально-активными опухолями коркового слоя надпочечников являются альдостерома, андростерома, кортикоэстрома и кортикостерома; мозгового слоя – феохромоцитома. По патофизиологическому критерию опухоли надпочечников подразделяются на:
- вызывающие нарушения водно-солевого обмена – альдостеромы;
- вызывающие метаболические нарушения – кортикостеромы;
- новообразования, оказывающие маскулинизирующее действие – андростеромы;
- новообразования, оказывающие феминизирующее действие – кортикоэстромы;
- новообразования со смешанной обменно-вирильной симптоматикой – кортикоандростеромы.
Наибольшее клиническое значение имеют гормоносекретирующие опухоли надпочечников.
Симптомы опухолей надпочечников
Опухоли надпочечников, протекающие без явлений гиперальдостеронизма, гиперкортицизма, феминизации или вирилизации, вегетативных кризов развиваются бессимптомно. Как правило, они выявляются случайно при выполнении МРТ, КТ почек или УЗИ брюшной полости и ретроперитонеального пространства, выполняемых по поводу других заболеваний.
Альдостерома
Продуцирующая альдостерон опухоль надпочечников, исходящая из клубочковой зоны коры и вызывающая развитие первичного альдостеронизма (синдрома Конна). Альдостерон осуществляет в организме регуляцию минерально-солевого обмена. Избыток альдостерона вызывает гипертензию, мышечную слабость, алкалоз (ощелачивание крови и тканей) и гипокалиемию. Альдостеромы могут быть одиночными (в 70-90% случаев) и множественными (10-15%), одно- или двусторонними. Злокачественные альдостеромы встречаются у 2-4% пациентов.
Альдостеромы проявляются тремя группами симптомов: сердечно-сосудистыми, почечными и нервно-мышечными. Отмечаются стойкая артериальная гипертензия, не поддающаяся гипотензивной терапии, головные боли, одышка, перебои в сердце, гипертрофия, а затем дистрофия миокарда. Стойкая гипертензия приводит к изменениям глазного дна (от ангиоспазма до ретинопатии, кровоизлияниям, дегенеративным изменениям и отеку диска зрительного нерва).
При резком выбросе альдостерона может развиваться криз, проявляющийся рвотой, сильнейшей головной болью, резкой миопатией, поверхностными дыхательными движениями, нарушением зрения, возможно – развитием вялого паралича или приступа тетании. Осложнениями криза могут служить острая коронарная недостаточность, инсульт. Почечные симптомы альдостеромы развиваются при резко выраженной гипокалиемии: появляются жажда, полиурия, никтурия, щелочная реакция мочи.
Нервно-мышечные проявления альдостеромы: мышечная слабость различной степени выраженности, парестезии и судороги – обусловлены гипокалиемией, развитием внутриклеточного ацидоза и дистрофией мышечной и нервной ткани. Бессимптомное течение альдостеромы встречается у 6-10 % пациентов с данным видом опухолей надпочечников.
Глюкостерома
Глюкостерома, или кортикостерома – продуцирующая глюкокортикоиды опухоль надпочечников, исходящая из пучковой зоны коры и вызывающая развитие синдрома Иценко-Кушинга (ожирения, артериальной гипертензии, раннего полового созревания у детей и раннего угасания половой функции у взрослых). Кортикостеромы могут иметь доброкачественное течение (аденомы) и злокачественное (аденокарциномы, кортикобластомы). Кортикостеромы – самые распространенные опухоли коры надпочечников.
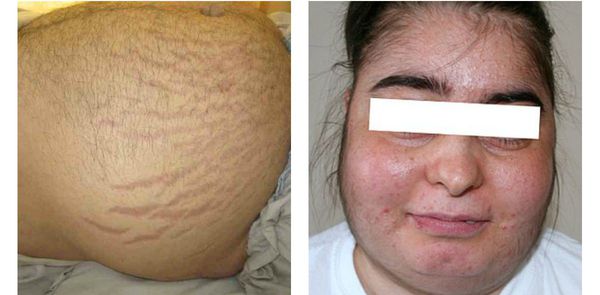
Клиника кортикостеромы соответствует проявлениям гиперкортицизма (синдрома Иценко-Кушинга). Развивается ожирение по кушингоидному типу, гипертензия, головная боль, повышенная мышечная слабость и утомляемость, стероидный диабет, половая дисфункция. На животе, молочных железах, внутренних поверхностях бедер отмечается появление стрий и петехиальных кровоизлияний. У мужчин развиваются признаки феминизации – гинекомастия, гипоплазия яичек, снижение потенции; у женщин, напротив, признаки вирилизации – мужской тип оволосения, понижение тембра голоса, гипертрофия клитора.
Развивающийся остеопороз служит причиной компрессионного перелома тел позвонков. У четверти пациентов с данной опухолью надпочечников выявляется пиелонефрит и мочекаменная болезнь. Нередко отмечается нарушение психических функций: депрессия или возбуждение.
Кортикоэстерома
Продуцирующая эстрогены опухоль надпочечников, исходящая из пучковой и сетчатой зон коры и вызывающая развитие эстроген-генитального синдрома (феминизации и половой слабости у мужчин). Развивается редко, обычно у молодых мужчин, чаще носит злокачественный характер и выраженный экспансивный рост.
Проявления кортикоэстеромы у девочек связаны с ускорением физического и полового развития (увеличением наружных половых органов и молочных желез, оволосением лобка, ускорением роста и преждевременным созреванием скелета, влагалищными кровотечениями), у мальчиков – с задержкой полового развития. У взрослых мужчин развиваются признаки феминизации – двусторонняя гинекомастия, атрофия полового члена и яичек, отсутствие роста волос на лице, высокий тембр голоса, распределение жировых отложений на теле по женскому типу, олигоспермия, снижение или утрата потенции. У пациенток-женщин эта опухоль надпочечников симптоматически никак себя не проявляет и сопровождается только увеличением концентрации в крови эстрогенов. Чисто феминизирующие опухоли надпочечников довольно редки, чаще они носят смешанный характер.
Андростерома
Продуцирующая андрогены опухоль надпочечников, исходящая их сетчатой зоны коры или эктопической надпочечниковой ткани (забрюшинной жировой клетчатки, яичников, широкой связки матки, семенных канатиков и др.) и вызывающая развитие андроген-генитального синдрома (раннего полового созревания у мальчиков, псевдогермафродитизма у девочек, симптомов вирилизации у женщин). В половине случаев андростеромы злокачественны, метастазируют в легкие, печень, забрюшинные лимфоузлы. У женщин развивается в 2 раза чаще, обычно в возрастном диапазоне от 20 до 40 лет. Андростеромы являются редкой патологией и составляют от 1 до 3% всех опухолей.
Андростеромы, характеризующиеся избыточной продукцией андрогенов опухолевыми клетками (тестостерона, андростендиона, дегидроэпиандростерона и др.), вызывают развитие анаболического и вирильного синдрома. При андростероме у детей отмечается ускоренное физическое и половое развитие – быстрый рост и мышечное развитие, огрубение тембра голоса, появление угревой сыпи на туловище и лице. При развитии андростеромы у женщин появляются признаки вирилизации – прекращение менструаций, гирсутизм, снижение тембра голоса, гипотрофия матки и молочных желез, гипертрофия клитора, уменьшение подкожно-жирового слоя, повышение либидо. У мужчин проявления вирилизма выражены меньше, поэтому эти опухоли надпочечников часто являются случайными находками. Возможна секреция андростеромой и глюкокортикоидов, что проявляется клиникой гиперкортицизма.
Феохромоцитома
Продуцирующая катехоламины опухоль надпочечников, исходящая из хромаффинных клеток мозговой ткани надпочечников (в 90%) или нейроэндокринной системы (симпатических сплетений и ганглиев, солнечного сплетения и т. д.) и сопровождающаяся вегетативными кризами. Морфологически чаще феохромоцитома носит доброкачественное течение, ее озлокачествление наблюдается у 10% пациентов, обычно с вненадпочечниковой локализацией опухоли. Феохромоцитома встречается у женщин несколько чаще, преимущественно в возрасте от 30 до 50 лет. 10 % данного вида опухолей надпочечников носят семейный характер.
Развитие феохромоцитомы сопровождается опасными гемодинамическими нарушениями и может протекать в трех формах: пароксизмальной, постоянной и смешанной. Течение наиболее частой пароксизмальной формы (от 35 до 85%) проявляется внезапной, чрезмерно высокой артериальной гипертензией (до 300 и выше мм рт. ст.) с головокружением, головной болью, мраморностью или бледностью кожных покровов, сердцебиением, потливостью, загрудинными болями, рвотой, дрожью, чувством паники, полиурией, подъемом температуры тела. Приступ пароксизма провоцируется физическим напряжением, пальпацией опухоли, обильной едой, алкоголем, мочеиспусканием, стрессовыми ситуациями (травмами, операцией, родами и др.).
Пароксизмальный криз может длиться до нескольких часов, повторяемость кризов – от 1 в течение нескольких месяцев до нескольких в день. Криз прекращается быстро и внезапно, артериальное давление приходит к исходной величине, бледность сменяется покраснением кожных покровов, наблюдаются обильное потоотделение и секреция слюны. При постоянной форме феохромоцитомы отмечается стойко повышенное артериальное давление. При смешанной форме данной опухоли надпочечников феохромоцитомные кризы развиваются на фоне постоянной артериальной гипертензии.
Осложнения
Среди осложнений доброкачественных опухолей надпочечников встречается их малигнизация. Злокачественные опухоли надпочечников метастазируют в легкие, печень, кости. При тяжелом течении феохромоцитомный криз осложняется катехоламиновым шоком – неуправляемой гемодинамикой, беспорядочной сменой высоких и низких показателей АД, не поддающихся консервативной терапии. Катехоламиновый шок развивается в 10% случаев, чаще у пациентов детского возраста.
Диагностика
Современная эндокринология располагает такими методами диагностики, которые не только позволяют диагностировать опухоли надпочечника, но и устанавливать их вид и локализацию. Функциональная активность опухолей надпочечников определяется по содержанию в суточной моче альдостерона, свободного кортизола, катехоламинов, гомованилиновой и ванилилминдальной кислоты.
При подозрении на феохромоцитому и кризовых подъемах АД мочу и кровь на катехоламины забирают сразу после приступа или во время него. Специальные пробы при опухолях надпочечников предусматривают забор крови на гормоны до и после приема лекарств (проба с каптоприлом и др.) или измерение АД до и после приема препаратов (пробы с клонидином, тирамином и тропафеном).
Гормональную активность опухоли надпочечников можно оценить, используя селективную надпочечниковую флебографию – рентгенконтрастную катетеризацию надпочечниковых вен с последующим забором крови и определением в ней уровня гормонов. Исследование противопоказано при феохромоцитоме, т. к. может спровоцировать развитие криза. Размеры и локализацию опухоли надпочечников, наличие отдаленных метастазов оценивают по результатам УЗИ надпочечников, КТ или МРТ. Эти диагностические методы позволяют выявить опухоли- инциденталомы диаметром от 0,5 до 6 см.

КТ ОБП/ЗП. Аденомы обоих надпочечников.
Лечение опухолей надпочечников
Гормонально-активные опухоли надпочечников, а также новобразования диаметром более 3 см, не проявляющие функциональной активности, и опухоли с признаками малигнизации лечатся хирургически. В остальных случаях возможен динамический контроль за развитием опухоли надпочечника. Операции по поводу опухолей надпочечников проводятся из открытого или лапароскопического доступа. Удалению подлежит весь пораженный надпочечник (адреналэктомия – удаление надпочечника), а при злокачественной опухоли – надпочечник вместе с близрасположенными лимфоузлами.
Наибольшую сложность представляют операции при феохромоцитоме из-за большой вероятности развития тяжелых нарушений гемодинамики. В этих случаях уделяется большое внимание предоперационной подготовке пациента и выбору анестезиологического пособия, направленных на купирование феохромоцитомных кризов. При феохромоцитомах применяется также лечение с помощью внутривенного введения радиоактивного изотопа, вызывающего уменьшение в размерах опухоли надпочечника и имеющихся метастазов.
Лечение некоторых видов опухолей надпочечников хорошо поддается химиотерапии (митотаном). Купирование феохромоцитомного криза проводится внутривенной инфузией фентоламина, нитроглицерина, натрия нитропруссида. При невозможности купирования криза и развитии катехоламинового шока показана экстренная операция по жизненным показаниям. После оперативного удаления опухоли вместе с надпочечником врач-эндокринолог назначает постоянную заместительную терапию гомонами надпочечников.
Прогноз
Своевременное удаление доброкачественных опухолей надпочечников сопровождается благоприятным для жизни прогнозом. Однако после удаления андростеромы у пациентов нередко отмечается низкорослость. У половины пациентов, перенесших операцию по поводу феохромоцитомы, сохраняются умеренная тахикардия, гипертензия (постоянная или транзиторная), поддающиеся лекарственной коррекции. При удалении альдостеромы артериальное давление приходит в норму у 70% пациентов, в 30% случаев сохраняется умеренная гипертония, хорошо откликающаяся на гипотензивную терапию.
После удаления доброкачественной кортикостеромы регресс симптоматики отмечается уже через 1,5-2 мес.: изменяется внешность пациента, приходят в норму АД и обменные процессы, бледнеют стрии, нормализуется половая функция, исчезают проявления стероидного сахарного диабета, снижается масса тела, уменьшается и исчезает гирсутизм. Злокачественные опухоли надпочечников и их метастазирование прогностически крайне неблагоприятны.
Профилактика
Поскольку причины развития опухолей надпочечников до конца не установлены, профилактика сводится к предупреждению рецидивов удаленных опухолей и возможных осложнений. После адреналэктомии необходимы контрольные обследования пациентов эндокринологом 1 раз в 6 мес. с последующей коррекцией терапии в зависимости от самочувствия и результатов исследований.
Пациентам после адреналэктомии по поводу опухолей надпочечников противопоказаны физические и психические нагрузки, употребление снотворных средств и алкоголя.
Источник
Дата публикации 28 января 2019Обновлено 18 июля 2019
Определение болезни. Причины заболевания
Опухоль надпочечников — это патологический рост ткани надпочечников (коркового или мозгового слоя), в составе которой возникли изменившиеся клетки, ставшие атипичными в плане дифференцировки, характера роста и продукции гормонов.[1]
Распространенность патологии различна, т. к. зависит от вида опухоли. Адренокортикальный рак встречается в 1-2 случаях на один миллион человек. Достоверной статистической информации по распространённости доброкачественных опухолей в настоящее время нет.
Заболеванию подвержены все возрастно-половые группы населения, но пик заболеваемости приходится на 30-40 лет. Имеются лишь небольшие различия в частоте встречаемости андростером: у женщин они возникают в 2-3 раза чаще.
Этиология опухолевого роста изучена не до конца, поэтому единого мнения о причинах его возникновения нет. Однако выделяют несколько теорий возникновения и развития опухоли:
- Физико-химическая теория — воздействие физических факторов (рентгеновского и гамма-излучения) или химических канцерогенов, которые окружают нас повсюду, а также образуются в организме. Эти факторы приводят к активации участков ДНК (протоонкогенов), ответственных за регуляцию процессов деления, роста, дифференцировки и гибели клеток.
- Вирусно-генетическая теория — встраивание вирусов в гены нормальных клеток, которые и превращают их в атипичные. После этих процессов вирусы не участвуют в онкогенезе.
- Теория дисгормонального канцерогенеза — решающую роль играют нарушения гормональной регуляции и равновесия.
- Дизонтогенетическая теория — атипичные клетки появляются в процессе эмбрионального развития (по различным причинам), т. е. опухоль возникает при превращении эмбриональных клеток в раковые.
- Теория четырёхстадийного канцерогенеза — объединяет все вышеперечисленные теории, предполагая, что каждый из указанных факторов может являться причиной образования опухоли.[2]
Зная причину появления опухолевых клеток в конкретном случае, можно определиться с тактикой лечения и основами профилактики заболевания.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы опухоли надпочечника
Доброкачественные новообразования зачастую клинически не вызывают никакой симптоматики, так как они не продуцируют гормонов и имеют малый размер.
Злокачественные опухоли проявляются симптоматикой, характерной для злокачественной опухоли любой другой локализации:
- кахексия (истощение);
- интоксикация (суставные боли, утомляемость, слабость, потеря аппетита);
- системная воспалительная реакция (лихорадка, лейкоцитоз, одышка, тахикардия);
- анемия;
- припухлость;
- боль и симптомы метастазирования (на поздних стадиях).[3]
Наибольший интерес представляют гормонально-активные опухоли, так как в клиническом течении, диагностике и тактике лечения они значительно отличаются от злокачественных опухолей, которые в любом случае подлежат хирургическому лечению.
Альдостерома — опухоль, развивающаяся в клубочковом слое коры надпочечников. Её причиной является повышение гормона альдостерона.
В клиническом течении данной опухоли можно выделить три основных синдрома:
- сердечно-сосудистый — связан с задержкой натрия в организме, что вызывает повышение тонуса сосудов и задержку воды в организме, проявляется повышением давления, головными болями, снижением зрения и гипертрофией миокарда;
- нервно-мышечный — связан с задержкой натрия и избыточным выведением калия из организма, проявляется снижением мышечной силы, вплоть до судорог;
- почечный — обусловлен снижением калия, проявляется повышением уровня калия в моче, частым мочеиспусканием, жаждой.
Кортикостерома — новообразование, возникающее в мозговом слое надпочечников. При её развитии в крови повышается концентрация стероидных гормонов.
Один из главных признаков человека с такой опухолью — ожирение по центральному типу, округление лица и багровые полосы на животе.

Также заболевание проявляется:
- повышением давления;
- головными болями;
- нарушением толерантности к глюкозе (стероидный диабет);
- гинекомастией и атрофией яичек у мужчин;
- появлением избыточного волосяного покрова (часто в периоральной зоне) и нарушением менструального цикла у женщин.
У всех пациентов с кортикостеромой может возникнуть остеопороз.
Андростерома — новообразование надпочечников, которое сопровождается увеличением количества мужского полового гормона андрогена.
При возникновении опухоли в раннем возрасте у мальчиков происходит раннее формирование вторичных половых признаков, увеличение полового члена, мускулатуры, огрубение голоса, но при этом наблюдается атрофия яичек.
Девочки развиваются по мужскому типу: гипертрофия клитора, гирсутизм (избыточный волосяной покров кожи), повышенная мышечная масса.
Независимо от пола возникает угревая сыпь.
При возникновении опухоли у взрослых женщин симптоматика сходна с вышеописанным проявлением заболевания у девочек, а у взрослых мужчин симптомы могут быть неявно выражены.
Феохромоцитома — опухоль, развивающаяся из клеток центральной части надпочечников, которая продуцирует гормоны, приводящие к повышению давления в крови. Она проявляется:
- чрезмерным повышением АД (250-300 мм рт.ст.);
- головными болями;
- потоотделением;
- сердцебиением;
- болью за грудиной;
- одышкой;
- тошнотой и рвотой;
- бледностью кожных покровов.
Часто АД нормализуется довольно резко и сопровождается обильным мочеиспусканием.
Инциденталома — гормонально-неактивная опухоль, как правило, небольших размеров. Клинически не проявляется и является случайной находкой при проведении визуализирующих методов исследования по причинам, несвязанным с поражением надпочечников.[4]
Патогенез опухоли надпочечника
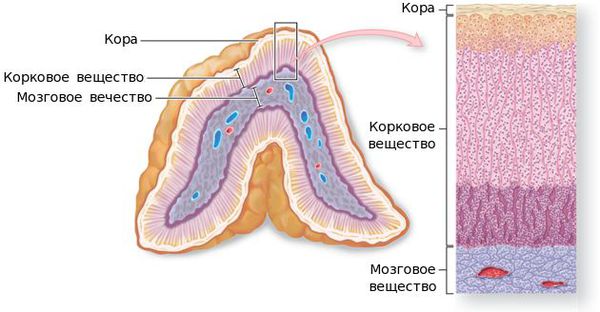
Патогенез заболевания довольно сложен. Он зависит от многих причин: морфологической структуры, темпа роста, гистологического строения, и других факторов. Но вне зависимости от природы этиологического фактора в ткани надпочечников появляется атипичная клетка. Она может образоваться там в процессе эмбрионального развития либо трансформироваться из нормальной в опухолевую под воздействием онкогенов (вирусов, радиоактивного излучения, химических канцерогенов и других), тем самым нарушая процессы деления, дифференцировки и роста клетки. Эта атипичная клетка начинает делиться и не подвергается аппоптозу — запрограммированной гибели клеток. Со временем количество атипичных клеток становится настолько большим, что возникает симптоматика того или иного вида опухоли.
При гормонально-активной опухоли происходит гиперпродукция того или иного гормона и, как следствие, увеличивается эффект от воздействия этих гормонов. Такое влияние гормонов на организм вызывает соответствующую клиническую симптоматику. В случае, если опухоль не продуцирует никакого гормона, то патогенез будет связан с избыточным ростом ткани и сдавлением соседних структур надпочечника или других органов.[5]
Понимать патогенез опухолей очень важно, так как зная его можно проводить патогенетическую терапию, которая не так эффективна, как этиологическая, но, в свою очередь, лучше симптоматической и является в настоящее время единственным оптимальным методом консервативного лечения.
Классификация и стадии развития опухоли надпочечника
По локализации новообразования надпочечников делятся на:
- Опухоли мозгового слоя:
- феохромоцитома (избыточная продукция адреналина и норадреналина);
- ганглионеврома.
- Опухоли коркового слоя:
- альдостерома;
- кортикостерома;
- кортикоэстрома;
- адростерома;
- смешаная форма.
- Опухоли из стромы органов (липомы, фибромы и другие).[6]
Опухоли коры надпочечников встречаются достаточно редко по отношению к опухолям мозгового слоя.
Новообразования надпочечников делятся на:
- доброкачественные — как правило, малы в размере, клинических проявлений не имеют и могут быть просто случайно найдены при каких-либо исследованиях;
- злокачественные — интенсивно увеличиваются в размерах, вызывают сильную интоксикацию продуктами гибели или жизнедеятельности клеток.
Также можно разделить опухоли на:
- первичные (из ткани надпочечника);
- метастатические (занесены из опухоли другой локализации).
Первичные опухоли делятся на гормонально-неактивные (инциденталомы) и гормонально-активные, т. е. те, которые производят какой-либо гормон. Инциденталомы чаще доброкачественны (липома, фиброма, миома) и одинаково встречаются в любых возрастно-половых группах. Довольно редко они могут быть злокачественными (меланома, тератома, пирогенный рак).
Не стоит забывать и о том, что гормонально-активные опухоли также могут быть злокачественными. Например, феохромоцитома в 10% носит злокачественный характер, андростерома — в половине случаев, альдостерома — до 5% случаев.[7]
Осложнения опухоли надпочечника
Самыми грозными осложнениями доброкачественных гормон-неактивных опухолей является их трансформация в злокачественные. Зачастую это происходит при достаточно позднем обращении и запоздалой диагностике.
В случае поздней диагностики злокачественных опухолей могут возникнуть метастазы, которые усложняют процесс лечения, так как обнаружить все метастазы довольно сложно, а удалить ещё сложнее. Самые частые органы-мишени, куда происходит метастазирование злокачественного новообразования надпочечника — это лёгкие, печень и кости.
Феохромоцитома может осложниться нарушением мозгового кровообращения (инсультом), сердечного кровообращения (инфарктом), аритмией и острой почечной недостаточностью. Поэтому не стоит забывать, что длительное и частое повышение артериального давления влечёт за собой ремоделирование (перестройку) сердца и возникновение кардиологической патологии (например, сердечной недостаточности).
Самым грозным осложнением является катехоламиновый криз, который проявляется внезапным подъёмом артериального давления до 300 мм рт.ст. продолжительностью до 30 минут, головокружением, тремором, потливостью и внезапно оканчивается, после чего происходит обильное мочеиспускание. Его могут вызвать механические факторы (даже пальпация врача при исследовании), стресс, и другие. Купируется криз в/в введением альфа-адреноблокаторов (фентоламина) или нитратами.
гипергликемическая кома. Также из-за постоянного повышения сахара у больных происходят изменения в сосудах и чувствительных нервных волокнах.
Постоянное воздействие повышенного количества гормонов на клетки приводит к их необратимым изменениям.[7][8][9]
Диагностика опухоли надпочечника
В настоящее время существует множество методов диагностики заболеваний надпочечников, благодаря которым можно определить наличие опухоли. В этом нам помогают магнитно-резонансная и компьютерная томография, ультразвуковое исследование и радионуклеидная сцинтиграфия.[9] Такие визуализирующие методы позволяют понять, где расположена опухоль, определить её размеры и отношение к другим органам. Также МРТ, КТ и УЗИ являются основополагающими методами для определения хирургической тактики лечения, так как врач ещё до начала операции с их помощью уточняется объём вмешательства, операбельность, возможные осложнения и подобирается необходимое оборудование.
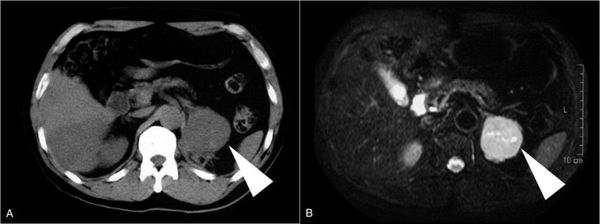
Также очень важна лабораторная диагностика, при которой определяют содержание альдостерона (норма -100 пмоль/л у мужчин и женщин) и половых гормонов.
При феохромоцитоме определяют содержание продуктов обмена катехоламинов:
- ванилилминдальная кислота (свыше 10 мг);
- метанефрин (180 мкг);
- норметанефрин (140 мкг);
- гомованиловая кислота (более 15 мг).
Существует множество иных способов диагностики опухоли, таких как катетеризация вен надпочечников, определение уровня гормонов в крови, оттекающей от надпочечника и другие. Но они являются более сложными методами обследования, которые необходимо проводить по строгим показаниям в сложных клинических ситуациях.[10]
К сожалению, несмотря на большое многообразие способов инструментальных и лабораторных методов диагностики, всё же опухоли надпочечника остаются случайной находкой в ходе обследования. Поэтому первостепенную роль в диагностике играют такие рутинные методы, как исследование общего анализа и биохимии крови, общего анализа мочи, а также физикальное обследование. Это связано с тем, что все они позволяют врачу заподозрить какую-либо патологию, а все вышеописанные методы подтверждают наличие заболевания.
Лечение опухоли надпочечника
Подход к лечению опухоли надпочечников является комплексным:
- оперативный метод обеспечивает локальный доступ и макроскопическое удаление определяемых элементов, находящихся в поле зрения хирурга;
- лучевая и химиотерапия на микроскопическом уровне воздействуют на весь организм и все клетки в целом.
Это позволяет влиять на все звенья патогенеза заболевания.
Стоит отметить, что лучевая и химиотерапия имеют много осложнений, так как действуют не только на опухолевые, но и на здоровые клетки. Однако существует такой современный метод, как адъювантная химиотеапия, которая накапливает химиопрепарат именно в зоне патологического разрастания ткани.
Медикаментозную терапию проводят тогда, когда есть противопоказания к операции. Также этот метод лечения применяется в качестве временной предоперационной терапии для коррекции нарушений гемодинамики и электролитного дисбаланса.
Радикальным является только хирургическое лечение. Оно имеет меньшее число осложнений по сравнению с таргетной и лучевой терапией.
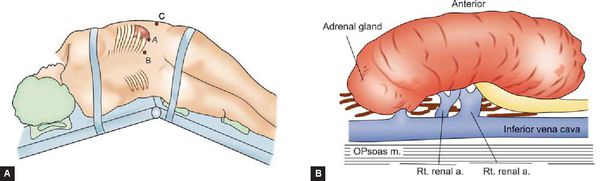
Оперативное лечение при доброкачественных опухолях выполняется в объёме адреналэктомии (удаления надпочечника).[12] При злокачественных опухолях производят адреналэктомию и удаление местных лимфоузлов.
Перед операцией возможно проведение химиотерапии для уменьшения количества атипичных клеток, а значит и размера опухоли.
После удаления новообразования пациент находится под наблюдением у онколога и врача-эндокринолога, так как возможно ему потребуется заместительная терапия. В случае, если удалены оба надпочечника, то заместительная терапия назначается в 100% случаев.
Восстановление пациента после удаления надпочечника по поводу доброкачественных операций происходит в течение 1-2 месяцев. При удалении обоих надпочечников реабилитация длится немного дольше и сопровождается пожизненной заместительной гормонотерапией.
Сроки восстановления после удаления злокачественной опухоли зависят от размеров опухоли, поражения соседних органов, наличия метастазов и сопровождается послеоперационной лучевой и химиотерапией на протяжении не более двух лет.
Отдельные сложности имеются в оперативном лечении феохромоцитомы: манипуляции с надпочечником могут вызвать криз и нарушение гемодинамики во время операции, поэтому такие пациентам проводится тщательная предоперационная подготовка и мониторинг гемодинамики во время операции. В случае возникновения криза его купируют назначением фентоламина и нитратов.[13]
Все обозначенные главные принципы и аспекты лечения опухоли надпочечников не являются универсальными, так как каждый отдельный вид опухоли лечится по своим точным стандартам и клиническим рекомендациям, принятыми ведущими врачами-исследователями и Научно Исследовательскими Институтами. Поэтому следует понимать, что при появлении каких-либо жалоб важно обратиться за медицинской помощью к специалисту, а не заниматься самолечением.
Прогноз. Профилактика
Прогноз при опухолевых поражениях надпочечников зависит от вида опухоли, её стадии и гистологического строения. Он может быть как благоприятным, так и неблагоприятным.
Так, при феохромоцитоме прогноз благоприятный, в 10-15% случаев сохраняется по?
