Головокружение от громкой музыки
Головокружение и мигрень — частные неврологические симптомы у больных различного возраста. В некоторых случаях они отмечаются одновременно, что свидетельствует об их связи друг с другом. Выявлением симптомов вестибулярной мигрени занимается врач-невролог. Обследование включает неврологическое исследование, а также лабораторные и инструментальные методы. Терапия основывается на применении лекарственных средств и нефармакологических подходов.
Общая информация
Вестибулярная мигрень, или мигрень-ассоциированное головокружение — состояние, характеризующееся одновременным возникновением двух указанных симптомов. Частота его встречаемости по некоторым данным достигает 1-4%. Чаще всего отмечает у женщин. Частота встречаемости вестибулярной мигрени у детей неизвестна.
При выставлении диагноза «вестибулярная мигрень» важно отличать симптомы от головокружений, связанных с сопутствующими заболеваниями: болезнь Меньера, доброкачественное пароксизмальное позиционное головокружение и пр. Также, следует помнить о том, что вестибулярные нарушения могут возникать на фоне усталости, недостаточного питания и др.
Возникновение болезни
Патология имеет генетическую природу, которая реализуется под воздействием неблагоприятных факторов окружающей среды. В развитии вестибулярной мигрени выделяют три основных механизма:
- Нарушение тонуса артерий, кровоснабжающих головной мозг.
- Появление патологической нервной пульсации в стволе головного мозга.
- Чрезмерное возбуждение нейронов в ядрах тройничного нерва.
При развитии мигренозного приступа, вестибулярные нарушения рассматриваются в качестве ауры. Ее возникновение связано с подавлением очагов нервного возбуждения в различных отделах ЦНС и нарушении баланса между нейромедиаторами.
Триггерные факторы:
- хронический стресс или тяжелое острое эмоциональное потрясение,
- длительная бессонница, а также нарушенный режим сна-бодрствования,
- яркий искусственный свет, длительный громкий шум,
- гормональные изменения в организме на фоне физиологических процессов (менструация, подростковый период) или заболеваний (патология щитовидной железы и пр.),
- употребление большого количества кофеина или спиртных напитков.
Указанные факторы способствуют возникновению в структурах головного мозга очагов чрезмерного возбуждения. Они приводят к нарушению проведения нервных импульсов и обуславливают дисбаланс в нейромедиаторах.
Клинические проявления
Основные симптомы приступа вестибулярной мигрени — головокружение различной интенсивности и общая слабость. Помимо этого, пациенты отмечают и другие клинические проявления:
- болевые ощущения в области шеи и затылка, которые усиливаются при повороте головы,
- тиннитус, характеризующийся звоном в ушах,
- появление чувства сдавления головы и заложенность в ушах,
- частичное или полное нарушение зрения (возможно появление мигающих огней, выпадение отдельных полей зрения, двоение в глазах и др.).
Выраженность клинических симптомов различна — от слабо выраженных до тяжелых. Следует отметить, что существует вестибулярная мигрень без головной боли. В этом случае, характерный мигренозный болевой синдром отсутствует. Пациент жалуется на диффузную боль.
Симптоматика приступов от раза к разу отличается. Продолжительность — от нескольких секунд до нескольких дней. Как правило, приступ вестибулярной мигрени полностью проходит в течение часа. Если провести осмотр больного вне головокружения, то неврологические расстройства выявить сложно.
Диагностические мероприятия
Для выявления болезни используют диагностические критерии вестибулярной мигрени. Выделяют три основных признака, которые должны быть выявлены у больного:
- в анамнезе от 5 и более приступов, каждый из которых продолжался от 5 минут до 72 часов,
- отсутствие патологий, которые также могут приводить к развитию головокружений,
- присутствие в половине случаев приступов заболевания минимум 1 из следующих симптомов: зрительные нарушения, фото- или фонофобия или мигренозная головная боль.
Говоря о вестибулярных симптомах, специалисты отмечают, что к ним относят не только системные головокружения, но также любые ощущения пациента о движении собственного тела или окружающих предметов. Также, подобные нарушения могут возникать спонтанно или на фоне движений головой и других движений телом.
Дифференциальную диагностику проводят с патологией, сопровождающейся схожими клиническими проявлениями — головокружениями, тошнотой и рвотой. Необходимо исключить злокачественные опухоли головного мозга, абсцессы и его отек. Для этого проводится компьютерная или магнитно-резонансная томография. Очаги патологических изменений легко выявляются при данных методах визуализации. Также, необходим дифференциальный диагноз с височным артериитом, характеризующимся односторонней головной болью. При обследовании пациента выявляется уплотнение и усиленная пульсация одноименной артерии.
Подходы к терапии
В основе терапии лежит использование лекарственных средств и немедикаментозных методов. Лечение проводится в 3 этапа:
- Устранение факторов развития мигренозного приступа.
- Купирование болевого синдрома и других клинических проявлений.
- Профилактика обострений.
Среди медикаментов используют препараты следующих фармакологических групп:
- Нестероидные противовоспалительные средства (Кеторол, Нимесулид) и Аспирин при слабо выраженном болевом синдроме. Препараты снимают чувство боли и возвращают прежний уровень качества жизни. При наличии гастрита или язвенных дефектов органов ЖКТ от данных медикаментов следует отказаться.
- Сосудосуживающие средства, действующие на рецепторы к серотонину. Последние находятся на артериях в головном мозге. При их активации происходит сужение сосудов и болевой приступ проходит.
- Лечение вестибулярной мигрени Топамаксом и другими триптанами — «золотой стандарт» терапии мигренозных расстройств. Препарат эффективно устраняет болевые ощущения, судорожный синдром и общее нервное перенапряжение.
- Трициклические антидепрессанты (Амитриптилин) и селективные блокаторы обратного захвата серотонина (Флуоксетин) позволяют уменьшить хроническую боль и предупредить развитие депрессии.
- Пропранолол и другие бета-адреноблокаторы нормализуют тонус сосудов и работу сердечно-сосудистой системы, что позволяет предупредить рецидивы мигренозных приступов.
- Антиконвульсанты на основе вальпроевой кислоты снижают риск обострения заболевания и активно используются в процессе лечения.
Назначать лекарственные средства должен только лечащий врач. Специалист обследует пациента и выявляет имеющиеся у него показания и противопоказания, влияющие на терапию.
Статья по теме: Таблетки от мигрени
Немедикаментозные подходы
С мигренозным приступом можно справиться и без лекарственных средств. Подобная терапия допустима в тех случаях, когда боль и головокружения выражены слабо. Она состоит из следующих мер:
- Исключить любые раздражающие воздействия извне — выключить свет и любые источники громкого звука.
- Открыть окно и проветрить помещение. Свежий воздух с нормальным содержанием кислорода позволяет нормализовать сосудистый тонус.
- Провести точечный массаж области лба и висков, а также области шеи.
- Наложить холодный компресс на лоб.
- Принять теплую ванну.
Для устранения мигренозных приступов используется физиолечение. Данные методы имеют небольшой спектр противопоказаний и могут применяться у пациентов в отсутствии острых заболеваний. Высокой эффективностью обладает лекарственный электрофорез – воздействие слабого электромагнитного поля, улучшающего работу гуморальных и нервно-рефлекторных механизмов регуляции. Одновременное применение лекарственных средств позволяет облегчить их проникновение в организм и повышает эффективность.
Положительный эффект наблюдается при прохождении курса ультрафиолетового облучения, повышающего микроциркуляцию. Назначение дарсонвализации улучшает обмен веществ в организме и нормализует сосудистый тонус. Эти методы показаны больным с астеновегетативным синдромом, которые постоянно испытывают слабость, отмечают низкую работоспособность и бессонницу.
Дополнительно могут использоваться хвойные и радоновые ванны, циркулярный душ, а также магнито- и лазеротерапии.
Рацион питания
Следование диете — важная часть терапии вестибулярной мигрени. В некоторых продуктах содержатся вещества, способные спровоцировать развитие приступа с головокружениями. К ним относят: тирамин, нитраты и гистамин. Специалисты отмечают их следующие отрицательные свойства:
- Тирамин относится к биогенным аминам и негативно влияет на нервную систему. Кроме того, на фоне его приема в пищу отмечается рост артериального давления. Тирамин образуется в продуктах при их длительном хранении и температурной обработке.
- Гистамин — биологически активное вещество, вырабатывающееся в организме человека и приводящее к аллергическим реакциям. Оно в большом количестве содержится в сыре, колбасе, рыбных консервах и ряде других полуфабрикатов. Поступая в организм, гистамин приводит к расширению капилляров и спазму гладких мышц. Это обуславливает нарушение тонуса артерий в головном мозге и начало мигренозного приступа.
Помимо указанных веществ, негативным действием обладают нитраты, амины, глутамат натрия и большое количество соли. Диетическое питание при вестибулярной мигрени основывается на исключении вредных продуктов, которые могут стать причиной обострения. В течение дня рекомендуется 4-5 приемов пищи небольшими порциями. Голод недопустим, так как он приводит к стрессу и косвенно влияет на состояние сердечно-сосудистой системы.
В рационе должны присутствовать следующие продукты:
- приготовленные на пару нежирные сорта мяса (курица, кролик) и рыбы, а также яйца (хранить белковые продукты долгое время не следует, так как они накапливают тирамин),
- растительное масло, например, оливковое или кунжутное, богато ненасыщенными жирными кислотами, улучшающими состояние обмена веществ и нервной ткани,
- кисломолочные продукты — кефир, ряженка и др.,
- продукты, богатые магнием: морская капуста, тыква и петрушка (магний нормализует сосудистый тонус и препятствует развитию мигренозного приступа),
- овощи в любом виде (положительный эффект наблюдается при употреблении бобовых, помидоров, моркови, лука, свеклы, кабачков),
- продукты с витамином B2 (рибофлавин защищает нервные клетки от повреждений, он содержится в брокколи, а также красных сортах мяса),
- фрукты и свежевыжатые соки: следует есть яблоки, груши и вишню, предпочтение отдается фруктам, которые свойственны для региона и сезона.
Необходимо помнить, что диета — не полноценный метод лечения. Она носит вспомогательный характер и должна использоваться одновременно с медикаментозной терапией. Ни в коем случае не стоит пользоваться народной медициной. Ее методы не имеют доказанной эффективности и безопасности, особенно при возникновении патологии в детском возрасте.
Профилактика болезни
Профилактические мероприятия по предупреждению мигренозных приступов основываются на использовании лекарственных средств. Наиболее часто назначают Топирамат, медикаменты из группы вальпроатов и бета-адреноблокаторов. Длительность поддерживающей терапии зависит от течения заболевания. Специалисты считают, что лекарственные препараты необходимо применять на протяжении 1 года после последнего приступа мигрени. В этом случае возможна стойкая ремиссия с низким риском повторных обострений.
Помимо приема лекарств, больной должен соблюдать ряд рекомендаций:
- Нормализовать режим сна и бодрствования. Рекомендуется производить отход ко сну и подъем в одно и то же время.
- Изменить рацион питания, исключив вредные продукта и блюда. В пище должны присутствовать продукты из списка, приведенного выше.
- Уменьшить или полностью исключить стрессовые ситуации на работе и в личной жизни. Для этого можно ходить на индивидуальную или групповую психотерапию.
- Отказаться от вредных привычек: табакокурения, употребления алкогольных напитков и наркомании.
При появлении предвестников мигренозного приступа следует успокоиться и создать для себя комфортные условия — приглушить свет, лечь на кровать и др. При обострениях не следует заниматься самолечением, так как оно может стать причиной прогрессирования болезни и развития побочных эффектов лекарственных средств.
Прогноз
Вестибулярная мигрень имеет благоприятный прогноз. Комплексная терапия при раннем выявлении болезни приводит к полному выздоровлению с низким риском обострения на фоне провоцирующих факторов. Если заболевание существует длительное время без лечения, то частота и длительность приступов увеличивается. Возможно тяжелое нарушение сосудистого тонуса с развитием инсульта и других неврологических заболеваний.
: Базилярная мигрень
,Шейная мигрень представляет собой разновидность смешанной патологии, имеющей ортопедическое, неврологическое и сосудистое происхождение. Заболевание,Глазная мигрень представляет собой клинический вариант острого преходящего нарушения работы сосудов, при котором наблюдается,Абдоминальная мигрень — заболевание с неустановленными причинами, характеризующееся появлением болей в области живота, которые,Мигрень — хроническое заболевание неврологического профиля с рецидивирующим течением. Эпизоды обострения развиваются с разной
Загрузка…
Источник
Головокружение – это не самостоятельное заболевание, а симптом, который может сопровождать самые различные состояния. Оно вызывает ощущение нарушения баланса тела в пространстве, вращения собственного тела или окружающих предметов, ухода почвы из-под ног. Иногда эти ощущения настолько сильные, что человек начинает хвататься за предметы и испытывает предобморочное состояние. Этот симптом более распространен у женщин и среди пожилых пациентов, но в принципе может встречаться у всех и в любом возрасте.
Головокружение может сопровождаться тошнотой, рвотой, нарушениями слуха, изменениями частоты пульса и давления, свето- и звукобоязнью, чувством страха, нехваткой воздуха.
В зависимости от причины данного состояния, испытывать его пациент может на протяжении от нескольких минут до нескольких дней, а в случае если головокружение вызвано заболеваниями ЦНС и новообразованиями в головном мозге или органах слуха – постоянно.

Головокружение может иметь различную продолжительность
Почему возникает головокружение
О причинах головокружения рассказывает врач сурдолог-отоларинголог сети клиник МастерСлухтм Герман Черняк:
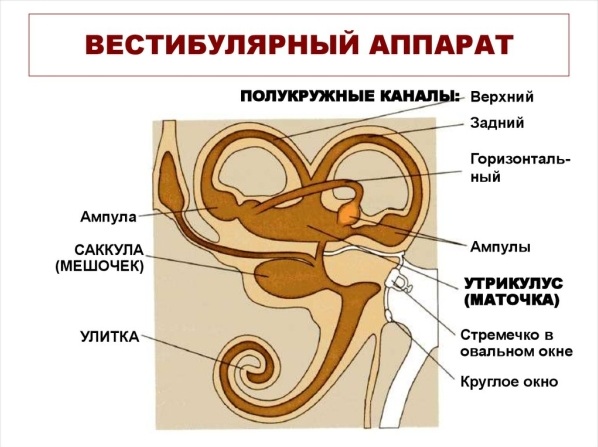
– Наиболее частыми состояниями, которые сопровождаются головокружением, являются различные нарушения работы внутреннего уха. Приступы головокружения после резкой смены положения тела или головы – доброкачественное пароксизмальное позиционное головокружение (ДППГ) – вызваны смещением частиц кальция в полукружных каналах лабиринта внутреннего уха.
При болезни Меньера в полости внутреннего уха возрастает количество жидкости, вследствие чего внутри лабиринта повышается давление.
Вестибулярный нейронит и лабиринтит возникают из-за нарушения функции вестибулярной части внутреннего уха и вестибулярного нерва.
Также головокружения могут провоцировать врожденные аномалии развития внутреннего уха.
– Герман, получается, что при появлении такого симптома, как головокружение, в первую очередь необходимо обратиться к отоларингологу?
– Существует около 100 заболеваний, при которых отмечается головокружение. Важно исключить наличие новообразований головного мозга, нарушения кровообращения ствола мозга, заболеваний сосудов шеи и шейного отдела позвоночника, травмы. Этот симптом может сопровождать мигрени или являться следствием приема сильнодействующих лекарств. Таким образом, при жалобах на головокружение требуется комплексное обследование: возможно, проведение МРТ, для исключения или подтверждения болезни Меньера может потребоваться электрокохлеография. Назначить это обследование может как отоларинголог-сурдолог, так и отоневролог.
Большинство жалоб на головокружение связаны с нарушениями работы внутреннего уха
Методы лечения головокружения
Так как головокружение не является самостоятельным заболеванием, лечение будет зависеть от вызвавшей его причины. В ряде случаев благодаря способности головного мозга адаптироваться к изменениям во внутреннем ухе и задействовать другие механизмы поддержания равновесия головокружение проходит без лечения.
Сурдологи клиники МастерСлухтм при головокружениях, связанных с нарушением работы внутреннего уха, рекомендует вестибулярную реабилитацию как один из наиболее эффективных методов. Это один из вариантов физиотерапии, включающий комплекс упражнений, которые имитируют нагрузки вестибулярного аппарата. Выполнение этих упражнений позволяет восстановить нормальную работу органа равновесия или вызвать более быструю и эффективную адаптацию мозга к нарушениям за счет тренировки других органов чувств.
Если головокружения вызваны инфекцией или воспалением, применяют медикаментозную терапию. Также пациентам может быть рекомендована диета с ограничением объема потребляемой жидкости и продуктов, которые вызывают ее задержку в организме.
В случаях, когда головокружение серьезно ухудшает качество жизни пациента и работоспособность, может быть назначено хирургическое лечение: пересечение вестибулярного нерва или разрушение лабиринта. Это приводит к необратимым нарушениям слуха, но позволяет в разы снизить тяжесть вестибулярных расстройств.
Когда немедленно необходимо обратиться к специалисту
- Если головокружение продолжается более часа.
- Если данный симптом отмечается впервые и сопровождается тошнотой или рвотой.
- Если к головокружению присоединилось предобморочное состояние: слабость, потемнение в глазах, тахикардия, тремор конечностей, потливость, а также ощущение нехватки воздуха и боли в груди.
- Если наряду с головокружением снизилась чувствительность или появилось ощущение слабости в одной половине тела или конечности.
Ранняя диагностика в большинстве случаев позволяет полностью избавиться от заболевания или исключить его дальнейшее развитие. Не игнорируйте головокружения, проконсультируйтесь с врачом.
Источник
Многим людям приходилось сталкиваться с таким неприятным явлением, как звон в ушах и голове. Причины, по которым он возникает, сигнализируют о каких-либо патологиях органов или систем организма. Иногда шумы появляются после внешних раздражителей – прослушивания громкой музыки или посещения многолюдного места, если же звенит в голове без видимых на то причин, это должно стать звоночком о неполадках в организме.
В каких случаях беспокоиться не стоит
Неврологический синдром под названием тиннитус (в простонародье жужжание в ушах) либо является симптомом болезни, либо может возникать по естественным причинам, которые не представляют угрозы для здоровья. Вот два варианта звона в голове и ушах, которые проходят самостоятельно:
1. После посещения многолюдного места, где играла громкая музыка, и раздавались различные звуки, раздражающие барабанные перепонки – ночного клуба, концертного зала, городской площади и т.д. Слуховой аппарат, находившийся длительное время под напряжением, не может сразу перестроиться на нормальный тембр звуков, со слишком громких. Обычно это явление проходит самостоятельно, после отдыха и сна.
2. В тихой обстановке, в основном сразу перед отходом ко сну. В таком случае произвольные звуки, издаваемые внутри организма, кажутся шумом или звоном.
Только в таких ситуациях звон в голове лечения не требует, так же какого-либо специфического обследования у врачей.
Если тиннитус беспокоит и при обычных звуках, а не только по ночам, создавая дискомфорт в работе и общении с людьми, это однозначно требует врачебного вмешательства.
Разновидности патологии
Шум в ушах и звон в голове разделяется на несколько разновидностей. В первую очередь, градация зависит от причин, по которым развивается это явление. Многое зависит от того, как человек сам оценивает то, что слышит. Посторонние звуки могут казаться писком, жужжанием, звоном, гулом. Различной может быть и громкость звука, а также, слышится он в ухе с правой или левой стороны, либо в обоих сразу. Некоторые люди жалуются врачам на гул, который беспокоит их в течение всего дня и мешает сосредоточиться на рабочих моментах, другие говорят, что шум в голове начинается вечером, после насыщенных трудовых будней и морального перенапряжения.
Основная градация звона в ушах и голове следующая:
1. Субъективный – на самом деле никаких патологий в организме нет, как и шума, но человек слышит его по каким-то причинам. Ответ может скрываться в патологиях нервной системы или в изменении функций звукового восприятия.
2. Объективный – который может услышать врач, прослушивая пациента при помощи стетоскопа. Когда присутствует звон в ушах и голове, причины объективного характера – это нарушения кровообращения или спазмы мышц. Среди общего количества людей, обратившихся с жалобами на подобное явление, объективный звон в ухе подтверждается не у многих.
Различия в видах субъективного звона зависят от того, в каком из отделов уха произошли патологические изменения, также звон может быть спровоцирован патологией области мозга, ответственной за передачу звуковых сигналов или сосудов, расположенных около ушей.
Причины
Факторов, спровоцировавших постоянный звон в голове, может быть множество. Тем, кто не знает, как избавиться от звона, полезно узнать о возможных причинах этого явления:
1. Гипертония – наиболее частый виновник возникающего шума в ушах. При повышении артериального давления, приступ сопровождается не только жужжанием в голове, но и головокружением, слабостью, мельканием мушек перед глазами. Такие симптомы могут появиться даже при незначительных проявлениях гипертонии (при повышении верхнего давления даже на 20 единиц).
2. Гипертонический криз – если при обычном повышении артериального давления, симптомы нарастают постепенно, то во время криза давление подскакивает мгновенно более чем на 20-30 единиц, это и приводит к ощущению громкого шума в ушах.
3. Внутричерепное давление – это заболевание также сопровождается звоном и сильной головной болью.
4. Атеросклероз – при этом заболевании на стенках кровеносных сосудов формируются бляшки, которые мешают нормальному кровотоку, создают завихрения и становятся причиной звона в ушах. Этот звук может зафиксировать врач, во время прослушивания больного, шум проявляется одновременно с сердечными сокращениями.
5. Возрастные изменения, спровоцировавшие ухудшение слуха и патологии барабанных перепонок.
6. Метеочувствительность – при малейших перепадах атмосферного давления, особо чувствительные люди реагируют на них мышечными спазмами, у них развивается боль в висках и звон в голове.
7. Простудные заболевания инфекционного и вирусного характера – они провоцируют закладывание носовых ходов и воспаление внутреннего уха, что приводит к шуму в голове.
8. Травмы наружного, среднего уха и самой барабанной перепонки.
9. Отосклероз – разрастание костной ткани в области среднего уха, которая изменяет функции звуковой передачи.
10. Профессиональные вредности – работа в шумном цеху, без применения защитных средств для ушей, при этом чувствительность органов слуха изменяется в длительных условиях напряжения. К появлению жужжания может привести единичный случай чрезмерной нагрузки на барабанные перепонки – взрыв, выстрел и т.д.
11. Перемены атмосферного давления – во время полета на самолете, подъеме в горы на автомобиле, резком погружении в толщу воды при нырянии с аквалангом. Все эти факторы могут спровоцировать посторонние звуки в ушах и голове.
12. Попадание инородного тела в слуховой проход – песка, насекомого, пыли.
13. Отек слухового нерва.
14. Остеохондроз – сдавливание сосудов шейного отдела позвоночника ухудшает кровообращение мозга и может приводить к ощущению звона в ушах.
15. Опухоль мозга (доброкачественная или злокачественная).
Писк в голове может быть спровоцирован приемом различных групп лекарственных средств:
· антибиотики и аминогликозиды – Канамицин, Гентамицин, Лейкомицин, полимиксины – Фурадонин и Эритромицин;
· противотуберкулезный препарат Флоримицин;
· препараты противовоспалительной группы – Диклофенак, Индометацин;
· оральные гормональные контрацептивы – за счет нарушения функций свертываемости крови;
· психотропные вещества – Аминозин, Карбамазепин.
Многие из факторов, приводящих к жужжанию в голове, могут быть схожи между собой, или накладываться друг на друга при сопутствующих заболеваниях. Поэтому, при возникновении звона в голове, причины должен выявлять только доктор.
Диагностика
Причины и лечение шума в голове назначается врачом после тщательного и полноценного обследования всего организма. Для выявления провоцирующих факторов проводятся следующие диагностические мероприятия:
1. Опрос пациента – доктор уточняет, в какое время пациента начинает беспокоить шум в голове, какова интенсивность и продолжительность звука. Выясняются все возможные нюансы.
2. Отоскопия – осмотр наружных слуховых проходов, с целью выявления возможных патологических изменений.
3. Прослушивание при помощи стетоскопа – проводится с целью выяснить, действительно ли звон в ушах есть (объективный), или он слышен только пациенту (субъективный). Если во время прослушивания выявляется ритмичный звук, который нарастает при сердечных ударах, это говорит о патологии кровеносных сосудов. Более частые шумовые реакции – симптом спазма мышц.
4. Измерение давления – если артериальное давление в пределах нормы, врач может исключить гипертонический криз и вести обследование в другом направлении.
5. Аудиометрия – процедура, определяющая диапазон звукового восприятия пациента. Также, с ее помощью ставится диагноз тугоухости и отосклероза.
6. Тимпанометрия – предназначена для диагностики барабанных перепонок и косточек, способны ли они к полноценному проведению звука.
7. Магнитно – резонансная томография – проводится при подозрении на новообразования в ушах. Метод дорогостоящий, но информативный.
8. Рентгенография – способ относительно дешевый, проводится для уточнения или опровержения диагноза остеохондроз и других патологий позвоночника.
Если перечисленные методы диагностики не дали полноценной информации о природе возникновения шума, возможно, корни происходят от нервных перегрузок, стрессов, усталости, не продолжительного отдыха и сна.
Причина может быть психогенной или идиопатической – когда очевидных причин для жужжания в голове нет.
Как избавиться от звона в голове
Почему звенит в ушах, и каковы возможные причины этого явления – понятно. Теперь нужно разобраться, что делать при шуме в голове.
Самостоятельно, при возникновении этого синдрома, нужно сразу измерить артериальное давление, если оно повышено, нужно обратиться за помощью к врачу. Если давление в норме, возможно, сказывается усталость и стрессовые ситуации, пережитые за день. Нужно успокоиться, принять теплую ванну, отдохнуть, послушать негромкую успокаивающую музыку.
Если во время диагностики была выявлена патология какой-либо системы организма, необходимо пройти курс лечения, назначенный специалистом.
Воспалительные процессы в ушах лечатся при помощи антибиотиков, проявления мигрени требуют приема препаратов типа Суматриптана, неврологические заболевания лечатся специализированными препаратами, которые назначаются врачом.
Если звон в голове спровоцирован работой на шумном производстве, необходимо приобрести в аптеке беруши или другие средства, защищающие слуховой аппарат от внешних воздействий.
Какими бы не были факторы, спровоцировавшие появление шума в ушах и голове, к этому симптому стоит отнестись серьезно. Нельзя заниматься самодиагностикой, и уж тем более, назначать себе какие-либо препараты, такие необдуманные действия чреваты ухудшением общего состояния, а в частности, нарушениями слуха, вплоть до полной глухоты.
Источник
