Головные боли при афс

Фосфолипиды представляют собой сложные органические соединения, входящие в состав плазматической мембраны клетки и ее органелл.
Таким образом, фосфолипиды «есть везде».
При нарушении иммунных процессов происходит образование патологических антител к тканям собственного организма, в данном случае к фосфолипидам.
Причина АФС неизвестна, но полагают, что значительную роль играет иммуногенетическая предрасположенность к образованию патологических антител. Взаимодействие антител с сосудами, особенно венами приводит к повреждению эндотелия и распространенной невоспалительной васкулопатии.
Взаимодействие с форменными элементами крови ведет к патологической активации и склонности к агрегации, а взаимодействие с ферментными системами крови сопровождается повышенной прокоагулянтной активностью.
В совокупности эти нарушения вызывают множественный рецидивирующий тромбоз сосудов, преимущественно вен. В рамках АФС описаны поражения ЦНС, сердечно-сосудистой системы, печени, почек, эндокринных желез, кожи. Преимущественное поражение сосудов того или иного органа связано с избирательной органоспецифичностью антител. Природа избирательной агрессивности остается неизвестной [Насонов Е.Л. с соавт., 1995, 2002].
Поражение головного мозга обусловлено повторным тромбозом вен, венозных синусов и, реже, артерий.
Рецидивирующие микроинсульты венозного происхождения часто протекают бессимптомно. Если же возникают симптомы очагового поражения, то они, как правило, отличаются от «привычного» распределения инфарктов мозга в бассейне мозговых артерий. Не все авторы рассматривают АФС как васкулит и предпочитают говорить о васкулопатии.
Значительные нарушения в свертывающей системе позволяют говорить об антифосфолипидной васкулокоагулопатии.
Во многих случаях церебральное поражение проявляется картиной дисциркуляторной энцефалопатии с различными неврологическими синдромами или признаками мультиинфарктной деменции и иных психоорганических синдромов.
Клиническим вариантом АФС является синдром Снеддона, который включает неврологические расстройства в результате повторных множественных тромбозов церебральных сосудов, артериальную гипертензию (поражение сосудов почек) и сетчатое ливедо (ливедо — просвечивающий через кожу сосудистый рисунок синюшной окраски) [Калашникова Л.А. с сотр., 1990, 1993].
Лабораторные признаки АФС включают тромбоцитопению, Кумбс-положительную гемолитическую анемию, нарушение липидного обмена и специфические иммунологические нарушения.
У большинства больных с АФС отмечается головная боль по одному из типов краниоцеребральной артериовенозной дистонии, в основе ее лежат васкулопатия и артериальная гипертензия. В некоторых случаях головная боль бывает исключительно приступообразной, напоминающей приступы мигрени. Это частый симптом при АФС. Однако эффективность средств лечения «настоящей» мигрени для лечения приступообразной боли при АФС не доказана.
Трудности диагностики АФС для невролога заключается в том, что многообразие жалоб и объективных симптомов обычно не «укладывается» в рамки клинической картины какого-либо неврологического заболевания. Приведем пример из практики.
Больная 36 лет, служащая, поступила в неврологическое отделение с предварительным диагнозом «вегетососудистая дистония по гипертоническому типу». Жалобы на головную боль различного характера с разной локализацией в разные дни.
Продолжительность каждого из эпизодов головной боли не превышала нескольких часов, но ее нельзя было назвать приступообразной. Сама больная считает, что госпитализирована в неврологическое отделение неправильно, так как основными проблемами своего здоровья считает нарушение месячного цикла и ожирение. Свои «неприятности» связывает с поздним началом половой жизни и поздним замужеством.
К этому времени у нее уже наблюдались нарушение месячного цикла, неустойчивая артериальная гипертензия с указанным неопределенным типом эпизодической головной боли. В замужестве было 3 беременности, которые больная «не донашивала». Каждый раз в конце I триместра был самопроизвольный выкидыш. При обследовании по этому поводу была установлена гиперпролактинемия, причина которой оставалась неясной.
После применения бромокриптина по 5 мг 3 раза в день месячный цикл восстановился, больная забеременела, но сохранить беременность не удалось, снова был самопроизвольный выкидыш.
При осмотре отмечали тучность, «полосы беременности», неустойчивую артериальную гипертензию. Жалобы больной на ограничение полей зрения «снаружи» расценены как проявление битемпоральной гемианопсии, что подтвердилось при исследовании окулистом. Однако прицельное исследование области турецкого седла и зрительного перекреста патологии не выявило.
При компьютерной томографии выявлено несколько очагов гиперденсивности диаметром от 1,5 см до 2 см в теменно-затылочных областях обоих полушарий. Расположение очагов не соответствовало зонам артериальной васкуляризации. В анамнезе не было эпизодов, характерных для острого тромбоза или эмболии артерий мозга. Участки инфарктов были расценены как следствие повторного венозного тромбоза.
После специальных лабораторных исследований и консультации специалистов, компетентных в этой области, у больной диагностирован антифосфолипидный синдром и больная была переведена в НИИ ревматологии РАМН.
Для лечения АФЛС назначают антикоагулянты непрямого действия или низкомолекулярные гепарины, умеренные дозы ацетилсалициловой кислоты [1 мг/кг массы тела], преднизолон [1 мг/кг], вазоактивные средства с гемореологическим эффектом (пентоксифиллин).
Шток В.Н.
Опубликовал Константин Моканов
Источник
Юсупов Ф.А.
Кафедра неврологии, психиатрии и наркологии Ошского государственного
университета, г. Ош, Кыргызская республика.
E-mail: Nevrug@yandex.ru
В настоящем исследовании описаны неврологические проявления
антифосфолипидного синдрома (АФС) у больных системной красной волчанкой (СКВ).
Обследовано 22 больных с поражением нервной системы (НС) на фоне АФС (21 женщина
и 1 мужчина) в возрасте от 16 до 36 лет. СКВ диагностировалась согласно
критериям Американской коллегии ревматологов [10]. Диагноз АФС основывался на
критериях Hughes G.R. и Harris N.N. [7]. В результате исследования выявлено, что
у больных с АФС грозные поражения НС, такие как острые нарушения мозгового
кровообращения, эпилептиформный синдром, миелит, отмечаются на фоне более
доброкачественного течения (низкие цифры антинуклеарного фактора, невыраженный
люпус-нефрит, минимальная активность, хроническое течение) СКВ.
Ключевые слова: антифосфолипидный синдром, системная красная волчанка,
антитела к кардиолипину.
Neurological manifestations of the antiphospholipid syndrome
Yusupov F.A.
In this research neurological manifestations of the antiphospholipid syndrome
(APS) during the systemic lupus erithematosus (SLE) are described. 22 patients
with affections of the nervous system (NS) against a background of APS (21 women
and 1 man) in the age between 16 and 36 years were examined. SLE was diagnosed
according to the criteria of the American Rheumatologic Collegium [10]. The
diagnosis of APS was based on G.R. Hughes and N.N. Harris criteria [7]. Results
of the research show up that patients with APS have menacing affections of NS
such as acute cerebral circulation impairment, epileptiform syndrome, myelities
against a background of benign (low level of antinuclear factor, ulterior
lupus-nephritis, minimum activity, and chronic course) SLE.
Key words: antiphospholipid syndrome, systemic lupus erithematosus,
antibodies to cardiolipin.
Введение. Антифосфолипидный синдром (АФС) – симптомокомплекс,
характеризирующийся венозным или артериальным тромбозом, акушерской патологией
(внутриутробная гибель плода, рецидивирующие спонтанные аборты),
тромбоцитопенией, возникающих на фоне гиперпродукции антител к фосфолипидам (АФЛ)
(волчаночный антикоагулянт, антитела к кардиолипину и /или ложно-положительная
реакция Вассермана) [1].
В настоящее время выделяют первичный и вторичный АФС [1]. Возникновение
вторичного АФС связывают с аутоиммунными, инфекционными, онкологическими
заболеваниями и воздействием ряда лекарственных и токсических веществ [2]. Ряд
авторов описывают так называемый “катастрофический” АФС, проявляющийся внезапным
возникновением полиорганной недостаточности в ответ на оперативное вмешательство
или острое инфекционное заболевание. Клинически он протекает в форме острого
респираторного дистресс-синдрома, нарушения коронарного и мозгового
кровообращения, дезориентации или ступора, острой почечной и надпочечниковой
недостаточности с множественными тромбозами [1].
Одним из проявлений АФС является поражение центральной нервной системы (ЦНС)
[6]. Спектр неврологических нарушений, связанных с продукцией АФЛ, весьма широк
и включает в себя, в частности, нарушение мозгового кровообращения (НМК), хорею,
судорожный синдром, мигрень, нарушения зрения, психоз, поперечный миелит,
синдром Гийена-Барре [7]. К настоящему времени в литературе накоплено много
данных, подтверждающих наличие связи АФЛ и нейролюпуса при системной красной
волчанке (СКВ). Однако большинство работ посвящено описанию отдельных
клинических наблюдений или наличие АФЛ исследовались в общей популяции больных
СКВ, что не позволяет составить представление об истинной частоте и спектре
неврологических нарушений, ассоциирующихся с выявлением этих антител.
Целью настоящего исследования явилось описание неврологических проявлений АФС
у больных СКВ.
Материалы и методы. Под нашим наблюдениям находились 22 больных СКВ с
поражением нервной системы на фоне АФС (21 женщин и один мужчина в возрасте от
16 до 36 лет).
Средний возраст пациентов составил 29,2 ±7,8 лет. СКВ
диагностировалось согласно критериям Американской коллегии ревматологов (АКР),
пересмотра 1982 г. [10]. Диагноз АФС основывался на диагностических критериях G.
R. V. Hughes и N. N. Harris [7].
Тромбозы нижних конечностей диагностировали с помощью ультразвуковой
дуплексной доплерографии, артериальные тромбозы конечностей верифицировали при
выполнении артериографии. Тромбозы церебральных сосудов были подтверждены
результатами компьютерной или магнитно-резонансной томографии. Иммуноферментным
методом (предложенным ГУ институтом ревматологии РАМН [2]), определяли антитела
к кардиолипину (аКЛ). Для увеличения достоверности результатов определения аКЛ
за верхнюю границу нормы была принята концентрация аКЛ, превышавшая среднее
значение данного показателя у доноров на 5 средних квадратических отклонений (СКО;
М±СКО), что составило 23GPL для IgG-аКЛ и 26 MPL для IgM- аКЛ.
Волчаночный антикоагулянт (ВА) исследовали мануально с помощью
фосфолипидзависимых тестов свертывания крови в плазме, бедной тромбоцитами, все
образцы измеряли в дубликатах с применением наборов «технология–стандарт» и «Ренам»,
в тестах свертывания с ядами (яд гадюки Рассела «Sigma”). Наличие ВА определяли
согласно рекомендациям комитета по стандартизации ВА [9] и З. С. Баркагана и
соавторы. [3].
Статистическую обработку полученных данных проводили на персональном
компьютере с помощью пакета статистических программ с выведением критерия
t-Стьюдента.
Результаты и обсуждение. Анализ результатов наших наблюдений показал, что
больные СКВ с поражением нервной системы на фоне АФС по степени активности СКВ,
течению и по основным клинико-иммунологическим признакам распределились
следующим образом: I степень активности имело место у большинство больных у 14
человек или 63,6%, тогда как II степень активность наблюдалось у 6 человек или
27,2%, а III cстепень активность лишь у 2 (9,0%) человек. Острое течение
отмечалось у 2 (9,0%) больных, подострое у 5 (22,7%) больных и хроническое у 15
(68,1%) больных.
Поражение почек (нефрит) проявлялся у 4 (16,7%) человек, а у
большинство (у 18 человек или 81,1%) оно отсутствовало.
АНФ был положительным у
12 (54,5%) больных, а у 10 (45,5%) данный показатель был отрицательным.
В таблице 1 приведены основные клинические и лабораторные признаки АФС,
выявленные у наблюдавшихся больных по данным анамнеза и клинико-лабораторного
исследования.
Таблица 1. Основные клинико-лабораторные исследования АФС у больных СКВ с
поражением нервной системы
Показатель АФС
Больные СКВ с поражением нервной системы на фоне АФС
Абс.
%
Повторные тромбозы вен:
– нижних конечностей
6
27,2
– верхних конечностей
7
31,8
– ТЭЛА (легочной артерии)
2
9,0
– сетчатки глаз
3
13,6
– печени (синдром Бадда-Киари)
2
9,0
– артериальный тромбоз
6
27,2
Акушерская патология
7
31,8
Поражения кожи (сетчатое ливедо)
7
31,8
Тромбоцитопения
3
13,6
Волчаночный антикоагулянт
10
45,4
АКЛ
19
86,3
Клиническая картина поражения нервной системы у больных данной группы была
представлена острым нарушениям мозгового кровообращения (ОНМК) у 16 (72,7%)
больных (из них переходящее нарушения мозгового кровообращения (ПНМК) у 10
человек и мозговой инсульт у 6), сосудистыми головными болями по типу мигрени у
18 (81,8%) больных, эпилептиформным синдромом у 7 (31,8%) человек,
энцефалопатией у 8 (36,3) больных и поперечным миелитом у одного больного
(4,5%).
Как видно из выше изложенного наиболее частыми проявлениями поражения нервной
системы при АФС у больных СКВ являлось ОНМК.
Последнее согласуется с данными
других исследователей. Так, частота инфарктов мозга, вызванных тромбозом или
эмболией интракраниальных сосудов при АФС, по данным различных авторов,
колеблется от 24 до 46% среди всех цереброваскулярных заболеваний в молодом
возрасте [5, 6]. ОНМК могут протекать как в форме мозгового инсульта, так и виде
ПНМК. На долю ПНМК приходится от 12 до 52% случаев ОНМК. Внутримозговые
кровоизлияния при АФС возникают крайне редко [5], последнее в наших наблюдениях
не встречалось. Нередко ОНМК сочетается с приступами мигрени, которая в течение
длительного времени может быть единственным самостоятельным неврологическим
синдромом при АФС. В наших исследованиях она наблюдаются у 18 (81,8%) больных.
Генез мигренозных пароксизмов при АФС не до конца ясен, его связывают с
взаимодействием антифосфолипидных антител с фосфолипидами мембран тромбоцитов
или самих нейронов [9].
Еще одним частым неврологическим проявлением АФС служат эпилептические
припадки [6]. Последнее у наших больных встречалось у 7 (31,8%) человек. В
генезе эпилепсии при АФС ведущую роль играет опосредованное иммунологическое
повреждение фосфолипидов мембран нейронов коры височной доли мозга и как
следствие этого появление эпилептической активности нейронов. Определенную роль,
по-видимому, играют и физиологические особенности кровоснабжения медиобазальных
отделов височной доли мозга (зона смежного кровообращения двух артериальных
бассейнов) [9].
К числу редких неврологических нарушений при АФС относятся поперечная
миелопатия [1]. Данная патология была выявлена лишь у одного нашего больного.
Изменения, выявленные при КТ и МРТ у больных с АФС, неспецифичны. Чаще они
отражают наличие постинфарктных кист в веществе мозга и признаки атрофического
процесса, что мы и наблюдали у наших больных.
Заключение. Таким образом, результаты наших наблюдений показывают, что у
больных с АФС, грозные поражения нервной системы отмечаются на фоне более
доброкачественного течения (низкие цифры АНФ, невыраженным люпус-нефритом,
минимальной активностью, хроническим течением) СКВ.
АФС пока остается одним из редких заболеваний в практике врача- невролога.
Знание клинических проявлений и патологических механизмов АФС позволяет
своевременно диагностировать заболевание и тем самым предотвратить его грозные
осложнения.
Литература.
Агаджанова А.А. Современные подходы к диагностике и лечению антифосфолипидного синдрома при невынашивании беременности // Вести. Росс. ассоц. Акушер-гинеколог-1999- № 2 – С. 1- 9 Александрова У.Н., Насонов Е.Л., Ковалев В.Ю. Количественный иммуноферментный метод определения антител к кардиолипину в сыворотке крови// Клиническая ревматология 1995. 4: 35-39 Баркаган З.С., Момот А.П. Основы диагностики нарушений гемостаза, М: Ньюдиамед-АО: 1999. 215. Мамасаидов А. Т. //Автореферат докторской диссертации … Волгоград, 1997. Пономарева У.Н., Синевич П.А., В.В. Пономарев. Неврологические нарушения при антифосфолипидном синдроме // Неврологический журнал – 2002 – № 2 – СИ –25 Font J., Lopez – Soto A, Cervera R. Et al. The «primery» antiphospholipid syndrome: antiphospholipid antibody pattern and clinical features of a Series of 23 patients //Autoimmunity – 1991 – Vol. 9, № 1 – P 69-75 Hughes G.R., Harris N.N, Gharavi A.E.. The anticardiolipin syndrome //S. Rheumatol – 1986 – Vol 13, № 3 – P. 486 – 489. Ichikawa K., Koike T. Current topics in vascular disorders // Nippon Rinso – 1994 – Vol. 52, № 8 –P.2152 – 2157 Petri M. Pathogenesis and treatment of the antiphospholipid antibody syndrome // Med. Clin. N. Am-1997- Vol 81, № 1-P. 151 – 177 Tan E.M., Cohen A.S., Fries J.F. Etal. The 1982 revised criteria for the classification of systemic lupus erithematosus. Arthr. and Rheum. 1982; 25: 1271 – 1277.
Работа была изданы в Центрально-Азиатском медицинском журнале. Публикуется
с разрешения автора.
Источник
Всего лишь сорок лет назад врачи даже не подозревали о существовании антифосфолипидного синдрома. Открытие принадлежит врачу Грэму Хьюзу, который практиковал в Лондоне. Он подробно описал его симптомы и причины возникновения, поэтому иногда АФС еще называют синдромом Хьюза.
При развитии антифосфолипидного синдрома в крови появляются антифосфолипидные антитела (АФЛА), способствующие усиленному образованию тромбов в просветах сосудов. Они могут стать причиной осложнения беременности и даже вызвать ее прерывание. Чаще всего АФС диагностируют у женщин в возрасте 20-40 лет.
Содержание:
- Патогенез развития антифосфолипидного синдрома
- Особенности диагностики АФС
- Причины развития АФС
- Виды АФС
- Опасность антифосфолипидного синдрома
- Осложнения АФС
- Антифосфолипидный синдром во время беременности
- Как обнаружить АФС во время беременности
- Какие системы организма страдают при АФС, симптомы нарушений
- Лечение АФС
- Антифосфолипидные антитела в крови – норма или патология?
Патогенез развития антифосфолипидного синдрома
В крови человека на фоне антифосфолипидного синдрома начинают циркулировать антитела, которые разрушают фосфолипиды, находящиеся в мембранах клеток тканей организма. Фосфолипиды присутствуют в тромбоцитах, в нервных клетках, в клетках эндотелия.
Фосфолипиды могут быть нейтральными и отрицательно заряженными. В последнем случае их называют анионными. Именно эти два вида фосфолипидов встречаются в крови чаще остальных.
Так как фосфолипиды могут быть разными, то и антитела к ним вырабатываются разные. Они способны вступать в реакцию как с нейтральными, так и с анионными фосфолипидами.
Определяют антифосфолипидный синдром по иммуноглобулинам, которые появляются в крови при развитии заболевания.
Среди них различают:
Волчаночные иммуноглобулины lgG, lgM. Впервые эти антитела были выявлены у пациентов с системой красной волчанкой. При этом удалось обнаружить у них повышенную склонность к тромбозам.
Антитела к кардиолипиновому антигену. Этот компонент теста позволяет обнаружить у человека сифилис. При этом в его крови будут циркулировать антитела класса A, G, M.
Антитела, которые представлены сочетанием кардиолипина, фосфатадилхолина и холестерина. Они способны давать положительный результат при проведении реакции Вассермана (диагностика сифилиса), но этот результат бывает ложным.
Суммарные иммуноглобулины классов A, G, M (бета-2-гликопротеин-1-кофакторзависимые антитела к фосфолипидам). Так как бета-2-гликопротеин-1 являются фосфолипидами-антикоагулянтами, то появление к крови антител, направленных на их уничтожение, приводит к усиленному формированию тромбов.
Обнаружение антител к фосфолипидам позволяет диагностировать антифосфолипидный синдром, выявление которого сопряжено с рядом трудностей.
Особенности диагностики АФС

Антифосфолипидный синдром дает ряд патологических симптомов, которые наталкивают на мысль о данном нарушении. Однако, чтобы выставить верный диагноз, потребуется провести лабораторные исследования. Причем их будет немалое количество. Сюда входит сдача крови на общий и биохимический анализ, а также проведение серологических тестов, дающих возможность обнаружить антитела к фосфолипидам.
Применение одного метода исследования недостаточно. Часто пациентам назначают анализ на реакцию Вассермана, который способен давать положительный результат не только при антифосфолипидном синдроме, но и при иных заболеваниях. Это приводит к постановке неверного диагноза.
Чтобы минимизировать вероятность врачебно-диагностической ошибки, следует назначать пациенту с симптомами АФС комплексное обследование, которое должно включать в себя:
Обнаружение волчаночных антител – это анализ, который при подозрении на АФС выполняют в первую очередь.
Обнаружение антител к кардиолипиновому антигену (реакция Вассермана). При АФС анализ будет положительным.
Тест на бета-2-гликопротеин-1-кофакторозависимые антитела к фосфолипидам. Показатели этих антител будут превышать допустимые границы нормы.
Если антитела в крови появились ранее, чем за 12 недель до манифестации первых симптомов АФС, то их нельзя считать достоверными. Также на их основании не подтверждают диагноз АФС, если анализы стали положительными лишь спустя 5 дней от дебюта болезни. Итак, чтобы подтвердить диагноз «антифосфолипидный синдром», требуется наличие симптомов нарушения и положительный тест на антитела (положительную реакцию должно дать хотя бы одно исследование).
Дополнительные методы диагностики, которые может назначить врач:
Анализ ложноположительной реакции Вассермана.
Проведение пробы Кумбаса.
Обнаружение в крови ревматоидного фактора и антинуклеарного фактора.
Определение криоглобулинов и титра антител к ДНК.
Иногда врачи, при подозрении на АФС, ограничиваются забором крови на обнаружение волчаночного антикоагулянта, но в 50% случаев это приводит к тому, что нарушение остается неустановленным. Поэтому при наличии симптомов патологии, следует проводить максимально полное исследование. Это позволит вовремя обнаружить АФС и начать терапию. Кстати, современные медицинские лаборатории имеют тесты, которые дают возможность провести именно комплексную диагностику, так как они оснащены всеми необходимыми реагентами. Между прочим, в некоторых таких системах в качестве вспомогательных компонентов используется змеиный яд.
Причины развития АФС
Антифосфолипидный синдром чаще всего манифестируется на фоне таких патологий, как:
Системная красная волчанка.
Системная склеродермия, ревматоидный артрит, синдром Шегрена.
Раковые опухоли в организме.
Лимфопролиферативные заболевания.
Аутоиммунная тромбоцитопеническая пурпура, которая может быть спровоцирована системой красной волчанкой, склеродермией или ревматоидным артритом. Наличие пурпуры в разы повышает риск развития антифосфолипидного синдрома.
ВИЧ-инфекция, мононуклеоз, гепатит С, эндокардит, малярия. АФС может развиваться при вирусных, бактериальных и паразитарных инфекциях.
Заболевания, поражающие ЦНС.
Период вынашивания ребенка, роды.
К АФС может иметься наследственная предрасположенность. При этом в фенотипе крови человека будут иметься специфичности DR4, DR7, DRw53.
Прием некоторых лекарственных препаратов, например, психотропных, противозачаточных и оральных контрацептивов.
Чем дольше в крови присутствуют антифосфолипидные антитела, тем быстрее у человека разовьется АФС. Причем причина их появления не имеет значения.
Виды АФС
Различают следующие виды АФС:
Первичный антифосфолипидный синдром, который развивается сам по себе, то есть его началу не предшествует какое-либо заболевание.
Вторичный антифосфолипидный синдром, который развивается на фоне аутоиммунной патологии, например, при системной красной волчанке.
Катастрофический антифосфолипидный синдром, который диагностируют редко, но при этом данная форма патологии является крайне опасной. Развивается заболевание стремительно и приводит к формированию тромбов по всем сосудам организма. Часто такой синдром становится причиной летального исхода.
АФЛА-негативный синдром, который сложно обнаружить. При этой форме болезни в крови отсутствуют волчаночные антитела и антитела к кардиолипину.
Синдром Снеддона – это заболевание, которое развивается на фоне АФС. При этом у человека случаются эпизоды тромбоза сосудов головного мозга. Симптомами нарушения являются синюшные кожные покровы и повышенное артериальное давление. Синдром Снеддона относят к одному из возможных вариантов течения болезни.
Опасность антифосфолипидного синдрома
Антитела к фосфолипидам, которые появляются при АФС, нарушают нормальное функционирование системы гемостаза. Это приводит к тому, что в сосудах начинают формироваться тромбы, у человека развивается тромбоз.
При АФС страдают не только капилляры, но и крупные сосуды. В целом, тромбы могут образовываться в любой вене или артерии, которые несут кровь к разным органам. Поэтому симптомы данного нарушения весьма разнообразны.
Осложнения АФС
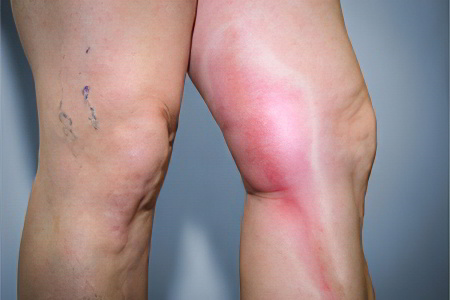
Антифосфолипидный синдром провоцирует формирование тромбов в сосудах. Чаще всего от тромбоза страдают вены нижних конечностей. Если тромб отрывается, то с током крови он попадает в сосуды, питающие легочную ткань. Это влечет за собой развитие опасного состояния, которое называется тромбоэмболия легочной артерии. Если тромб перекрывает магистральный сосуд легкого, то происходит его инфаркт, прекращается сердечная деятельности. Часто ТЭЛА заканчивается гибелью больного, причем летальный исход может наступить очень быстро.
Когда тромб перекрывает мелкие сосуды, у человека имеется шанс на восстановление, но при этом он должен быть экстренно доставлен в медицинское учреждение. Даже в этом случае вероятность возникновения тяжелых последствий для здоровья крайне высока.
Тромбы при АФС могут образовываться в почечных артериях. На фоне таких тромбозов развиваются тяжелые почечные патологи, например, синдром Бадда-Киари.
Реже тромбы формируются в капиллярах сетчатки глаза, в подключичных венах, в центральных венах надпочечников, что ведет к развитию недостаточности этих органов. Также на фоне тромбоза возможно развитие синдрома нижней или верхней полой вены.
Тромбоз с закупоркой артерий различной локализации может приводить к инфаркту, гангрене, некрозу головки бедра.
Антифосфолипидный синдром во время беременности

Развитие антифосфолипидного синдрома во время беременности может приводить к таким серьезным последствиям, как:
Прерывание беременности.
Выкидыш на ранних сроках беременности. Риск самопроизвольного аборта тем выше, чем больше в крови женщины циркулирует антител к кардиолипиновому антигену.
Развитие фетоплацентарной недостаточности, которая ведет к гипоксии плода с задержкой его развития. При неоказании медицинской помощи сохраняется высокий риск внутриутробной гибели ребенка.
Развитие гестоза с эклампсией и преэклампсией.
Развитие хореи.
Формирование тромбов.
Повышение артериального давления.
Развитие HELLP-синдрома с гемолизом, поражением паренхимы печени и с тромбоцитопенией.
Преждевременная отслойка плаценты.
Ранние роды.
На фоне АФС попытки зачать ребенка методом экстракорпорального оплодотворения могут заканчиваться неудачно.
Как обнаружить АФС во время беременности
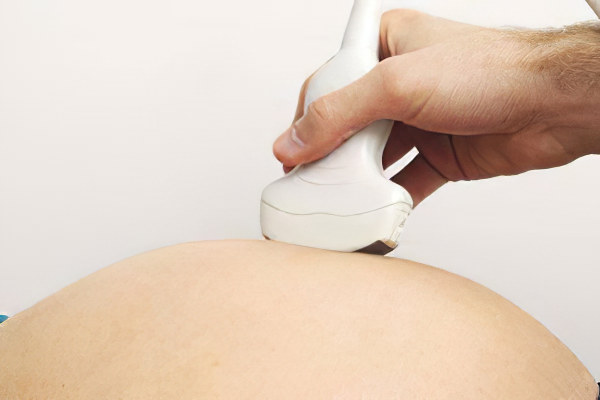
Женщины, которые находятся в группе риска по развитию АФС, должны быть у врача на особом контроле.
По показаниям, им могут быть назначены следующие диагностические процедуры:
Регулярное выполнение гемостазиограммы.
Внеплановое УЗИ плода с допплерографией маточно-плацентарного кровотока.
УЗИ сосудов ног, головы, шеи, почек, глаз.
ЭхоКГ для проверки работы сердечных клапанов.
Это позволит своевременно обнаружить развитие серьезных осложнений беременности, таких как: ДВС-синдром, пурпура, ГУС.
Кроме врача-гинеколога беременной женщине с диагностированным антифосфолипидным синдромом может потребоваться консультация иных узких специалистов, например, ревматолога, кардиолога, невролога и пр.
Лечение сводится к приему глюкокортикостероидов и препаратов-антиагрегантов. Дозу должен подбирать врач. Также могут быть назначены гепарины и иммуноглобулины. Эти препараты вводят на фоне контроля картины крови.
Ели женщина уже страдает от АФС, но не планирует беременность, то для контрацепции ей не следует использовать гормональные препараты. В противном случае можно усугубить течение болезни.
Какие системы организма страдают при АФС, симптомы нарушений

Антифосфолипидный синдром сопряжен с риском развития различных заболеваний. Причем пострадать могут любые органы и системы, даже головной мозг. При поражении его сосудов возможно развитие транзиторной ишемической атаки или инфаркта.
Это сопровождается такими симптомами, как:
Появление судорог.
Слабоумие, которое постоянно прогрессирует.
Нарушения психики.
Также АФС может проявляться следующими неврологическими симптомами:
Выраженные головные боли, протекающие по типу мигрени.
Неконтролируемая дрожь конечностей.
Симптомы, характерные для поперечного миелита. Они возникают по той причине, что при АФС страдает спинной мозг.
Самым грозным осложнением при поражении сердца является инфаркт. Он развивается при условии, что тромбы формируются в коронарных артериях. Если задействованы их мелкие ответвления, то инфаркту будет предшествовать нарушения сокращения сердца. Также АФС может привести к развитию порока сердца, к формированию внутрисердечного тромба. Такие косвенные признаки антифосфолипидного синдрома способны затруднять диагностику причины болезни.
Симптомы АФС в зависимости от того, какой именно орган оказался поражен тромбозом, будут следующими:
Повышение артериального давления наблюдается при тромбозе почечных артерий.
При закупорке тромбом легочной артерии развивается ТЭЛА, что ведет к резкому ухудшению самочувствия человека. Иногда гибель больного может наступить мгновенно.
Кровотечение в желудочно-кишечном тракте.
Инфаркт селезенки.
Появление подкожных кровоизлияний, некроз кожи, язвы на ногах – все эти симптомы развиваются при поражении дермы.
Клиника АФС разнообразна. Точные симптомы описать невозможно, так как в патологический процесс могут быть вовлечены любые органы и системы.
Лечение АФС

Лечение АФС должно быть комплексным. Основная его направленность – это предотвращение осложнений тромбозов.
Больной обязательно должен соблюдать следующие рекомендации:
Отказаться от непосильных физических нагрузок.
Нельзя долгое время оставаться без движения.
Отказ от травматических видов спорта.
Отказ от перелетов.
Медикаментозная терапия сводится к назначению следующих препаратов:
Варфарин – препарат из группы непрямых антикоагулянтов.
Гепарин, Надропарин кальция, Эноксапарин натрия – препараты, относящиеся к прямым антикоагулянтам.
Аспирин, Дипиридамол, Пентоксифиллин – препараты-антиагреганты.
Ели больной находится в тяжелом состоянии, то ему вводят высокие дозы глюкокортикостероидов, выполняют переливание плазмы.
Прием антикоагулянтов и антиагрегантов должен быть длительным. Иногда эти препараты назначают пожизненно.
АФС – это не приговор. Если заболевание диагностировано на начальном этапе его развития, то прогноз благоприятный. При этом пациент должен соблюдать все рекомендации врача, принимать препараты, которые он ему назначает. Женщины имеют высокие шансы на зачатие и рождение здорового ребенка.
Осложняет течение болезни системная красная волчанка, тромбоцитопения, стойкое повышение артериального давления, высокий уровень антител к кардиолипиновому антигену с тенденцией к их росту.
В обязательном порядке пациент с диагностированным АФС должен наблюдаться у ревматолога. Ему потребуется регулярно сдавать кровь на анализ, а также проходить иные диагностические и лечебные процедуры.
Антифосфолипидные антитела в крови – норма или патология?
Иногда уровень антифосфолипидных антител может быть повышен у здорового человека. У 12% людей эти антитела присутствуют в крови, но заболевания при этом у них не развивается. Чем старше человек, тем выше могут быть показатели патологических иммуноглобулинов. Также имеется вероятность возникновения ложноположительной реакции Вассермана, к чему пациент должен быть готов. Главное не впадать в панику и пройти комплексную диагностику.
Видео: АФС и другие тромбофилии в акушерстве:

Автор статьи: Волков Дмитрий Сергеевич | к. м. н. врач-хирург, флеболог
Образование:
Московский государственный медико-стоматологический университет (1996 г.). В 2003 году получил диплом учебно-научного медицинского центра управления делами президента Российской Федерации.
Наши авторы
Источник
