Головная боль при стенокардии
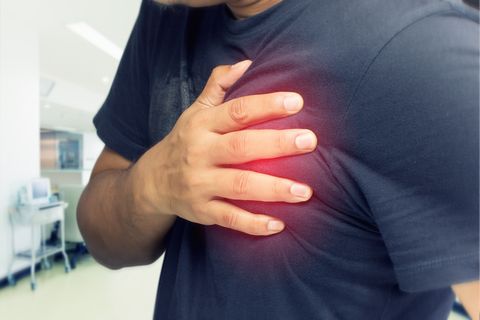
Стенокардия – часто встречающееся сердечное заболевание. Оно проявляется характерными приступами загрудинных болей, возникающими при физических или психоэмоциональных нагрузках в ответ на повышение потребности сердечной мышцы в кислороде.
Симптомы
Многие считают, что при стенокардии возникает острая боль в сердце. На самом деле это бывает крайне редко. Гораздо чаще ощущается жжение, дискомфорт, сдавление в центре грудной клетки, за грудиной (недаром раньше русские врачи называли этот недуг «грудной жабой»).
Бывают и атипичные случаи, когда стенокардия проявляется болью в левой половине живота, спине, руке. Иногда сердечную боль принимают за изжогу и пытаются «загасить» её приёмом соды или антацидных средств, что, разумеется, не приносит облегчения.
Что делать?
При появлении признаков стенокардии необходимо сразу сесть или прилечь.
Если боль после этого сохраняется – положить под язык таблетку нитроглицерина и подождать, пока она рассосётся, или разжевать её. Можно использовать капли, аэрозоли с нитратами.
Если вам поставлен диагноз «стенокардия», нитроглицерин следует носить с собой всегда!
Если через 5 минут боль не проходит, надо принять ещё одну-три таблетки (количество зависит от конкретного препарата). Если и тогда боль сохраняется, срочно вызывайте «скорую».
Валидол, Корвалол, Валокордин не снимают приступ стенокардии, а просто успокаивают человека. Иногда этого бывает достаточно для уменьшения неприятных ощущений, урежения пульса. Но при истинной стенокардии в подавляющем большинстве случаев эти препараты оказываются бесполезными. Принимая их, вы только зря потратите время.
Важно своевременно отличить приступ стенокардии от инфаркта. Для инфаркта тоже характерна боль за грудиной, но в отличие от стенокардии она очень сильная и не проходит более 15 минут.
Семь типичных ошибок сердечников
1. Если от сердечных препаратов сильно болит голова, самостоятельно заменять их другими.
Головная боль – самое частое побочное действие нитроглицерина, который по-прежнему остаётся наиболее надёжным средством для снятия приступов стенокардии.
Правильное решение: чтобы головная боль не была такой сильной, во время приступа можно принимать нитроглицерин в каплях – они переносятся легче. Единственное неудобство – их надо капать на сахар, а он не всегда есть под рукой.
Кроме таблеток, есть аэрозоли – жидкие формы препарата для распыления в рот. Действие их начинается чуть позже, зато длится дольше.
2. После установления диагноза отказываться от любых занятий спортом. Физические нагрузки нужны, но они не должны утомлять.
Правильное решение: для каждого человека, страдающего стенокардией, существует свой порог нагрузок. Как его определить? Если во время физической нагрузки частота пульса достигает так называемого субмаксимального значения и вы не ощущаете боли или сильной одышки, можно считать, что вы хорошо адаптированы к жизни. Субмаксимальный пульс вычисляется по формуле «200 минус возраст».
3. Получив диагноз «стенокардия», бояться работать.
Вы можете сохранять достаточно активный образ жизни, просто надо принимать все прописанные врачом лекарства.
Правильное решение: если вам предстоит тяжёлая работа, примерно за 5 минут до её начала нужно принять дополнительную таблетку нитросорбида или положить под язык нитроглицерин. То же самое рекомендуется делать, если вам надо выйти на улицу в холодную или ветреную погоду.
Если боль возникла во время физической нагрузки, нужно сесть или лечь, положить под язык таблетку нитроглицерина. Приступ обычно проходит через 10 минут.
4. Думать, что если у вас высокая степень стенокардии, значит недалеко до инфаркта.
Для обозначения степени тяжести стенокардии её поделили на функциональные классы. Это деление условно. Человеку, страдающему стенокардией, важен не сам функциональный класс, а собственные ощущения.
Правильное решение: главное, не упустить момент, когда болезнь начнёт прогрессировать. Вас должно насторожить, что при подъёме по лестнице приступы стали возникать раньше. Тогда надо посетить врача. Если же подобных явлений не наблюдается, беспокоиться не стоит.
5. Поверить в диагноз «стенокардия», не ощущая болей в сердце.
Диагноз «стенокардия» обычно ставится в том случае, когда вас что-либо беспокоит. Если на кардиограмме врач обнаружил какие-то изменения, это ещё не стенокардия. Вам нужно пройти тщательное обследование.
Правильное решение: часто, кроме стандартной ЭКГ, для уточнения диагноза требуется суточное мониторирование. Кроме того, выполняются тесты с физической нагрузкой, например, на велоэргометре или на бегущей дорожке. Если все эти диагностические пробы не выявят изменений, можно с большой вероятностью сказать, что ИБС и стенокардии у вас нет.
6. Принимать таблетки не 4 раза в день, как это прописал врач, а 2 раза, так как это удобнее. Некоторые лекарственные препараты из группы нитратов принимают 4 раза в день из-за короткого действия.
Правильное решение: существуют препараты длительного действия, активность которых в организме сохраняется 12–14 часов, а иногда сутки и больше. Лекарственные мази также могут быть хорошей профилактикой приступов стенокардии. Удобно использовать пластыри, содержащие нитроглицерин.
7. При болях в сердце сразу вызывать «скорую».
Правильное решение: первое, что нужно сделать, – остановиться, сесть, а ещё лучше – лечь. Если через полминуты боль не ушла, положите под язык таблетку нитроглицерина и подождите, пока она рассосётся.
Можно использовать капли, аэрозоли с нитратами. Если через 5 минут боль не проходит, надо принять ещё одну таблетку. Так с пятиминутными перерывами можно принять не более 3 таблеток. Если и тогда боль сохраняется, медлить больше нельзя – надо вызывать скорую.
Как справимся со стенокардией без головной боли?
Для профилактики сердечно-сосудистых заболеваний, и в частности предотвращения приступов стенокардии, ЭД Медицин предлагает натуральные, эффективные и – главное – не вызывающие побочных эффектов средства.
Кардио Саппорт – коллоидная фитоформула для эффективного комплексного оздоровления сердечно-сосудистой системы.
- улучшает коронарный кровоток и кровоснабжение сердца;
- повышает сократительную способность сердечной мышцы;
- стабилизирует клетки сердца, что уменьшает риск нарушения ритма сердечной деятельности;
- повышает минутный объём сердца;
- улучшает энергетические запасы сердца;
- повышает эффективность работы сердца при физической нагрузке, на фоне возрастных атрофически-дистрофических изменений миокарда.
АнгиΩмега Комплекс – коллоидная фитоформула для регуляции обмена холестерина – высокоэффективный натуральный безопасный препарат, активно защищающий сосуды и улучшающий микроциркуляцию крови.
Основное свойство АнгиΩмега Комплекса – предупреждение и остановка развития атеросклероза и роста холестериновых бляшек (основной причины развития стенокардии), улучшение обмена липидов и липидного спектра крови, а также состояния сосудов при атеросклерозе.
Ночной восстанавливающий BIA-гель – это уникальное средство с природным фито-мелатонином.
Фито-мелатонин повышает иммунитет, сопротивляемость болезням и неблагоприятным факторам окружающей среды, ускоряет процессы выздоровления.
Фито-мелатонин – мощнейший антиоксидант. Если другие антиоксиданты нейтрализуют только опредёленный тип свободных радикалов, то фито-мелатонин справляется практически со всеми известными веществами этого типа.
Ночной восстанавливающий BIA-гель с биоидентичным фито-мелатонином эффективен при полиморбидности – нескольких заболеваниях одновременно. Он способствует улучшению самочувствия и повышению качества жизни даже при хронических и длительно текущих заболеваниях.
Гель формирует полноценный сон, во время которого происходит самовосстановление организма, охватывающее нервную, костную, иммунную систему. В результате улучшается кровоток, активизируются процессы обновления, резко возрастает выработка омолаживающих гормонов, что увеличивает продолжительность жизни на 25–30%.
Схема приёма
Продукт | Дозировка (мл) | |||
утром | днём | вечером | перед сном | |
Кардио Саппорт | 5 | 5 | 5 | – |
АнгиΩмега Комплекс | 5 | – | – | 5 |
Ночной восстанавливающий BIA-гель Night Active Renovation 1 раз в день вечером | ||||
Продолжительность курса: 6–8 недель | ||||
Внимание! Копирование материалов без указания активной ссылки на ресурс https://mir-zdor.ru запрещено!
Источник
В конце 19 начале 20 века стенокардия была редким заболеванием, а в 21 веке она уже имеет характер неинфекционной пандемии. В РФ более 10 млн человек страдают ишемической болезнью сердца, из них более 3 млн человек имеют стабильную стенокардию. Половина пациентов со стенокардией младше 60 лет.
Что такое стенокардия
Стенокардия — это комплекс симптомов, который развивается при несоответствии потребностей сердца в кислороде и возможностями кровотока. Проявляется нехватка кислорода для миокарда следующими симптомами:
- чувством дискомфорта или болью в грудной клетке сжимающего, давящего характера;
- наиболее часто ощущается «за грудиной»;
- может иррадиировать в левую руку, шею, нижнюю челюсть, эпигастральную область.
Впервые это состояние было подробно описано в 1772 г. и названо синдромом «грудной жабы». Продолжительный дефицит кислорода может привести к инфаркту миокарда.
Часто, люди страдающие стенокардией, при очередном приступе, кладут таблетку нитроглицерина под язык, останавливаются, садятся и ждут когда “отпустит”. Кажется, все закончилось хорошо и можно продолжать заниматься дальше своими делами. Выяснилось, что даже окончание приступа не означает, что сердце работает как и прежде.
В течениие нескольких часов после приступа может быть нарушена сократимость этого участка миокарда, клетки сердца живы, но из-за дефицита кислорода перешли в энергосберегающий режим.
Симптомы
Основная жалоба — это боль в груди. Но сначала необходимо понять связана она с кровоснабжением сердца или нет. Сделать это не всегда просто, особенно у пожилых людей. Этому мешают проблемы со слухом, памятью и расплывчатое описание ощущений.

Главный симптом — это боль в груди. Но могут быть и другие проявления.
Боль должна быть связана с физической нагрузкой, эмоциями, холодом, возникать после обильного приема пищи или утром при пробуждении. Проходить через несколько минут отдыха или приема нитратов. Это можно отнести к классическим симптомам. Боль может отдавать в локоть, плечо, нижнюю челюсть, область эпигастрия. Но даже у одного человека места иррадиации боли могут меняться в течение суток.
Бывает, что приступы стенокардии чередуются с бессимптомной ишемией миокарда. Особенно это выражено у людей с сахарным диабетом, так как при нем поражаются нервные окончания и нарушается чувствительность.
Для правильной оценки симптомов нужно исключать заболевания позвоночника, желудочно-кишечного тракта, депрессии.
Причины
Раньше общепринятым было мнение, что стенокардия — это последствия развития атеросклероза. “Плохой” холестерин (липопротеиды низкой плотности) осаждается на стенках артерий. Происходит его накопление, появляется липидное пятно. Нарушается функция сосудов, запускается процесс воспаления, растет атеросклеротическая бляшка. Главное, чтобы фиброзная покрышка бляшки стала стабильной и не сформировался тромб. Когда сужение просвета сосуда станет значимым для питания сердца, могут появиться симптомы недостатка кислорода при физической нагрузке в виде боли.

Причиной дислипидемии и развитием атеросклероза могут быть генетические особенности. Либо нарушение липидного обмена следствие других причин:
- сахарный диабет, гипотиреоз, синдром Иценко-Кушинга, липодистрофия;
- проблема с оттоком желчи, цирроз печени ;
- хроническая почечная недостаточность;
- особенности образа жизни и питания;
- прием лекарственных средств, обладающие атерогенным эффектом (в-адреноблокаторы, эстрогены и прогестины, анаболические стероиды, кортикостероидные препараты, иммунодепрессанты, тиазидные диуретики, ретиноиды, ингибиторы протеаз).
Оказалось, что атеросклероз не единственная причина приступов стенокардии. Более того, было выявлено несоответствие: бляшки в коронарных артериях могли присутствовать и не вызывать симптомов, в то время как у других людей сужения просвета крупных артерий, питающих сердце, не было, а симптомы стенокардии были.
Проблема кровоснабжения выявилась на уровне мельчайших сосудов. Они не пропускали нужное количество крови из-за нарушения вазодилятации и избыточного сопротивления току крови. Это может быть вследствии дислипидемии, курения, а также инсулинорезистентности, дефицита эстрогенов у женщин в перименопаузальном периоде, оксидативного стресса и воспаления. Микрососудистая стенокардия чаще наблюдается у женщин, чем у мужчин.
Еще одна причина это спазм коронарных артерий. А также различные сочетания всех вышеперечисленных факторов.
Еще одним фактором влияющим на доставку кислорода может быть сама кровь. При анемии страдает транспортная функция крови и она не может переносить достаточное количество кислорода к сердцу, хотя сосуды могут работать правильно.
Классификация
Упрощенно стенокардию можно разделить на несколько видов.
Стабильная стенокардия — проявляется под нагрузкой, чем меньше выносливость миокарда и раньше появляются боли тем выше класс функциональный класс от I до IV.
Нестабильная стенокардия — может быть впервые возникшая, после перенесенного инфаркта.
Спонтанная стенокардия — при спазме коронарных артерий, не зависит от нагрузки.
Микрососудистая стенокардия — при нарушении работы микроциркуляторного русла.
Диагностика
Кажется, что достаточно сделать ЭКГ и все станет понятно. К сожалению, снять показания ЭКГ с приступом стенокардии в состоянии покоя маловероятно. Поэтому для получения точных данных используют множество диагностических способов от проб с физической нагрузкой, суточного ЭКГ-мониторирования до исследования тока крови с введением контрастного вещества.

Снять показания ЭКГ с приступом стенокардии в состоянии покоя маловероятно. Это компенсируется другими методами диагностики.
Порядок и способы диагностики должен определять врач. Обычно идут от простого к сложному:
- Лабораторные исследования: клинический анализ крови, глюкоза крови натощак, липидный профиль натощак, креатинин.
- Электрокардиография в покое и во время болевого приступа и с физической нагрузкой.
- Суточное мониторирование ЭКГ, если подозревается аритмия, вазоспастическая стенокардия или высока вероятность безболевой ишемии.
- Рентгенологическое исследование грудной клетки, если подозревается сердечная недостаточность или тяжелая легочная патология, если выслушиваются сердечные шумы.
- Эхокардиография, если подозревается сердечная недостаточность, есть изменения при тонов сердца, с блокадами ножек пучка Гиса, при выраженных изменениях на ЭКГ, сопутствующей гипертензией или сахарным диабетом.
- Визуализирующие методики в покое или с нагрузкой .
Лечение
Цель лечения это профилактика возникновения инфаркта миокарда или внезапной смерти, увеличение продолжительности жизни. Для этого нужно:
- Остановить прогрессирование атеромы.
- Стабилизировать бляшку, уменьшить ее воспаление и улучшить функцию эндотелия.
- Предупредить тромбообразование, если возникнет дисфункция эндотелия или разрыв бляшки.
- Восстановить поврежденную артерию, если она снабжает большой участок миокарда.
Уменьшение частоты и интенсивности приступов улучшает качество жизни.

Курение достаточно сильно влияет на развитие атеросклероза и, как следствие, стенокардии.
Прием лекарственных средств необходим, но важна и “домашняя работа”:
- избегать нагрузок, вызывающих боль;
- бросить курить и другие вредные привычки;
- придерживаться диеты для нормализации липидного профиля (средиземноморская диета);
- избегать самолечения фармакологическими препаратами, так как в составе основного лечения их будет немало;
- обучиться психологическим методикам для снятия стресса;
- выполнять рекомендации врача по дозированной физической нагрузке регулярно.
Препараты:
- антитромботические, для профилактики тромбозов (аспирин, плавикс);
- статины для нормализации липидного профиля крови (Крестор, Липримар);
- ингибиторы абсорбции холестерина, применяется в комплексе со статинами (Эзетрол);
- В-адреноблокаторы, снижают частоту сердечных сокращений, артериальное давление, помогают снять боль (Конкор);
- ингибиторы АПФ (Эналаприл);
- нитраты (нитроглицерин таблетки, нитроглицерин спрей);
- блокаторы кальциевых каналов (Амлодипин).
Как видим препаратов множество. Только доктор может подобрать нужные дозировки и сочетания препаратов, чтобы получить нужный эффект. Обычно на это требуется время, так как у каждого есть индивидуальные особенности, другие заболевания, противопоказания к тем или иным препаратам.
Также возможно хирургическое лечение для устранения атеросклеротических бляшек и восстановления адекватного кровоснабжения.
Литература:
- Фролова Е.В. СТАБИЛЬНАЯ СТЕНОКАРДИЯ: ПРИНЦИПЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ//Российский семейный врач 2008
- Суджаева О.А. ВОЗМОЖНОСТИ МЕТАБОЛИЧЕСКОЙ ТЕРАПИИ ПРИ МИКРОВАСКУЛЯРНОЙ СТЕНОКАРДИИ С УЧЕТОМ НОВОЙ ПАРАДИГМЫ РАЗВИТИЯ ИБС//Медицинские новости 2016
Источник

Стенокардия — это форма ишемической болезни сердца. Она встречается у половины пациентов, которым поставлен диагноз ИБС. Во время приступа человек испытывает удушье и сильную давящую боль в левой стороне груди. Такое состояние является следствием внезапного недостатка поступления крови в одну из важнейших мышц сердца — миокард.
Миокард отвечает за перекачивание крови и цикличность сокращения сердца. Как только в его работе возникают сбои, пульс может замедляться или угрожающе нарастать. Такое состояние может стать предвестником смертельно опасных недугов: сердечной недостаточности и инфаркта миокарда.
При стенокардии коронарное кровообращение восстанавливается самостоятельно. А в случае инфаркта кислородное голодание превышает порог, допустимый для сердечной мышцы и в ней происходят необратимые изменения
Стенокардия может возникать при физических нагрузках, сильном волнении, а на некоторых стадиях развития заболевания — в состоянии покоя и даже во время сна.
В молодом и среднем возрасте от стенокардии чаще страдают мужчины. Однако после 50-ти число женщин и мужчин, страдающих заболеваниями сердца, приблизительно одинаково.
Причины стенокардии
Главные причины возникновения стенокардии — сужение просвета коронарных сосудов. Такое состояние вызывает атеросклероз. Особенно тяжело приступы стенокардии происходят у людей, у которых поражено много артерий и участки стеноза протяженны.

Достаточно тяжело проходит лечение пациентов со смешанными причинами стенокардии. Например, когда к поражению атеросклерозом присоединятся спазм коронарных артерий и образование тромбов.
Основные причины возникновения стенокардии:
- сужение сосудов и мелких артерий в результате ангиоспазма. При этом патологию не сопровождает атеросклерозирование артерий;
- некоторые заболевания желудочно-кишечного тракта: диафрагмальная грыжа, язвенная болезнь пищевода, двенадцатиперстной кишки, желудка и желчекаменная болезнь;
- ряд инфекционных и аллергических патологий;
- поражения кровеносных сосудов сифилисом или ревматоидными заболеваниями. Это может быть аортит, периартериит, васкулит, эндартериит.
Факторы риска
Как бы ни хотелось избежать стенокардии, важно понимать — не все факторы риска можно скорректировать. К сожалению, шансы заболеть передаются по наследству. Приступы стенокардии почти неизбежно проявляются у пожилых людей.
Однако, есть немало факторов риска, с которыми можно и нужно бороться. Из жизни человека, склонного к заболеваниям сердца, достаточно исключить всего несколько опасных привычек — и свое разрушительное действие прекратит целый ряд факторов-провокаторов. Например, если человек изменит свои пищевые пристрастия, отдав предпочтение легкой, питательной, правильно приготовленной пище, его вес придет в норму. Снизится холестерин и артериальное давление. А значит, станет меньше факторов риска, из-за которых сердцу тяжелее справляться со своими задачами.
Среди факторов риска, которые можно устранить:
- повышенное содержание холестерина и других липидных фракций в крови. Это провоцирует отложение холестерина в артериях и еще большее сужение коронарного просвета, образование тромбов;
- избыточная масса тела;
- малоподвижный образ жизни;
- курение. Никотин вызывает кислородное голодание и искусственное сужение артерий. У курильщиков повышается артериальное давление и стенокардия наступает раньше, чем у тех, кто не имеет вредных привычек.
- высокие психоэмоциональные нагрузки и стресс. При этом происходит ангиоспазм и резкое повышение давления. Следствием может стать не только приступ стенокардии, но и инфаркт.
- прием женщинами гормональных контрацептивов.
Гораздо сложнее справиться с болезнью, если у вас наблюдаются следующие патологии:
- повышенное давление. Оно вызывает напряжение мышцы миокарда;
- общая слабость, интоксикация. Ослабленный организм плохо справляется с поставкой кислорода в сердечную мышцу, поэтому анемия часто влечет приступы учащенного сердцебиения;
- сахарный диабет;
- повышенная вязкость крови. Это приводит к возникновению тромбов, еще большему сужению просвета сосудов и слабости миокарда;
- дисфункция эндотелия;
- ранняя менопауза.
Особенно опасен метаболический синдром, когда у пациента присутствует сразу несколько факторов риска: лишний вес, высокое артериальное давление, повышенное содержание холестерина в крови.
Классификация заболевания
На основании особенностей клинической картины, причин возникновения приступа и степени опасности для пациента выделяют три основных типа стенокардии:
- Стабильная стенокардия. Это стенокардия напряжения, она появляется при физической нагрузке, занятиях спортом, излишне обильной еде, стрессе, при обострении хронических заболеваний.
Все перечисленные состояния вызывают сужение коронарных сосудов и провоцируют появление болевого синдрома. Приступ проходит в состоянии покоя, после того, как пациент принял нитроглицерин.
Как правило, болезнь протекает без видимых ухудшений на протяжении нескольких лет. Стабильная стенокардия в зависимости от уровня переносимости физической и эмоциональной нагрузки делится на латентную, легкую, среднюю и тяжелую. В своем худшем варианте приступ может развиться при неторопливой прогулке на расстояние более 100 м.
- Нестабильная стенокардия. С течением времени приступы становятся все тяжелее и продолжительнее, присоединяются дополнительные симптомы.
При нестабильной стенокардии боль за грудиной возникает даже без физических нагрузок и во время отдыха. В случае, если приступы происходят не чаще 1 раза в месяц, стенокардия представляет низкую степень опасности, если каждые 2 суток — среднюю степень опасности. Когда боль атакует чаще — это острая стенокардия покоя. Нестабильная стенокардия — это предвестник сердечного приступа или возможного инфаркта.
При нестабильной стенокардии пациент должен пройти обследование и лечение в условиях стационара.
- Вазоспастическая стенокардия. Случается в случае местного спазма коронарной артерии, при этом такое состояние не связано с атеросклерозом. Боль во время приступа сильная и продолжительная, приступ происходит вне зависимости от физической нагрузки, нередко — в постели. Вазоспастическая стенокардия может не сопровождаться болью, а только чувством сдавливания в груди.
Симптомы стенокардии

Пациент испытывает боли за грудиной или немного левее, в области сердца. Ощущения могут «отдавать» в левую часть тела — плечо, руку, челюсть, под лопатку. При нетипичном течении человек может почувствовать боль справа, в любой части туловища или в ноге.
Пациенты описывают боль по-разному, как сверлящую, сжимающую, давящую разной интенсивности. Иногда страдающие стенокардией люди испытывают ярко выраженный страх смерти.
Кроме того стенокардия имеет такие симптомы:
- нехватка воздуха;
- бледность кожи;
- вынужденное положение тела;
- руки человека холодеют и немеют;
- пульс учащается, потом становится редким;
- повышается артериальное давление.
Диагностика

Диагноз устанавливает врач на основании опроса пациента с учетом характера боли, ее расположения, длительности приступов. Обязательно будет принято во внимание снимается ли приступ приемом нитроглицерина.
При клиническом осмотре врач оценивает состояние кожи — есть ли признаки нарушения обмена веществ и атеросклероза. Для оценки состояния сердечно-сосудистой и дыхательной систем доктор измерит артериальное давление, проведет простукивание грудной клетки, прослушает тоны сердца и измерит пульс.
Аускультация тонов сердца — это прослушивание его работы при помощи стетофонендоскопа. В этом случае врач определит наличие шумов, характер биения сердца, сердечный ритм.
Пациенту необходимо сдать анализы на содержание:
- холестерина;
- АСТ и АЛТ;
- липопротеидов низкой и высокой плотности;
- креатинкиназы;
- глюкозы;
- электролитов;
- кардиальных тропонинов и маркеров, которые указывают на повреждения миокарда.
Для диагностики риска возникновения тромботических осложнений обязательно проводится коагулограмма.
Инструментальные методы:
- ЭКГ, особенно холтеровское мониторирование.
- Функциональные нагрузочные пробы (велгоэргометрия).
- Сцинтиграфия — поможет выявить пострадавшие от ишемии участки после специального введения изотопов таллия.
- Эхокардиография позволяет понять, в каком состоянии находятся сердечная мышца, сосуды, достаточно ли сердце наполнено кровью, есть ли утолщение миокарда.
- Коронарография — врач оценит, есть ли пораженные ли атеросклерозом сосуды сердца и насколько сужен просвет артерий. Для этого пациенту вводят рентгеноконтрастный препарат и оценивают состояние при помощи рентгеновских снимков.
Лечение стенокардии
Что надо делать во время приступа стенокардии? Первая помощь при приступе стенокардии — прием таблетки или спрея нитроглицерина. Если через 2 минуты боль не проходит, препарат можно использовать повторно.
При лечении стенокардии врач назначит антиишемические препараты — они регулируют потребность сердечной мышцы в кислороде. А также бета-блокаторы и антагонисты кальция. Для поддержания кровеносной системы врач порекомендует прием антисклеротических средств и антиоксидантов.
В сложных случаях назначают шунтирование и ангиопластику.
Прогноз и профилактика
Полностью вылечиться от стенокардии невозможно. Однако соблюдение рекомендаций врача, здоровый образ жизни, правильная лекарственная терапия задержат прогрессирование болезни. Врач может держать развитие стенокардии под контролем, но для этого пациент должен стать его союзником.
Лучшая профилактика развития болезни — исключить или свести к минимуму факторы риска. Прежде всего это контроль за психоэмоциональным состоянием, разумные физические нагрузки и борьба с лишним весом. Следует наблюдаться у врача и при малейшем ухудшении здоровья проходить диагностику.
Источник

