Головная боль лекция неврология

Лекция на тему «Головная боль»
Головная боль (цефалгия) – болевые ощущения в области мозгового черепа, частый симптом различных заболеваний и патологических состояний. Боли, локализующиеся ниже орбитоментальной линии (от наружного угла глаза к наружному слуховому проходу и далее к I шейному позвонку), относятся к лицевым (прозопалгия) и шейным.
По статистике в течение года 90% людей хотя бы раз испытывают головную боль.
Головная боль может быть первичная и вторичная. В 99% случаев у больных диагностируют первичные головные боли (как самостоятельный симптом), а у остальных 1% пациентов головная боль является причиной какого-либо заболевания, то есть являться вторичной.
По механизму возникновения головную боль разделяют на 6 типов.
Типы головной боли | Патофизиологические механизмы головной боли |
сосудистая | спазм или дилатация артерий, недостаточность тонуса вен, гемореологические нарушения с замедлением кровотока, гипоксией |
мышечного напряжения | активация передачи импульса в нервно-мышечном синапсе, мышечного напряжения по сегментарному механизму |
ликвородинамическая | повышение или понижение внутричерепного давления, дислокация интракраниальных структур на фоне нормального внутричерепного давления |
невралгическая | раздражение нерва эндоневральным или экстраневральным патологическим процессом, очаги патологической активности в антиноцицептивной системе |
смешанная | комбинированное действие сосудистого, мышечного, ликвородинамического, невралгического механизмов и психалгии |
психалгия (центральная головная боль) | отсутствие сосудистого, мышечного, ликвородинамического, невралгического механизмов; дисфункция центральной ноцицептивной системы при нарушении обмена моноаминов и эндогенных опиатов в ЦНС |
_________________________________________________________________________________
Ткань головного мозга не имеет болевых окончаний, поэтому головная боль возникает со стороны близ лежащих к мозгу анатомических структур.
_________________________________________________________________________________
Головная боль (вторичная) может быть вызвана
-острыми нарушениями мозгового кровообращения, чаще кровоизлиянием;
-черепно-мозговой травмой;
-инфекционными заболеваниями;
-интоксикациями;
-опухолями головного мозга;
-повышением внутричерепного давления;
-воспалительными поражениями оболочек мозга,
-заболеваниями пазух носа (гайморовой, лобной);
-сосудистыми заболеваниями (гипертоническая болезнь, гипотония);
-хронической сердечно-сосудистой недостаточностью;
-поражением шейных корешков спинного мозга, периваскулярных нервных сплетений крупных кровеносных сосудов головы (шейная мигрень и др.)
Из первичной головной боли чаще всего встречаются
-головная боль напряжения
-кластерные головные боли
-мигрень
Головная боль напряжения (синоним: головная боль мышечного напряжения) – умеренной интенсивности или слабая тупая ноющая диффузная боль, захватывающая всю голову по типу «шлема», «каски», «обруча» с преобладанием затылочно-теменных или теменно-лобных областей. Боль обычно носит не пульсирующий характер. Головная боль напряжения сочетается с другими алгическими синдромами (кардиалгии, абдоминалгии, дорсалгии и др.) и психовегетативным синдромом, при этом преобладают депрессивные или тревожно-депрессивные эмоциональные расстройства.
Ею страдают 40% населения.
Патогенез: мышечное напряжение перикраниальных мышц. Часто отмечается лёгкая болезненность перикраниальных мышц и мышц воротниковой зоны, шеи, надплечий при пальпации.
Головная боль напряжения может быть хроническая; эпизодическая. Длительность от 30 минут до 7 дней и до 180 дней в году.
Провоцирующие факторы:
-психоэмоциональное, умственное и физическое перенапряжение,
-перемена погоды и геомагнитной обстановки,
-переохлаждение и перегревание,
-предменструальный синдром
-голод или переедание, приём спиртного
-недосыпание или сон более 10 часов
-яркий свет и сильный шум, резкий запах
-сексуальная активность
-укачивание
-нахождение в душном помещении
При приступе головной боли напряжения, как правило, отмечается
-повышенная раздражительность;
-сниженное настроение;
-свето-шумо-чувствительность;
-утомлямость;
-плохой сон;
-анорексия.
Основные направления терапии головной боли напряжения:
1. При эпизодической головной боли напряжения:
-аспирин, парацетамол, парацетамол в сочетании с кофеином;
-диазепам 5-30 мг/сут в/м или внутрь с аспирином или парацетамолом.
2. При хронической головной боли напряжения:
-амитриптилин по 20 мг (2 мл) в/м или 25 мг/сут внутрь с увеличением дозы до 75-100 мг/сут;
-флуоксетин (прозак, профлузак), пароксетин (паксил), циталопрам (ципрамил) 20 мг/сут однократно в утренние часы в течение 6-8 нед. (антидепрессанты из группы селективных ингибиторов обратного захвата серотонина).
Пучковая (кластерная) головная боль (болезнь Хортона) — приступообразные интенсивные головные боли в области глазного яблока и в периорбитальной зоне в виде серий (пучков), сопровождающиеся вегетативными проявлениями на стороне боли (покраснение глаза, заложенность одной половины носа), психомоторным возбуждением.
Мигрень (гемикрания по Галену) — это пароксизм (приступ) интенсивной пульсирующей головной боли, периодически повторяющиеся, локализующиеся чаще всего в одной половине головы, преимущественно в лобно-височно-теменно-глазничной области и сопровождающиеся в большинстве случаев тошнотой, иногда рвотой, непереносимостью яркого света, громких звуков, сонливостью и вялостью после приступа.
Приступам мигрени повержены от 12 до 18% населения Земли.
Патогенез мигрени до конца не изучен (скорее сосудистый – стойкое сужение во время приступа).
Заболевание имеет наследственную предрасположенность.
Чаще болеют женщины (соотношение женщины : мужчины — 3:1).
Классификация мигрени:
1. Без ауры (простая мигрень).
2. С аурой (классическая, ассоциированная):
-офтальмическая форма;
-с пролонгированной аурой;
-семейная гемиплегическая;
-базилярная;
-мигренозная аура без головной боли;
-мигрень с остро начавшейся аурой;
-офтальмоплегическая;
-ретинальная;
-периодические синдромы детского возраста;
-доброкачественные пароксизмальные головокружения у детей;
-альтернирующая гемиплегия у детей.
Провоцирующие факторы:
-психоэмоциональное, умственное и физическое перенапряжение,
-перемена погоды и геомагнитной обстановки,
-переохлаждение и перегревание,
-предменструальный синдром, климакс,
-голод или переедание,
-приём определённого вида пищи (для каждого пациента – свои),
-яркий свет и сильный шум,
-укачивание,
-нахождение в душном помещении
Клиническая картина. Основное клиническое проявление мигрени — приступобразная головная боль, которая чаще локализуется в одной половине головы, носит интенсивный и часто пульсирующий характер. Нередко головной боли предшествует продромальный период:
-ухудшение настроения;
-раздражительность;
-тревожность;
-аура.
Аура — комплекс фокальных преходящих неврологических симптомов, предшествующих приступу боли (продром) или возникающих на высоте болевых ощущений:
-офтальмическая — гомонимные зрительные нарушения в виде зигзагов, искр, сочетающихся с мерцающим спиралеподобным контуром;
-гемипарестетическая — парестезии или ощущение онемения, возникающие локально и распространяющиеся медленно на половину тела;
-паралитическая (гемиплегическая) — односторонняя слабость в конечностях;
-афатическая — речевые нарушения;
-базилярная – головокружение системного характера, атаксия, нистагм и шум в ухе;
-ретинальная – ухудшение зрения на один глаз;
-офтальмоплегическая – парез взора
-периодические синдромы детского возраста (рвота, боли в животе);
-доброкачественные пароксизмальные головокружения у детей;
-альтернирующая гемиплегия у детей – гемиплегия с одной стороны и парез черепно-мозгового нерва с другой.
Приступ мигрени может возникнуть в любое время суток. Продолжительность приступа от 1-2 до 72 ч. Боль усиливается постепенно. Больные стараются лечь и заснуть.
Другие характерные симптомы приступа мигрени:
-тошнота и рвота, чаще возникающие к концу болевого эпизода;
-озноб;
-потливость;
-повышение температуры тела;
-сухость во рту и другие вегетативные симптомы.
Мигрень без ауры:
1. Минимум 5 атак головной боли, отвечающих нижеперечисленным критериям;
-длительность атаки 4-72 ч (без лечения или при безуспешном лечении);
-головная боль односторонняя, пульсирующая, средней или значительной интенсивности;
-боль снижает активность больного;
-боль усиливается при монотонной работе или ходьбе.
2. Хотя бы один из сопутствующих симптомов:
-тошнота;
-рвота;
-свето- и/или звукобоязнь.
Мигрень с аурой:
-минимум 2 атаки, отвечающие приведенным выше критериям;
-мигренозные атаки с полной обратимостью одного симптома ауры или более и ни один из симптомов ауры не длится более 60 мин;
-между аурой и началом головной боли проходит менее 60 мин.
После окончания приступа наблюдается посприступный период, который длится несколько дней и сопровождается сильной слабостью, снижением работоспособности, депрессией.
Частота приступов – от 1-2 в месяц до 10 в месяц.
Иногда встречается аура без мигрени (обезглавленная мигрень): наличие локальных, чаще всего зрительных и вестибулярных, нарушений без последующего возникновения головной боли.
Осложнения мигрени:
-мигренозный статус (длительность приступа более 72 ч);
-мигренозный инсульт и инфаркт мозга,
-эпилепсия.
Основные направления терапии мигрени – лечение приступа и его профилактика:
1. Купирование боли:
-ацетилсалициловая кислота 500 мг в таблетках или в более быстродействующей шипучей форме;
парацетамол 1000 мг;
-седалгин, спазмовералгин по 1-2 таблетке;
-суматриптан (имигран), 6 мг подкожно или внутрь или золмитриптан (зомиг) 2,5 мг внутрь (серотонинэргические средства – сужает расширенные во время приступа сосуды головного мозга);
-эрготамина гидротартрат 1 мг внутрь или кафергот по 1-2 табл. или 0,5-1,0 мл 0,05% р-ра эрготамина в/в или в/м (если головная боль не прекращается в течение 30 мин, вводят еще 0,5 мг дигидроэрготамина; дигидергот в форме назального спрея по 1 дозе в каждую ноздрю, максимально 4 дозы в течение суток.
2. Уменьшение тошноты и рвоты:
-прохлорперазин (компазин) 5-10 мг в/м;
-галоперидол 0,4-1,0 мл 0,5% р-ра в/м;
-метоклопрамид 10 мг в/м.
3. Снотворные и седативные средства:
-реланиум 2 мл 0,5% р-ра в/м или в/в;
-флуразепам 15-60 мг внутрь.
4. При тяжелых приступах головной боли, неэффективности вазоконстрикторов (эрготамин, суматриптан) и угрозе развития мигренозного статуса — наркотические анальгетики:
-кодеин (30-60 мг);
-морфин (4-8 мг) каждые 3-4 ч.
5. При развитии мигренозного статуса:
-преднизолон 30-90 мг в/в капельно;
-фуросемид 40 мг в/в;
-глюкоза 20 мл 40% р-ра в/в струйно.
Показания к госпитализации. Мигренозный статус.
Медикаментозная профилактика приступа:
-β-блокаторы и антагонисты кальция (конкор и амлодипин)
-трициклические антидепрессанты (амитриптилин)
-противосудорожные (вальпроат, топирамат)
Пучковая (кластерная) головная боль (болезнь Хортона) — приступообразные интенсивные головные боли в области глазного яблока и в периорбитальной зоне в виде серий (пучков), сопровождающиеся вегетативными проявлениями на стороне боли (покраснение глаза, заложенность одной половины носа), психомоторным возбуждением.
Патогенез пучковой (кластерной) головной боли (болезни Хортона) не ясен. Возможно, он связан с расширением глазничной артерии на фоне повышенного содержания болевых нейропептидов и активацией чувствительных волокон тройничного нерва.
Кластерная головная боль возникает менее чем у 0,5% людей.
Болезнь поражает преимущественно мужчин среднего возраста.
Приступы длятся от 10-15 минут до 3 ч в виде серии от 1 до 4-5 болевых приступов. Часто возникают ночью в одно и то же время. Длятся 2-6 недель, затем исчезают на несколько месяцев или даже лет. Тошнота и рвота возникают лишь в 20-30% случаев.
Диагностические критерии
1. По крайней мере 5 приступов сильной односторонней боли в глазничной, надглазничной или височной областях, продолжающихся без лечения 15-180 мин.
2. Один из следующих симптомов на стороне головной боли
- покраснение носа;
- слезотечение;
- заложенность носа;
- ринорея;
- потливость лба и лица;
- миоз;
- птоз;
- отёк века.
3. Частота приступов 1-8 в неделю.
Основные направления терапии пучковой (кластерной) головной боли (болезни Хортона):
-суматриптан 6 мг подкожно;
-эрготамин или дигидроэрготамин в/в (см. выше);
-лидокаин 1 мл 4% р-ра в нос;
-ингаляции кислорода в течение 10 мин со скоростью 7 л/мин;
-преднизолон по 30-90 мг в/в капельно;
-кодеин по 30- 60 мг каждые 3-4 ч.
Абузусная головная боль – головная боль (ГБ), связанная с избыточным приёмом лекарственных средств (ЛС), определяется как хроническая цефалгия, возникающая в течение 15 дней в месяц и чаще, которая развивается в результате чрезмерного приёма любых обезболивающих препаратов и регрессирует после отмены этих ЛС. Другими терминами, определяющими эту форму ГБ, являются “лекарственно-индуцированная головная боль – ЛИГБ”, “абузусная ГБ”, “рикошетная ГБ”.
В Международной классификации болезней ГБ выделяют несколько форм цефалгии, связанной с избыточным приёмом обезболивающих ЛС, в зависимости от класса препарата, которым злоупотребляет пациент: простые анальгетики, комбинированные анальгетики, препараты эрготамина, триптаны, опиаты.
Пациенты с наиболее тяжёлой ЛИГБ могут злоупотреблять приёмом сразу нескольких классов препаратов для купирования приступа ГБ.
ЛИГБ является формой вторичной ГБ и всегда развивается из другой формы первичной или реже вторичной цефалгии.
Согласно результатам европейских и североамериканских исследований, распространенность ЛИГБ в популяции составляет 1–2 %
Первичной формой ГБ для 65 % пациентов с ЛИГБ является мигрень, для 27 % – ГБ напряжения (ГБН), для 8% – сочетание мигрени и ГБН или другая форма цефалгий. Женщины более подвержены развитию ЛИГБ.
Первичная ГБ до развития ЛИГБ протекает, как правило, длительно – в среднем 20,4 года. Средняя продолжительность частого использования обезболивающих препаратов составляет 10,3 года, а средняя продолжительность хронической ГБ на момент обращения – 5,9 года.
Рекомендации по терапии периода отмены включают регидратацию, применение анальгетиков, транквилизаторов, нейролептиков, антидепрессантов, вальпроатов, внутривенное введение дигидроэрготамина, кислорода и электрическую стимуляцию.
Источник

ГОЛОВНАЯ БОЛЬ Кафедра неврологии лечебного факультета д. м. н. Каракулова Ю. В. Амелин А. В. 2004

Человек, страдающий головной болью, является медицинской сиротой. Он проходит путь от офтальмолога к отолярингологу, неврологу, стоматологу, психиатру, хиропрактику. Ему назначают массу анализов и дают огромное количество лекарств, а в конце концов очень часто он остается один на один со своей головной болью [R. C. Packard, 1979]. Амелин А. В. 2004

ГОЛОВНЫЕ БОЛИ – ЭТО Любые боли и чувство дискомфорта, локализованные в области головы (Harrisson D. , 1993). Амелин А. В. 2004

ЭПИДЕМИОЛОГИЯ • 86 -90% населения планеты Земля периодически испытывают головные боли. • Головная боль является ведущей жалобой более, чем при 45 различных заболеваниях. • В 94 -96% случаев головные боли являются идиопатическими, первичными. Амелин А. В. 2004

• • СТРУКТУРЫ, ОТВЕТСТВЕННЫЕ ЗА ВОЗНИКНОВЕНИЕ БОЛИ В ОБЛАСТИ ГОЛОВЫ: Черепные нервы (V- тройничный, IX языкоглоточный, X – блуждающий) и 3 верхних шейных корешка спинного мозга; Твердая мозговая оболочка (базальная зона, стенки венозных синусов); Менингеальные, внечерепные артерии и вены; Ткани, покрывающие череп (кожа, мышцы, сухожилия, апоневроз, надкостница). Амелин А. В. 2004

ПАТОФИЗИОЛОГИЧЕСКИЕ МЕХАНИЗМЫ ГОЛОВНОЙ БОЛИ 1. Сосудистый a) b) c) d) 2. 3. 4. 5. Гипотонический Гипертонический Венозный Гемореологический Мышечный Ликвородинамический Невралгический Сочетанный Амелин А. В. 2004

ВТОРАЯ РЕДАКЦИЯ МЕЖДУНАРОДНОЙ КЛАССИФИКАЦИИ ГОЛОВНОЙ БОЛИ (2003 Г) Группа первичных головных болей 1. МИГРЕНЬ 2. ГОЛОВНАЯ БОЛЬ НАПРЯЖЕНИЯ 3. ПУЧКОВАЯ (КЛАСТЕРНАЯ) ГОЛОВНАЯ БОЛЬ И ДРУГИЕ ТРИГЕМИНАЛЬНЫЕ АВТОНОМНЫЕ (ВЕГЕТАТИВНЫЕ) ЦЕФАЛГИИ 4. ДРУГИЕ ПЕРВИЧНЫЕ ГОЛОВНЫЕ БОЛИ Амелин А. В. 2004

ВТОРАЯ РЕДАКЦИЯ МЕЖДУНАРОДНОЙ КЛАССИФИКАЦИИ ГОЛОВНОЙ БОЛИ (2003 г. ) Группа вторичных (симптоматических) головных болей 5. Головные боли, связанные с травмой головы и/или шеи 6. Головные боли, связанные с поражением сосудов головного мозга и шеи 7. Головные боли, связанные с несосудистыми внутричерепными поражениями 8. Головные боли, связанные с различными веществами или их отменой 9. Головные боли, связанные с инфекциями Амелин А. В. 2004

ВТОРИЧНЫЕ СИМПТОМАТИЧЕСКИЕ ГОЛОВНЫЕ БОЛИ (ПРОДОЛЖЕНИЕ) 10. Головные боли, связанные с нарушением гомеостаза 11. Головные и лицевые боли, связанные с патологией черепа, шеи, глаз, ушей, полости и пазух носа, зубов, ротовой полости и др. 12. Головные боли, связанные с психическими заболеваниями 13. Краниальные невралгии и центральные причины лицевой боли 14. Другие головные боли, краниальные невралгии, центральные или первичные Амелин А. В. 2004 лицевые боли

Эпидемиология мигрени • 15 -20% населения планеты • женщины > мужчины • 30 -50 лет – приступы наиболее интенсивны • европейцы, жители городов, интеллигенция • только 15 -30% обращаются к врачу • лишь 2% к специалисту по головной боли Амелин А. В. 2004
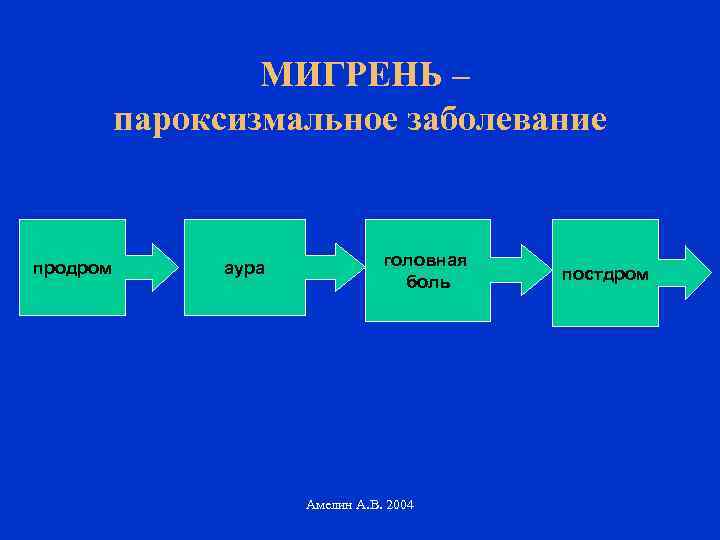
МИГРЕНЬ – пароксизмальное заболевание продром аура головная боль Амелин А. В. 2004 постдром

ФАЗА ПРОДРОМА: • Повышенная чувствительность к запахам • Свето- и звукобоязнь • Изменение настроения • Раздражительность • Утомляемость • Нарушение внимания • Головокружение • Жажда • Снижение аппетита • Слабость • Напряжение мышц шеи Амелин А. В. 2004

АУРА – это комплекс обратимых неврологических симптомов, возникающих перед или в самом начале приступа мигрени, длительностью от 5 до 60 минут Амелин А. В. 2004

МИГРЕНЬ Диагностические критерии 1. 5 приступов, отвечающих критериям 2 -5 2. Продолжительность приступов 4 -72 часа 3. Головная боль имеет как минимум 2 из следующих характеристик: ü ü односторонняя локализация пульсирующий характер интенсивность боли от средней до значительной усиление головной боли после обычной физической активности (ходьба, подъем по лестнице) 4. Головная боль сопровождается как минимум 1 из следующих симптомов: ü ü тошнота и/или рвота свето- и/или звукобоязнь 5. Не связана с другими причинами (нарушениями) Амелин А. В. 2004

Классификация мигрени (МКГБ, 2003) 1. 1. Мигрень без ауры 1. 2. Мигрень с аурой 1. 2. 1. Типичная аура с мигренозной ГБ 1. 2. 2. Типичная аура с немигренозной ГБ 1. 2. 3. Типичная аура без ГБ 1. 2. 4. Семейная гемиплегическая мигрень 1. 2. 5. Спорадическая гемиплегическая мигрень 1. 2. 6. Базилярный тип мигрени Амелин А. В. 2004

Классификация мигрени (МКГБ, 2003) (продолжение) 1. 3. Детские периодические синдромы – пердшественники мигрени 1. 3. 1. Циклическая рвота 1. 3. 2. Абдоминальная мигрень 1. 3. 3. Доброкачественное пароксизмальное головокружение у детей 1. 4. Ретинальная мигрень 1. 5. Осложнения мигрени 1. 5. 1. Хроническая мигрень 1. 5. 2. Мигренозный статус 1. 5. 3. Персистирующая аура без инфаркта 1. 5. 4. Мигренозный инфаркт 1. 5. 5. Мигрень – триггер эпилептического припадка 1. 6. Возможная мигрень А. В. 2004 Амелин

ПРОВОЦИРУЮЩИЕ ФАКТОРЫ Амелин А. В. 2004

Быстрая диагностика мигрени. ID мигрень анкета Вопросы анкеты За последние 3 месяца сопровождалась ли ваша головная боль следующими симптомами: 1. Тошнотой или рвотой? ДА____ НЕТ____ 2. Непереносимостью света и звуков? ДА ____ НЕТ ____ 3. Ограничивала ли головная боль вашу работоспособность, учебу или повседневную активность как минимум на один день? ДА ____ НЕТ ____ Амелин А. В. 2004

Патогенез мигрени • Сосудистые теории (Вольфа; шунта; тромбоцитарная) • Серотониновая теория • Нейрососудистая теория (тригеминоваскулярная) • Церебральная (кортикальная депрессия) Амелин А. В. 2004
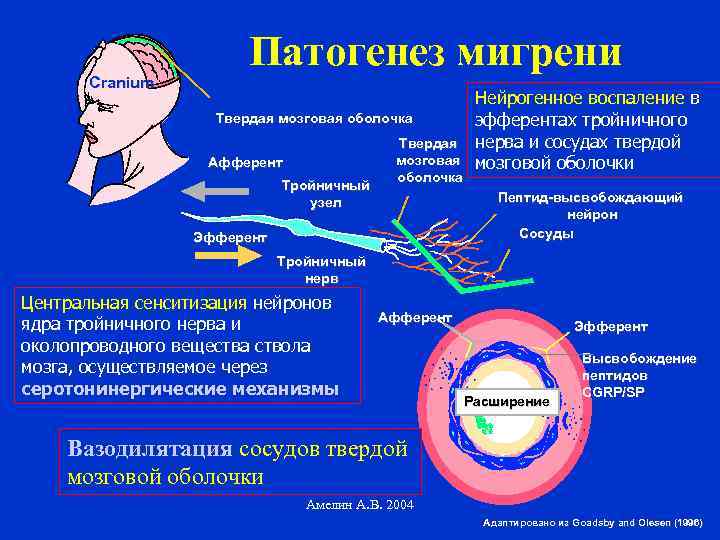
Cranium Патогенез мигрени Твердая мозговая оболочка Афферент Тройничный узел Твердая мозговая оболочка Нейрогенное воспаление в эфферентах тройничного нерва и сосудах твердой мозговой оболочки Пептид-высвобождающий нейрон Сосуды Эфферент Тройничный нерв Центральная сенситизация нейронов ядра тройничного нерва и околопроводного вещества ствола мозга, осуществляемое через серотонинергические механизмы Афферент Эфферент Расширение Высвобождение пептидов CGRP/SP Вазодилятация сосудов твердой мозговой оболочки Амелин А. В. 2004 Адаптировано из Goadsby and Olesen (1996)

Периферическая локализация серотониновых 5 НТ 1 рецепторов на афферентных волокнах тройничного нерва и сосудах оболочки мозга • 5 НТ 1 D рецепторы расположены пресинаптически (окончания тройничного нерва); • 5 НТ 1 В рецепторы расположены постсинаптически (стенка сосуда); Амелин А. В. 2004

ЛЕЧЕНИЕ МИГРЕНИ • Купирование приступа (абортивное) • Межприступное лечение (профилактическое) Амелин А. В. 2004

ГРУППЫ ПРЕПАРАТОВ, ПРИМЕНЯЕМЫЕ ДЛЯ ЛЕЧЕНИЯ ПРИСТУПА МИГРЕНИ Препараты с неспецифическим механизмом действия* 1. Анальгетики : Парацетамол, Кодеин 2. Нестероидные противовоспалительные средства (НПВС): Аспирин, Нурофен, Кетопрофен, Ксефокам, Кетонал, Мирлокс, Кеторолак, Диклофенак и др. Амелин А. В. 2004

ПРЕПАРАТЫ, ПРИМЕНЯЕМЫЕ ДЛЯ ЛЕЧЕНИЯ ПРИСТУПА МИГРЕНИ Препараты со специфическим механизмом действия 3. Селективные агонисты 5 НТ 1 рецепторов, «триптаны» : Суматриптан (Имигран, Амигренин), Золмитриптан (Зомиг), Наратриптан (Нарамиг), Элетриптан (Релпакс) 4. Неселективные агонисты 5 НТ 1 рецепторов, эрготамин-содержащие препараты : Эрготамина тартрат, Кофергот, Саридон, Мидрин, Солпадеин, Мигренол Вспомогательные средства** Метоклопрамид, Домперидон Амелин А. В. 2004

Ступенчатая схема лечения мигрени триптан или опиоидный анальгетик Комбинированные анальгетики * или Ненаркотический (неопиоидный) анальгетик триптан * *адъювантные средства: психотропные, кортикостероиды, противорвотные Амелин А. В. 2004

5 НТ 1 агонисты (Триптаны) • Препараты, специально разработанные для лечения мигрени • Воздействуют на патогенетические механизмы мигренозной цефалгии • Эффективно купируют все основные симптомы: – Головная боль – Тошнота, рвота – Свето- и звукобоязнь Амелин А. В. 2004 Амелин АВ Современная фармакотерипия приступа мигрени, Санкт-Петербург 2005: 34 -40

Показания для профилактического лечения мигрени (IHS, 2000) • два и более приступа мигрени в месяц, на протяжении последних 6 месяцев, с существенным нарушением самочувствия и ограничением дееспособности больного; • низкая эффективность препаратов, применяемых для лечения приступа и/или наличие противопоказаний к их применению; • специальные обстоятельства: гемиплегическая форма мигрени или мигрень с редкими приступами, но с устойчивыми очаговыми неврологическими симптомами и высоким риском развития инсульта; Амелин А. В. 2004

Рекомендации изменения образа жизни для предупреждения приступов мигрени • Исключить или значительно ограничить потребление продуктов, содержащих тирамин (сыр, шоколад, какао, кофе, чай, маринады, цитрусовые плоды, орехи, яйца, помидоры) • Поддерживать адекватный режим питания • Ограничить потребление алкоголя, особенно красного вина • Прекратить или значительно уменьшить курение • Избегать физического переутомления, Амелин внезапного изменения А. В. 2004 образа жизни

Рекомендации изменения образа жизни для предупреждения приступов мигрени • Увеличить аэробную физическую активность (ходьба 30 -45 мин не менее 4 дней в неделю) • Нормализовать режим сна (вредны как недостаточный, так и избыточный сон) • Предупреждать ситуации, приводящие к избыточному эмоциональному напряжению • Ограничить время контакта с источниками яркого света (солнечный свет, монитор компъютера, телевизор), резкого запаха (краски, парфюмерия), интенсивного шума Амелин А. В. 2004

Препараты, используемые для профилактической терапии мигрени • Антиконвульсанты (препараты вальпроевой кислоты, топирамат, габапентин) • Антидепрессанты (амитриптилин, флуоксетин, флувоксамин, пароксетин, сертрамин, упталопрам) • Бета-блокаторы (пропранолол, атенолол) • Блокаторы кальциевых каналов (верапамил, пифедипин, дилтиазем) • Антагонисты серотонина (метисергид, ципрогептадин, пизотифен) • Другие (рибофлавин, магнезия, ботулотоксин, аспирин) Амелин А. В. 2004

ГОЛОВНАЯ БОЛЬ НАПРЯЖЕНИЯ (классификация МКГБ, 2003) 2. 1. Нечастая ГБН (не чаще 1 раза в месяц) 2. 1. 1. Нечастая ГБН с напряжением перикраниальных мышц 2. 1. 2. Нечастая ГБН без напряжения перикраниальных мышц 2. 2. Частая эпизодическая ГБН (1 -15 раз в месяц) 2. 2. 1. Частая ГБН с напряжением перикраниальных мышц 2. 2. 2. Частая ГБН без напряжения перикраниальных мышц Амелин А. В. 2004

ГОЛОВНАЯ БОЛЬ НАПРЯЖЕНИЯ (классификация МКГБ, 2003) 2. 3. Хроническая ГБН (более 15 дней в месяц) 2. 2. 1. Хроническая ГБН с напряжением перикраниальных мышц 2. 2. 2. Хроническая ГБН без напряжения перикраниальных мышц 2. 4. Возможная ГБН 2. 4. 1. Возможная нечастая ГБН 2. 4. 2. Возможная частая ГБН 2. 4. 3. Возможная хроническая ГБН Амелин А. В. 2004

ГОЛОВНАЯ БОЛЬ НАПРЯЖЕНИЯ Диагностические критерии 1. 10 приступов, отвечающих критериям 2 -5 2. Продолжительность головной боли от 30 минут до 7 дней 3. Головная боль соответствует клиническим характеристикам головной боли напряжения: 4. Головная боль сопровождается обоими из следующих симптомов: ü отсутствие тошноты или рвоты (возможно снижение аппетита) ü только светобоязнь или только звукобоязнь 5. Не связана с другими причинами (нарушениями) Амелин А. В. 2004

Клинические характеристики головной боли н
