Анизокория с головными болями
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 28 декабря 2018;
проверки требуют 8 правок.
Анизокори́я — симптом, характеризующийся разным размером зрачков правого и левого глаза. Как правило, один зрачок ведёт себя нормально, а второй находится в зафиксированном положении.
Причины[править | править код]
При отсутствии каких-либо повреждений радужной оболочки или глазного яблока анизокория обычно является следствием поражения эфферентных нервных волокон (парасимпатическая иннервация) в глазодвигательном нерве, контролирующем движения зрачка или симпатических нервных волокон, идущих от цилиоспинального центра.
Анизокория является составной частью синдрома Эйди и синдрома Аргайла Робертсона[1].
Некоторые лекарства и психоактивные вещества могут воздействовать на зрачок, например, пилокарпин, кокаин, тропикамид, амфетамины (например, «экстази»), скополамин. Подобные этим алкалоиды, содержащиеся в растениях семейства паслёновых, могут также вызвать анизокорию.
Анизокория — составной симптом, он состоит из двух противоположных действий зрачка: миоза (сужения зрачка относительно нормы) и мидриаза (соответственно, расширения).
Интерпретация[править | править код]
Клинически важно установить какой из зрачков находится в патологическом состоянии.
Если меньший из двух зрачков не реагирует на снижение яркости света (не расширяется в сумраке), это может свидетельствовать о недостаточности симпатической иннервации, как, например, при синдроме Горнера.
Если же патологическим оказывается зрачок большего диаметра, то есть он не реагирует на увеличение яркости света, нужно думать о недостаточности парасимпатической иннервации, например при патологии глазодвигательного нерва.
Симптом Гунна (Marcus Gunn), при котором наблюдается усиление содружественной реакции на свет на больном глазу (при поражении афферентных нервных путей), не вызывает анизокорию.
При анизокории необходимо определить, какой из глаз патологически расширен или сужен. Признаком патологии служит одновременный птоз верхнего века, как, например, при синдроме Горнера или при патологии глазодвигательного нерва.
Анизокория обнаруживается при[править | править код]
- употреблении наркотиков;
- кровоизлиянии (травматических гематомах (эпидуральных, субдуральных)) или опухоли, давящих на нервные пути или зрительные центры;
- нарушениях мозгового кровообращения;
- инфекциях: нейросифилисе, эпидемическом энцефалите;
- рассеянном склерозе;
- заболеваниях внутренних органов, не вовлекающих систему иннервации глаза, а действующих рефлекторно (туберкулёзные поражения верхушки лёгкого (симптом Роке), заболевания органов брюшной полости);
- заболеваниях радужной оболочки;
- тупой травме глаза с повреждением сфинктера зрачка;
- врождённый дефект зрачка.
Если анизокория сочетается с острой сильной головной болью, психическими расстройствами, спутанным сознанием, она может свидетельствовать о тяжёлом патологическом процессе в головном мозге, который требует неотложной медицинской помощи, и, возможно, срочного хирургического вмешательства.
См. также[править | править код]
- Миоз
- Мидриаз
Примечания[править | править код]
Литература[править | править код]
- Справочник по невропатологии / Под. ред. Е. В. Шмидта // М.: Медицина, 1981.
Ссылки[править | править код]
- Анизокория
- Anisocoria
- Анизокория на NeuroSys.ru, с возможной консультацией врача онлайн
Источник
Врач-офтальмолог Е. Н. Удодов, г. Минск, Беларусь.
Анизокория это симптом, при котором зрачки правого и левого глаза отличаются по размеру. Данное состояние достаточно часто встречается в практике врачей и не всегда означает наличие какой-либо патологии в организме. Считается, что у 20% населения может иметь место физиологическая анизокория.
В норме ширина зрачков при обычном освещении должна составлять 2-4 мм, а в темноте – 4-8 мм. Разница между ними – не более 0,4 мм. На ярком свету и в темноте они отвечают равномерным сужением или расширением. Размер зрачков регулируется совместным действием мышц радужки – m. sphincter pupillae (суживающая) и m. dilatator pupillae (расширяющая). Их работа координируется вегетативной нервной системой: парасимпатическая вызывает сужение зрачка, а симпатическая – его расширение.
Сам по себе разный размер зрачков редко вызывает жалобы. Чаще дискомфорт приносят сопутствующие симптомы вызывающих анизокорию состояний (например, диплопия, фотофобия, боль, птоз, затуманенность, ограничение подвижности глазных яблок, парестезии и т.д).
Физиологическая анизокория
Не является патологией и рассматривается, как вариант нормы.
Характерные проявления:
• Анизокория выражена больше в темноте;
• реакция на свет сохранена, правильная;
• обычное различие в размерах зрачков до 1мм;
• при закапывании капель, расширяющих зрачок, симптом исчезает;
• при анизокории более 1 мм и наличии птоза в дифференциальной диагностике помогает кокаиновый тест (в норме).
Синдром Горнера
Вызывается поражением симпатической нервной системы, сопровождается в зависимости от локализации поражения птозом, миозом, энофтальмом, замедлением зрачковых реакций на свет и нарушением потовыделения (ангидрозом).
Характерные проявления:
• В освещенном помещении анизокория около 1 мм, но при снижении освещенности различие между зрачками увеличивается;
• при выключении освещения пораженный зрачок расширяется медленнее, чем здоровый;
• патологический кокаиновый тест;
• для более точной топической диагностики используется тропикамидовый или фенилэфриновый тест.
Парез или паралич глазодвигательного нерва
Нарушение парасимпатической иннервации зрачка в результате поражения третьей пары ЧМН обычно имеет компрессионную этиологию. В некоторых случаях состояние может иметь диабетическую и ишемическую природу, однако при этом зрачок затрагивается редко (около 33% случаев), а степень анизокории не сильно выражена (до 1 мм). Иногда происходит восстановление функций нерва аберрантным путем (аберрантная регенерация): от нервных волокон, иннервирующих глазодвигательные мышцы, начинают расти новые в сторону m. sphincter pupillae. Таким образом, при тех или иных движениях глазного яблока отмечается сужение зрачка.
Характерные проявления:
• Зрачок с пораженной стороны хуже реагирует на раздражители и расширяется в сравнении со здоровым;
• сопровождается птозом и ограничением движения глаза, изолированный мидриаз без вышеописанных симптомов практически никогда не встречается;
• возможно возникновение «зрачка псевдо-Аргайла Робинсона»: нет сужения зрачка на свет, но есть реакция на приближение объекта;
• сужение зрачка содружественно определенным движениям глаза (синкинезия);
• зрачок с поврежденной стороны более узкий в темноте и шире при ярком освещении;
• часто сопутствует приподнятость верхнего века в ответ на отклонение глазного яблока кнаружи (симптом псевдо-Грефе);
• может симулировать острый приступ глаукомы, сопровождаясь выраженными болями, отсутствием реакции на свет, однако, в отличие от него, боли возникают не только в глазу, но и при его движении, отсутствует отек роговицы.
Фармакологическая реакция на лекарственные препараты
Миоз (сужение зрачка) могут вызывать ацетилхолин, пилокарпин, карбахол, гуанетидин и другие. Мидриаз (расширение зрачка) вызывают атропин, скополамин, гоматропин, циклопентолат, тропикамид, адреналин, фенилэфрин, нафазолин, ксилометазолин, кокаин и иные препараты. При использовании атропина анизокория более выражена, чем при других причинах (обычно около 8-9 мм). При системном введении реакция будет двусторонней.
Характерные проявления:
• В зависимости от агента может наблюдаться как мидриаз, так и миоз;
• расширенный зрачок не реагирует на световые импульсы, приближение рассматриваемых предметов или действие 1%-ного раствора пилокарпина;
• в отличие от травматического повреждения радужки осмотр не выявляет иных патологических изменений (движения глазных яблок, веки, глазное дно, функции тройничного нерва в норме);
• в результате применения препаратов с мидриатическим эффектом может нарушаться ближнее зрение, улучшающееся при использовании плюсовых линз;
• препараты, вызывающие миоз, напротив, провоцируют развитие аккомодационного спазма и ухудшение зрения вдаль.
Механическое повреждение мышечного аппарата радужки
Является результатом травмы, хирургического вмешательства (например, удаления катаракты) или воспаления (увеита).
Характерные проявления:
• Осмотр в щелевой лампе является основным для установления диагноза;
• зрачок пораженного глаза расширен, не реагирует на свет и закапывание медикаментозных препаратов.
Внутричерепное кровоизлияние
Анизокория в данном случае возникает, как результат сдавления и смещения головного мозга в области ствола гематомой, образующейся вследствие черепно-мозговой травмы, геморрагического инсульта и т.д..
Характерные проявления:
• картина характерная для основного заболевания;
• зрачок расширен обычно на стороне поражения, более выраженная степень расширения может свидетельствовать о тяжести кровоизлияния;
• отсутствует реакция на свет.
Острый приступ закрытоугольной глаукомы
Сопровождается механической дисфункцией радужки и ухудшением зрачковых реакций.
Характерные проявления:
• Всегда сопровождается болью, отеком роговицы, повышением ВГД;
• зрачок наполовину расширен, не реагирует на свет.
Транзиторная анизокория
Может возникать во время головной боли при мигрени, а также проявляться совместно с другими признаками парасимпатической или симпатической дисфункции, возникшей по иным причинам.
Характерные проявления:
• диагностика осложнена из-за частого отсутствия симптомов на момент осмотра;
• при гиперактивности симпатической иннервации зрачковые реакции на свет в норме или замедлены, глазная щель шире со стороны поражения, амплитуда аккомодации в норме или минимально снижена;
• при парезе парасимпатической иннервации зрачковые реакции отсутствуют или значительно угнетены, глазная щель на вовлеченном глазу меньше, а амплитуда аккомодации выраженно снижена.
Состояния, проявляющиеся синдромом диссоциации «свет-близь», при котором отсутствует реакция зрачка на световой раздражитель, но есть реакция на приближение рассматриваемого предмета.
Синдром Парино
Возникает при поражении дорсальных (задних) отделов среднего мозга. Причиной его могут являться травма, сдавление и ишемическое поражение, опухоль шишковидной железы, рассеянный склероз.
Характерные проявления:
• Возможно возникновение зрачка «псевдо-Аргайла-Робинсона»: нет сужения зрачка на свет, но есть реакция на приближение объекта;
• паралич взора кверху;
• конвергенционно-ретракционный нистагм: при попытке взглянуть вверх глаза сводятся кнутри, а глазное яблоко втягивается в орбиту;
• приподнятость верхних век (симптом Кольера);
• пилокарпиновый тест в норме;
• иногда сопровождается отеком ДЗН.
Зрачок Аргайла Робертсона
Состояние, причиной которого является поражение нервной системы сифилисом.
Характерные проявления:
• Поражение двустороннее, характеризующееся маленьким размером зрачков, отсутствием их реакции на свет и сохранением ее при рассматривании близко расположенных предметов;
• слабый или отсутствующий эффект на воздействие мидриатиков;
• пилокарпиновый тест в норме.
Тонический зрачок Эди
Развивается при одностороннем нарушении парасимпатической иннервации из-за повреждения цилиарного ганглия или коротких ветвей цилиарного нерва. Чаще встречается у женщин 30-40 лет. Причиной является вирусная или бактериальная инфекция, поражающая нейроны цилиарного ганглия, а также дорсальных корешковых ганглиев.
Характерные проявления:
• Расширившийся зрачок может приходить в прежнее состояние длительное время;
• неправильная форма зрачка, связанная с сегментарным параличом m. sphincter pupillae;
• червеобразные радиально направленные движения зрачкового края радужки;
• медленное сужение зрачка на свету;
• после сужения такое же медленное расширение;
• нарушение аккомодации;
• зрачок лучше реагирует при фокусировке на ближние предметы, чем на свет, однако реакция может быть замедлена;
• может сочетаться с утратой Ахиллова и коленного рефлексов (синдром Эди-Холмса) и сегментарным ангидрозом (синдром Росса);
• хорошо расширяется при использовании мидриатиков;
• патологический пилокарпиновый тест
Диагностика анизокории
Начало диагностического поиска лежит в тщательном сборе анамнеза. Важно выяснить наличие сопутствующей патологии, давности проявлений и динамику их развития. В диагностике часто помогают старые фотографии пациента – на них можно определить, имелся ли данный симптом ранее или возник позже.
Такие ключевые моменты обследования, как определение размеров зрачков на свету, в темноте, их реакция и ее скорость, симметричность в различных условиях освещенности, помогают определить причину и ее ориентировочную анатомическую локализацию. При анизокории, выраженной больше в темноте, патологическим является зрачок меньшего размера (ослаблена способность расширяться). При анизокории, больше выраженной при ярком освещении, патологическим является зрачок большего размера (затруднено его сужение).
Дополнительные проявления, такие, как боль, двоение (диплопия), птоз, помогают в дифференциальной диагностике. Диплопия и птоз в сочетании с анизокорией могут указывать на поражение третьей пары (глазодвигательной) черепно-мозговых нервов. Боль часто свидетельствует о расширении или разрыве внутричерепной аневризмы, приводящей к компрессионному параличу третьей пары ЧМН, или расслаивающейся аневризме сонной артерии, но также характерна и для микрососудистых глазодвигательных нейропатий. Проптоз (выпячивание глазного яблока кпереди) часто является следствием объемных поражений орбиты.
Из дополнительных обследований наиболее часто необходимы МРТ или КТ. При подозрении на сосудистые аномалии показательными будут контрастная ангиография, доплеровское УЗИ.
Фармакологические тесты
Кокаиновый тест. Тест с 5% раствором кокаина (у детей используется 2,5% раствор) применяется для дифференциальной диагностики физиологической анизокории и синдрома Горнера. Оцениваются размеры зрачков до и через 1 час после закапывания капель. При отсутствии патологии они равномерно расширяются (допустима анизокория до 1 мм), в то время, как при наличии синдрома Горнера максимальное расширение зрачка на пораженной стороне не превышает 1,5 мм. В качестве замены кокаина может применяться 0,5-1,0% раствор апраклонидина.
Тропикамидовый и фенилэфриновый тесты. 1%-ные растворы тропикамида или фенилэфрина применяются для установления поражения третьего нейрона симпатической системы, при этом они не исключают ее нарушения на уровне нейронов первого и второго порядков. Методика проведения схожа с кокаиновым тестом, но измерения зрачков проводят через 45 минут после закапывания. Патологической реакцией является расширение менее 0,5 мм. Если после закапывания анизокория увеличилась более чем на 1,2 мм, то вероятность повреждения около 90%.
Пилокарпиновый тест. Пораженный зрачок чувствителен к слабому 0,125-0,0625%-ному раствору пилокарпина, который не действует на здоровый зрачок. Результат оценивается спустя 30 минут после закапывания.
Лечение анизокории
Так как анизокория является только симптомом, то лечение напрямую зависит от вызвавшей ее причины. Так, физиологическая анизокория не требует какой-либо терапии, так как не имеет в своей основе патологического процесса. Однако, если она является следствием какого-либо патологического процесса в организме, прогноз выздоровления может быть непосредственно связан с как можно более ранним началом лечения. При необходимости оно проводится совместно с неврологом или нейрохирургом.
Источник
Анизокория – серьезная патология, которая характеризуется разным диаметром зрачков. Это нарушение сопровождает разные глазные и неврологические патологии. При этом у человека возникает нарушение восприятия пространства, искажение изображений, сильная утомляемость глаз.
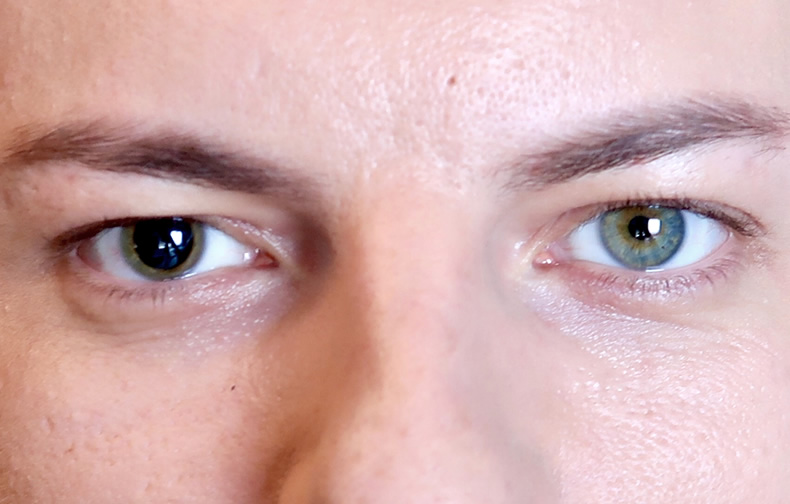
Анизокория представляет собой синдром, который проявляется в виде разного диаметра зрачков. Это важный диагностический параметр в клинической офтальмологии. Он свидетельствует о поражении органа зрения или появлении неврологических патологий.
Заболевание возникает в любом возрасте. Однако в большей степени ему подвержены молодые люди. У детей длительное наличие анизокории в 34 % случаев приводит к вторичным осложнениям. Они проявляются в виде нарушений рефракции.
Заболевание чаще встречается у женщин. Это обусловлено более частым появлением тонического зрачка Ади.
В международной классификации болезней МКБ–10 Анизокория имеет код Q13.2.
Классификация анизокории
Заболевание может быть физиологическим. Такая анизокория считается вариантом нормы. Небольшие отличия в размерах зрачков наблюдаются у 20 % здоровых людей. При этом сохраняется правильная реакция на свет, а разница в размерах зрачков не превышает 1 мм. При введении капель для расширения зрачков этот признак пропадает.
Также патология бывает врожденной или приобретенной. В первом случае к ней приводят аномалии развития глаза и его структуры. Прежде всего, это касается нервно-мышечного аппарата радужки. В этом случае анизокория практически всегда дополняется косоглазием.
Если в семье кто-то имеет разный размер зрачков, скорее всего, нарушение является генетическим и не нуждается в специфической терапии. Тем не менее, выявление болезни у грудного ребенка является основанием для немедленного обследования невропатологом и окулистом. Это поможет исключить состояния, которые представляют опасность для жизни малыша.
Приобретенная форма патологии может быть связана с разными факторами. Сами по себе отличия в размере зрачков редко становятся причиной жалоб. Обычно дискомфорт связан с сопутствующими симптомами, которые провоцируют анизокорию. К ним относят двоение в глазах, болевые ощущения, птоз, проблемы с движением глазных яблок.
В зависимости от степени вовлечения зрачков в процесс анизокория может быть односторонней или двусторонней. 99 % случаев нарушения приходится именно на одностороннюю форму заболевания.
Двусторонняя патология встречается очень редко. Ее суть кроется в неадекватном ответе радужки на изменение степени интенсивности освещения. При этом степень неправильного ответа меняется на двух глазах.
Причины анизокории
Самыми опасными причинами развития анизокории считаются сосудистые катастрофы мозга, обусловленные резким нарушением кровообращения. В эту категорию входят геморрагический и ишемический инсульты.
При развитии приступа, помимо зрительной асимметрии, у человека наблюдается головная боль, тошнота, рвота, тахикардия, увеличение артериального давления. Больной теряет возможность двигаться, у него снижается чувствительность в конечностях, нарушается речь и координация движений. При этом повышается потливость и краснеют кожные покровы.

Также к основным причинам приобретенной формы заболевания относят следующее:
- черепно-мозговые травмы, которые приводят к поражению зрительных центров в мозге. В таком случае страдают нейроны глазной сетчатки. В результате пострадавший зрачок расширяется. У человека с таким диагнозом может наблюдаться косоглазие;
- травматические повреждения, которые приводят к нарушению структуры радужки глаза и связок. В такой ситуации нередко увеличивается внутриглазное давление. В эту же категорию факторов входят и офтальмологические операции – к примеру, удаление катаракты;
- паралич глазодвигательного нерва – он отвечает за движение глазного яблока и поднимает веко;
- разные патологии органа зрения – так, синдром Ади приводит к тому, что зрачок не реагирует на свет. При этом глаукома провоцирует зрительную асимметрию, связанную с поражением зрительного нерва;
- опухолевые образования в головном мозге. Они могут иметь доброкачественный или злокачественный характер;
- неврологические нарушения – к ним относятся мигрень, аневризма, диабетическая невропатия;
- патологии верхних отделов легких – причиной проблем может быть туберкулез;
- применение лекарственных средств, которые влияют на размер зрачков. В эту категорию входят Адреналин, Атропин, Пилокарпин;
- прием наркотиков;
- инфекционные патологии, которые сопровождаются попаданием возбудителей в центральную нервную систему. Патология может сопровождать клещевой энцефалит, менингит, нейросифилис.
Симптомы анизокории
При небольших отличиях в диаметре зрачков главным симптомом является косметический дефект. Если наблюдается сильная анизокория, появляются симптомы искажения изображения и проблемы с восприятием пространства. Помимо этого, возникают головокружения и выраженные головные боли. Их удается устранить лишь на небольшой период времени с помощью применения анальгетиков.
При зрительных нагрузках у человека появляется сильная утомляемость. При неаккуратных движениях глазными яблоками происходит нарушение общего состояния. При этом острота зрения сохраняется. Если у человека присутствует синдром Холмс-Ади, есть риск затуманивания зрения.
На клиническую картину серьезное влияние оказывает основная патология. При синдроме Бернара-Горнера симптомы в большей степени проявляются при небольшой освещенности. Это актуально в первые секунды. С пораженной стороны происходит нарушение потоотделения. При этом радужка кажется светлее.
При параличе нерва анизокория сопровождается диплопией, проблемами со смыканием века, болью. У людей с нарушением парасимпатической иннервации зрачки отличаются лишь при интенсивном свете. Также наблюдается фотофобия.
Диагностика анизокории
Чтобы поставить точный диагноз, необходимо ориентироваться на данные объективного обследования и изучить анамнез. При диагностике анизокории нужно исключить травмы глаз, сифилис, влияние глазных капель. При осмотре нужно выяснить, в каком зрачке присутствуют аномальные процессы.
К основным диагностическим исследованиям относят следующее:
- Оценка реакции зрачков на свет. При физиологической форме заболевания данные тестирования соответствуют средним параметрам. При патологической анизокории наблюдается вялая реакция зрачка на свет. При устойчивых морфологических изменениях реакции нет.
- Осмотр переднего сегмента глаза. С помощью биомикроскопии глазного яблока удается выявить органические повреждения. В случае развития анизокории обнаруживаются травмы радужной оболочки или других фрагментов зрачка.
- Диафаноскопия. Процедура помогает выполнить диагностическую трансиллюминацию тканей органа зрения. Для этого используется источник проходящего света. Исследование помогает выявить щелевидные дефекты трансиллюминации по периферической части радужки.
- Диагностика с М-холиномиметиком. Для этого обычно применяют пилокарпина гидрохлорид. Повышенная чувствительность радужки к небольшому количеству средства позволяет заподозрить наличие зрачка Ади.
Лечение анизокории
Если у человека диагностирована врожденная форма заболевания, специфическое лечение не требуется. В остальных случаях терапевтические мероприятия проводятся для устранения причины заболевания.
Лечение анизокории подразумевает использование таких лекарств:
- холиноблокирующие средства;
- ротивомикробные препараты;
- антибиотики;
- поливитамины;
- средства для улучшения зрения.
Иногда проводится дезинтоксикационная терапия и манипуляции для восстановления водно-солевого баланса. При механических травмах глаза возникает потребность в проведении оперативного вмешательства. Вид операции зависит от формы повреждения.
В редких случаях лекарства и операция не дают нужных результатов. В такой ситуации возникает необходимость в использовании особых линз. Они помогают повысить остроту зрения и скрыть косметический дефект.
Прогноз терапии зависит от разновидности и степени тяжести патологии. Чаще всего он является благоприятным. Врожденная форма патологии не нуждается в лечении, тогда как приобретенная – требует применения лекарств и проведения операции.
Анизокория у детей
У каждого 5 ребенка анизокория считается нормальным или условно-нормальным состоянием в первые годы. В такой ситуации речь идет о наследственной склонности или недостаточном развитии зрительной системы.
В норме разница между диаметром зрачков не должна превышать 1 мм. Обычно она исчезает к шестилетнему возрасту. Однако при физиологических отклонениях в строении глаз анизокория представляет собой патологию. В такой ситуации у ребенка часто возникает дополнительный симптом в виде косоглазия.

К причинам анизокории у детей относят следующее:
- аневризма;
- черепно-мозговые травмы;
- нарушение работы центральной нервной системы;
- болезни радужной оболочки;
- инсульты;
- опухолевые образования в головном мозге;
- глаукома;
- иридоциклит.
При таких нарушениях наблюдается сдавливание глазного нерва и развитие структурных нарушений в его тканях.
Лечить патологию у ребенка нужно в том случае, если возникают соответствующие нарушения. В остальных случаях требуется терапия, которая направлена на устранение первичной патологии.
Если провоцирующим фактором выступают инфекционные поражения мозга, применяют антибиотики обширного спектра действия и корректируют водно-солевой баланс. Немаловажное значение имеет проведение детоксикации организма.
При травматических повреждениях головы есть риск физиологических отклонений в мышечных тканях радужки. Это влечет появление анизокории. Такое состояние нуждается в проведении хирургического вмешательства. Также врач назначает офтальмологические капли, которые способствуют расширению или сужению зрачка.
В зависимости от симптомов могут назначаться средства с антибактериальными и обезболивающим действием. Нередко применяются противосудорожные лекарства. При выявлении аномалий в головном мозге используют кортикостероиды и противоопухолевые лекарства.
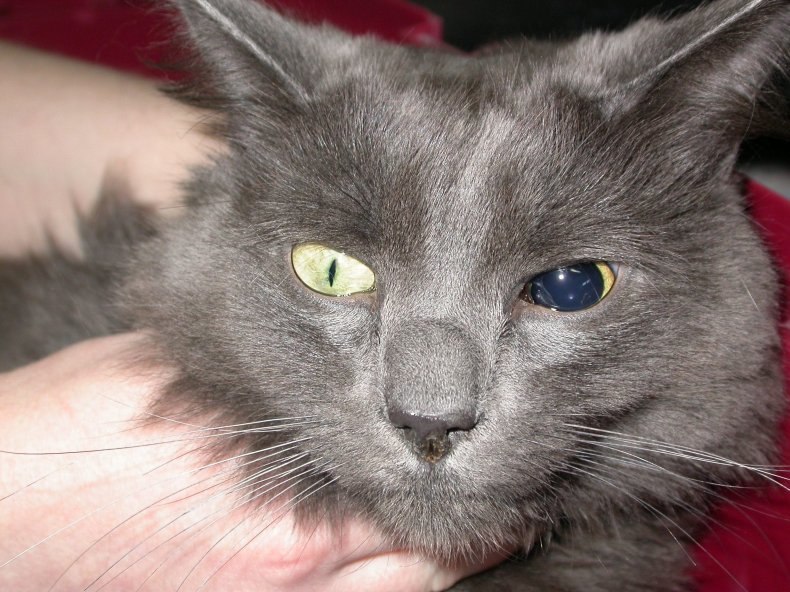
Анизокория у кошек

Появление анизокории у кошек обычно связано с наличием других заболеваний.
К основным причинам нарушения относят следующее:
- поражение роговицы глаза;
- заболевание или повреждение головного мозга или нервов, которые проходят через больной глаз;
- глаукома – это заболевание сопровождается повышением давления внутри глаза;
- увеит – под этим термином понимают воспаление внутренней части глаза;
- патологии сетчатки;
- формирование рубцовых дефектов между радужной оболочкой и глазной линзой – проблемы часто возникают после увеита;
- атрофия диафрагмы или снижение объема ткани в радужной оболочке – при этом происходят дегенеративные процессы, обусловленные старением организма;
- врожденное нарушение в структуре радужной оболочки – при этом ткань в ней не развивается;
- злокачественное поражение органа зрения;
- судорожный синдром – он часто обусловлен развитием лейкемии у кошек.
При внезапном появлении анизокории нужно немедленно обратиться к ветеринару. Это поможет избежать сильного снижения зрения у животного.
Методы лечения патологии напрямую зависят от причины патологии. В отдельных ситуациях врач назначает специфическую терапию в качестве диагностики.
Анизокория может носить физиологической или патологический характер. Выявить причины развития аномалии поможет только квалифицированный офтальмолог. Иногда возникает необходимость в консультации невролога. По результатам диагностики специалисты подберут адекватную терапию, направленную на устранение проблем. Чтобы избавиться от недуга, нужно четко следовать назначениям врача.
Источник
