Велафакс боль головная боль
Комментарии
Опубликовано в журнале:
«Лечащий врач» май 2008, № 5, с. 1-5
Н. В. Латышева
Е. Г. Филатова, доктор медицинских наук, профессор
ММА им. И. М. Сеченова, Москва
Хроническая ежедневная головная боль (ХЕГБ) беспокоит пациентов более 15 дней в месяц на протяжении более трех месяцев. ХЕГБ не является самостоятельной нозологической формой, а представляет синдром, включающий различные первичные и вторичные головные боли (ГБ). Распространенность ХЕГБ в популяции составляет примерно 3–5%, а в специализированных клиниках доля пациентов с ежедневной или почти ежедневной ГБ достигает 70–80%. Заболевание обуславливает значительное снижение качества жизни, нарушает социальную активность пациентов и их трудоспособность, а также представляет собой сложную проблему с точки зрения терапии.
Самыми частыми формами ХЕГБ являются хроническая мигрень (ХМ), хроническая ГБ напряжения (ХГБН) и абузусная ГБ. ХЕГБ в большинстве случаев является осложнением длительно существующей эпизодической ГБ и лишь у немногих пациентов с момента своего дебюта принимает ежедневный или почти ежедневный характер.
Среди факторов хронизации ГБ описаны ожирение, женский пол, исходно частая ГБ (более 1 раза в неделю), чрезмерное употребление анальгетических препаратов (более 10 дней в месяц) и эмоциональный стресс. У более чем половины пациентов с ХЕГБ выявляются нарушения сна и расстройства настроения депрессивного и тревожного характера.
Патогенез ХЕГБ в настоящее время изучен недостаточно. Предполагаются два основных механизма, которые могут лежать в основе хронизации разных форм ГБ — сенситизация ноцицептивных структур и снижение активности антиноцицептивных отделов центральной нервной системы (ЦНС).
При мигрени периферическая сенситизация происходит в сенсорных нейронах, иннервирующих внутримозговые сосуды и оболочки. Центральная сенситизация (ЦС) описана в спинномозговом ядре тройничного нерва, куда стекаются импульсы от мозговых оболочек и кожи лица. Многие пациенты испытывают неприятные ощущения во время и между приступами мигрени при бритье, расчесывании волос, ношении очков и украшений. Ощущение боли при воздействии неболевого раздражителя обозначается как аллодиния, которая в настоящее время часто коррелирует с центральной сенситизацией. Различают статическую (от давления или укола) и динамическую (от поглаживания) аллодинию. При дальнейшем течении некупированного приступа мигрени включаются более центральные отделы ноцицептивной системы. Уже при активации таламуса аллодиния становится двусторонней, ее зона может с головы и лица переходить на руку. При эпизодической мигрени в течение 72 часов включаются антиноцицептивные системы, которые приводят к купированию мигренозного приступа.
Со временем признаки ЦС исчезают не полностью после окончания приступа, и постепенно формируется стабильная ЦС, которая поддерживает боль в хроническом состоянии. При этом нейроны в ЦНС становятся слабо или совсем нечувствительными к периферическим воздействиям. На этом этапе терапевтические воздействия должны быть направлены на усиление нисходящих антиноцицептивных влияний — on/off-нейроны в околоводопроводном сером веществе (ОСВ), антиноцицептивная функция которых нарушена при ХЕГБ.
В настоящее время для профилактики ГБ активно используются антидепрессанты. Показано, что анальгетическое действие трициклических антидепрессантов (ТЦА) не зависит от их антидепрессивного действия и обусловлено их сочетанным серотонинергическим и норадреналинергическим действием. В то же время более безопасные селективные ингибиторы обратного захвата серотонина (СИОЗС) недостаточно эффективны в лечении мигрени и ХГБН [21].
Венлафаксин, структурно новый антидепрессант, по химической структуре отличен от ТЦА, однако также угнетает обратный захват серотонина (5-HT) и норадреналина. Кроме того, по сравнению с амитриптилином препарат действует более специфично на эти рецепторы. Венлафаксин облегчает головную боль так же эффективно, как и ТЦА, но вызывает гораздо меньше побочных эффектов. В ходе двойного слепого исследования профилактического эффекта СИОЗС и венлафаксина при мигрени было показано, что процент пациентов, у которых было достигнуто значительное улучшение в группе венлафаксина, превысил этот показатель в группе СИОЗС.
Эффективность венлафаксина неоднократно доказана в исследованиях пациентов с различными формами нейропатической боли: при диабетической полинейропатии, нейропатии после химиотерапевтического лечения и др. Проведен также ряд исследований профилактического действия венлафаксина при хронической мигрени и ХГБН.
Целью настоящей работы явилось изучение феномена ЦС при ХЕГБ, ее роли в хронификации ГБ и эффективности венлафаксина для ее урежения.
Материал. В исследовании приняли участие 69 пациентов с ХЕГБ и 30 пациентов с эпизодической мигренью (ЭМ) в соответствии с критериями ICHD-2, а также 15 участников группы контроля с ГБ не чаще 1 дн./мес. Группа ХЕГБ была представлена пациентами с ХМ, ХГБН и пациентами со смешанными формами ГБ.
Методы исследования. Всем пациентам была предложена анкета для изучения демографических данных, анамнеза и клинической картины головной боли. Кроме того, пациенты заполняли анкету для изучения симптомов аллодинии.
Статическая аллодиния (СА) исследовалась при помощи альгометра в 5 парах симметричных точек на голове и шее (лоб, висок, темя, задняя поверхность шеи, плечо/трапециевидная мышца).
Порог боли от давления определяется как сила давления, которая необходима для вызывания субъективно неприятного/болезненного ощущения. Использовался ручной альгометр (Commander Algometer™, JTech). В каждой точке выполнялось два последовательных измерения с интервалом в 20 секунд. Для анализа использовалось среднее значение.
СА также измерялась при помощи уколов механическим стимулято ром (Neuropen®, Owen Mumford) с нанесением силы укола в 40 г в тех же точках. Выраженность боли или неприятного ощущения измеря лась по 100-бальной шкале.
Феномен wind-up (временная суммация боли) исследовался при помощи нанесения серии из 10 уколов на участок кожи площадью 1 см2 на лбу, виске и шее стимулятором Neuropen®. Участники исследования оценивали силу единичного укола и всей серии.
Мигательный рефлекс (МР) вызывался при помощи электрической стимуляции правого надглазничного нерва, подаваемой через поверхностные электроды диаметром 5 мм. Катод располагался над наглазничным отверстием, а анод приблизительно на 2 см выше на коже лба. Наносились одиночные электрические стимулы прямоугольной формы длительностью 0,2 мс с произвольными интервалами не менее 30 секунд для минимизации габитуации и регистрировались четкие R1-, R2- и R3-компоненты мигательного рефлекса. В работе анализировались пороги возникновения позднего компонента R3, для которого описан полисинаптический путь, проходящий от ствола головного мозга до спинального ядра тройничного нерва и затем в латеральную ретикулярную формацию.
Ноцицептивный флексорный рефлекс (НФР) регистрировался при стимуляции правого икроножного нерва трендами длительностью 20 мс и частотой 300 Гц с произвольными интервалами не менее 15 секунд. Катод располагался в проекции нерва, а анод на 2 см ниже в области латеральной лодыжки. Референтный электрод располагался над сухожилием двуглавой мышцы бедра, а заземляющий — на середине голени. Регистрировался порог возникновения R3-ответа и порог субъективной болевой чувствительности (когда пациент болевое ощущение оценивал на 5 баллов по 10-бальной шкале ВАШ). Также рассчитывалось соотношение порог боли/порог рефлекса. R3-компонент замыкается через ретикулярную формацию ствола мозга.
Результаты анализировались при помощи компьютерного пакета Statistica (U-тест Манна–Уитни для сравнения групп, корреляционный тест Спирмена, точный тест Фишера для сравнения пропорций, например, распространенности аллодинии). Все показатели приведены в формате Х ± SD.
Результаты исследования
1. Клинические и демографические характеристики пациентов
Группа ХЕГБ была представлена 28 пациентами с ХМ, 31 пациентом с ХГБН и 10 пациентами со смешанными формами ГБ (ХМ или ХГБН в сочетании с цервикогенной ГБ) в соответствии с критериями ICHD-2. В группу вошли 57 женщин и 12 мужчин, средний возраст 40 лет. Средняя частота ГБ составила 25 дн./мес, сила боли 7 баллов. При общей длительности ГБ в анамнезе в 19 лет, наши пациенты страдали ХЕГБ в среднем 6 лет. О злоупотреблении анальгетическими препаратами сообщили 33% пациентов (табл. 1).
Таблица 1
Клинические и демографические характеристики пациентов и контроля
| ХЕГБ | ЭМ | Контроль | |
| Число пациентов | 69 | 30 | 15 |
| Пол, ж:м | 57:12 | 28:2 | 10:5 |
| Возраст, лет | 40,1 ± 12,3 | 37,3 ± 10,5 | 43,1 ± 18,1 |
| Частота ГБ, дн./мес | 25,2 ± 6,0 | 4,7 ± 1,3 | |
| Сила боли, ВАШ | 7,1 ± 1,9 | 7,7 ± 1,2 | |
| Длительность ГБ, лет | 18,2 ± 12,7 | 16,3 ± 9,7 | |
| Длительность ХЕГБ, лет | 5,7 ± 7,0 | – | |
| ХМ:ХГБН:Смеш. | 28:31:10 | – | |
| Абузус | 20 (33%) | 1 | |
| Кожная аллодиния (анкета) | 79% | 46% | |
| Сила боли во время исследования, ВАШ | 2,3 ± 1,9 |
По данным анкеты аллодинии, в группе ХЕГБ распространенность ЦС во время интенсивной ГБ составила 79%.
2. Статическая аллодиния, феномен wind-up и порог R3 МР и НФР у пациентов с ХЕГБ
Чувствительность к боли от давления достоверно выше в группе ХЕГБ во всех точках, кроме висков, к боли от укола и wind-up во всех точках, кроме лба, по сравнению с группой контроля.
Для удобства расчетов использовался индекс альгометрии. Это сумма порогов боли от давления во всех точках. Так как нет данных о том, какой порог боли от давления указывает на аллодинию, мы использовали группу контроля для получения нормативных данных. Об аллодинии свидетельствует индекс, выше которого указали свои пороги 95% участников группы контроля (в нашем исследовании пороговый индекс альгометрии составил 41,9 фунта). Таким образом, распространенность ЦС во время наименьшей боли в группе ХЕГБ составила 70%. Группа ХЕГБ достоверно отличалась от контроля по индексу альгометрии.
Более того, отсутствие различий в болевых порогах справа и слева, независимо от преимущественной стороны боли при ее усилениях, говорит о стабильности ЦС, так как в приступе мигрени аллодиния всегда развивается на стороне боли и переходит на противоположную сторону, шею и плечи только при длительных приступах.
Для определения нормативных данных порога R3 МР это исследование было проведено на 15 участниках группы контроля. По нашим данным, порог R3-компонента составил 9,6 ± 1,5 мА. В группе ХЕГБ выявлено достоверное снижение порога R3 мигательного рефлекса (7,6 ± 2,16 мА). Нормативный порог НФР составил 10,3 ± 1,7 мА, порог боли 9,8 ± 1,8 мА. В группе ХЕГБ выявлено достоверное снижение порога НФР (9,0 ± 2,2 мА) и порога боли (6,2 ± 1, мА).
3. Статическая аллодиния, феномен wind-up в группе сравнения с ЭМ
Для изучения закономерностей развития ЦС и ее влияния на хронизацию ГБ была исследована группа пациентов с ЭМ с частотой ГБ более 2 дн./мес и менее 15 дн./мес. Возраст пациентов, длительность заболевания и сила боли не отличались в группах ЭМ и ХЕГБ. Средняя частота приступов составила 5,2 дн./мес.
У пациентов группы ЭМ выявлены достоверно более высокие пороги боли от давления и укола во всех точках по сравнению с группой ХЕГБ. Пороги боли при ЭМ достоверно не отличались от показателей контрольной группы испытуемых, что свидетельствует об отсутствии СА при эпизодической мигрени в межприступном периоде. Средний индекс wind-up, напротив, достоверно не различался при ЭМ и ХЕГБ.
Таким образом, группа ЭМ отличается от контроля только по индексу wind-up и от ХЕГБ по остальным показателям сенситизации.
Пациентов с ЭМ можно разделить на 2 подгруппы по индексу wind-up: с высоким и низким индексом. Точка раздела была определена аналогично точке раздела для альгометрии и составила 14,1. В подгруппе с более высоким wind-up выявлена более высокая частота приступов (7,5 дн./мес vs. 3,5 дн./мес) и меньшая длительность заболевания (12,1 года vs. 19,1 года). В подгруппе пациентов, указывающих на признаки кожной аллодинии в анамнезе, выявлена большая частота приступов.
4. Терапия венлафаксином
В качестве профилактического лечения головной боли 18 пациентам из вышеописанной группы пациентов с ХЕГБ был назначен прием венлафаксина (Велафакс®) курсом продолжительностью 1,5 месяца. Схема дозирования: 37,5 мг (18,9 мг × 2 раза в сутки) в течение 7 дней с последующим повышением до 75 мг (37,5 мг × 2 раза в сутки).
5 пациентов (28%) закончили исследование преждевременно: 3 пациента (17%) из-за побочных эффектов, развившихся на стадии титрования препарата и помешавших поднять дозу до минимальной терапевтической; 2 пациента (11%) — из-за отсутствия эффекта от лечения. 13 пациентов прошли полный курс лечения и были включены в анализ. Им также было проведено повторное обследование (аналогичное описанному выше) после окончания 6-недельного курса лечения.
По результатам лечения было достигнуто достоверное снижение средней силы боли (с 6,6 до 4 баллов) и ее частоты (с 26 до 12 дн./мес). У 10 пациентов (77%) частота боли снизилась достоверно, а 54% пациентов отметили как минимум 50%-ное урежение ГБ. У 70% пациентов было достигнуто урежение ГБ более чем на 10 дн./мес (табл. 2).
Таблица 2
Результаты лечения венлафаксином
| До лечения | После лечения | р | |
| Сила боли, ВАШ | 6,6 ± 1,1 | 4,0 ± 2,0 | 0,0005* |
| Частота ГБ | 26,0 ± 4,7 | 12,0 ± 10,7 | 0,0001* |
| Количество анальгетиков | 21,8 ± 22,7 | 5,1 ± 9,3 | 0,005* |
| Индекс альгометрии | 40,6 ± 12,8 | 53,8 ± 13,1 | 0,0003* |
| Индекс боли от укола | 48,2 ± 49,8 | 25,3 ± 42,2 | 0,117 |
| Индекс wind-up | |||
| Аллодиния | 3,7 ± 1,6 | 1,1 ± 1,2 | 0,003* |
| МР R3 | 7,3 ± 1,9 | 9,2 ± 3,0 | 0,023* |
| НФР порог боли | 6,6 ± 4,13 | 7,6 ± 2,6 | 0,100 |
| НФР порог рефлекса | |||
| НФР боль/рефлекс | 0,57 ± 0,2 | 0,8 ± 0,2 | 0,002* |
* достоверные различия.
Заметное снижение частоты и интенсивности ГБ позволило пациентам сократить количество принимаемых анальгетиков (с 21,8 до 5,1 таблетки в месяц), что значительно снижает риск развития абузусной ГБ.
Кроме того, в ходе лечения было достигнуто достоверное повышение индекса альгометрии до нормальных значений и уменьшение выраженности и распространенности аллодинии. У 54% пациентов клинические признаки аллодинии исчезли полностью.
По данным нейрофизиологических исследований, порог R3 МР достоверно повысился и достиг нормального диапазона значений (с 7,3 до 9,2 мА). Пороги боли и рефлекса НФР, а также соотношение порог боли/порог рефлекса также имели тенденцию к повышению, но не достигли нормальных значений.
78% пациентов указали на наличие побочных эффектов в ходе лечения. Наиболее частыми среди них были: тошнота, урежение стула, нарушение концентрации внимания, снижение аппетита. У большинства пациентов эти эффекты были легкими и быстро проходящими. Они развивались в большинстве случаев в течение первой недели приема (на субтерапевтической дозе в 37,5 мг) и исчезали в среднем через 5–7 дней, что не препятствовало повышению дозы до терапевтической.
Обсуждение
В группе пациентов с ХЕГБ выявлена сенситизация центральных ноцицетивных структур — статическая аллодиния, которая сохраняется даже в период наименьшей боли или ее отсутствия. В то же время при ЭМ у большинства пациентов в межприступном периоде аллодиния отсутствует. Однако в группе ЭМ выявляются также пациенты с повышенным индексом wind-up, т. е. те, у кого признаки сенситизации проявляются даже в межприступном периоде. У таких пациентов отмечена более высокая частота приступов и меньшая длительность заболевания. Можно сделать вывод о том, что со временем элементы ЦС не полностью исчезают после окончания мигренозного приступа и пациент становится более восприимчивым к следующему приступу, т. е. встает на путь хронизации ГБ. После того как боль приобретает ежедневный или почти ежедневный характер, она существует самостоятельно, независимо от наличия или отсутствия провоцирующих факторов, и поддерживается в результате центральной сенситизации ноцицептивных структур.
Более низкая длительность ЭМ в подгруппе с высоким wind-up говорит о том, что сам фактор длительности заболевания не приводит к хронизации ГБ. Из клинического опыта известно, что некоторые пациенты могут в течение многих лет страдать ЭМ с неизменной частотой приступов. У другой части пациентов частота приступов начинает неуклонно нарастать вскоре после дебюта заболевания. Таким образом, измерение феномена wind-up позволяет выделить пациентов, у которых началась динамика ЭМ в направлении хронизации и трансформации ГБ.
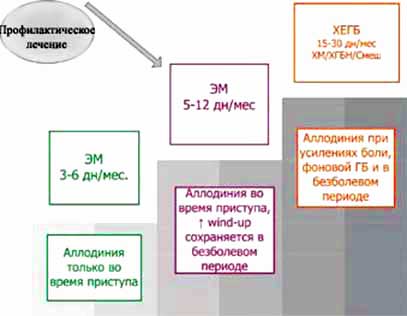
По нашим данным, пациентов с ГБ можно разделить на несколько стадий вне зависимости от диагноза по критериям ICHD-2 (рисунок):
- эпизодическая ГБ с признаками аллодинии только во время приступа;
- эпизодическая ГБ, при которой повышение wind-up сохраняется между приступами;
- ХЕГБ со стабильными признаками ЦС во время усилений боли, фоновой ГБ и безболевом периоде.
Рисунок. Стадии развития ГБ

Выявление ЦС с помощью простого метода wind-up у пациентов с эпизодической ГБ в межприступном периоде позволяет выделить группу риска, уже вступившую на путь хронизации ГБ, и является показанием к началу профилактического лечения.
В ходе исследования было показано, что венлафаксин является эффективным и безопасным средством для урежения ГБ. Профилактическое лечение Велафаксом приводит к выраженному клиническому облегчению состояния пациентов, сокращению приема анальгетиков. Позитивный эффект препарата подтверждается уменьшением выраженности аллодинии, а также нормализацией порога болевого R3-компонента мигательного рефлекса, который отражает функциональное состояние стволовых структур и спинномозгового ядра тройничного нерва, участвующих в поддержании ЦС.
По вопросам литературы обращайтесь в редакцию.
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)
Источник
Комментарии
Опубликовано в журнале:
«Врач» 2007, № 10, С. 62-66
Я. Левин, доктор медицинских наук, профессор, Е. Демина, Л. Добровольская,
ММА им. И. М. Сеченова, ГКБ № 33 им. А. А. Остроумова, Москва
Согласно определению Международной ассоциации по изучению боли («Боль — это неприятное ощущение или эмоциональное переживание, связанное с реальным или потенциальным повреждением тканей или описываемое в терминах такого повреждения»), ощущение боли может возникать не только при повреждении тканей или риске последнего, но даже при отсутствии какого-либо повреждения. В этом случае определяющим в механизме возникновения боли является эмоциональное состояние человека, например депрессия, тревога, агрессия и др. [4].
Частота болевых синдромов в спине в популяции очень высока (58–84%), а социально-экономические потери огромны. В России до 80% затрат на здравоохранение приходится на лечение хронических болей в спине [2].
Согласно современным представлениям, при воздействии болевого стимула включаются механизмы 3 уровней, и боль имеет 3 основных радикала: физиологический (функционирование ноцицептивных и антиноцицептивных систем), поведенческий (болевая поза и мимика, особая речевая и двигательная активность) и личностный (мысли, чувства, эмоции) [9]. Особое значение приобретают психологические факторы при хронических болевых синдромах. Наиболее распространено мнение, что психологические нарушения первичны, т.е. присутствуют исходно еще до появления алгических жалоб и, возможно, предрасполагают к их возникновению [3, 8]. В то же время длительно существующая боль может усугублять эмоциональные расстройства [9].
У 30–40% пациентов с хроническими болевыми синдромами диагностируется депрессия в соответствии с принятыми диагностическими критериями [1]. Некоторые авторы изучали связь депрессии с определенными видами хронической боли. Так, выявлена [5] ассоциация депрессивных нарушений с болями множественной локализации; установлено, что для депрессивных личностей наиболее характерна локализация боли в области шеи, плеч (у 56,5% мужчин и 65,4% женщин).
В основе депрессивных состояний в числе других факторов лежит функциональный дефицит моноаминов (норадреналин и серотонин). Эти нейромедиаторы играют значительную роль как в модуляции настроения, так и в ощущении боли. Считается, что серотонинергические и норадренергические системы головного и спинного мозга модулируют болевые ощущения, являясь важной составляющей антиноцицептивной системы. Нарушения их баланса в головном мозге могут быть ассоциированы с депрессией, а в спинном мозге — привести к интерпретации организмом таких обычных стимулов (физиологические «шумы»), которые подавляются в норме как дискомфорт или даже боль. Восстановление баланса между серотонинергической и норадренергической медиацией может играть важную роль в лечении хронических болевых синдромов. В целом эффективность лечения антидепрессантами при хронической боли достигает 75% [6].
В этой связи представляется достаточно перспективным препарат «Велафакс» (венлафаксин), обладающий широким спектром ценных фармакологических свойств. Механизм антидепрессивного действия препарата связан с его способностью потенцировать передачу нервного импульса в ЦНС. Венлафаксин и его основной метаболит О-дисметилвенлафаксин (ОДВ) являются сильными ингибиторами обратного захвата серотонина и норадреналина и слабыми ингибиторами обратного захвата допамина. Кроме того, венлафаксин и ОДВ снижают β-адренергическую реактивность организма. Препарат показан для лечения и профилактики депрессий различной этиологии.
Нами проведено открытое несравнительное исследование с целью оценки эффективности и безопасности препарата «Велафакс» («Плива») для купирования вторичных депрессивных расстройств у пациентов с хроническими болями в шее и спине. Дополнительной целью исследования стало изучение возможного противоболевого эффекта препарата «Велафакс».
В исследовании, проводившемся на базе неврологического отделения КГБ № 33 им. А. А. Остроумова, участвовали 30 пациентов в возрасте от 20 до 60 лет (средний возраст 43,69 года) с болями в шее и спине длительностью более 1 мес.
Проводилась клинико-неврологическая оценка состояния больных с заполнением индивидуальной клинической карты пациента с хронической болью (фирма «Плива»). Анкетные методы исследования включали: 1) визуальную аналоговую шкалу (ВАШ); 2) анкету балльной оценки субъективных характеристик сна (максимальная суммарная оценка — 30 баллов; 22 балла и более — показатели, характерные для здоровых испытуемых, 19–21 балл — пограничные значения, Статистический анализ полученных данных осуществлен с помощью непараметрических и параметрических методов статистики.
Исследования проводили на 5±1-й день приема и после 28±2-дневного курса лечения Велафаксом. Доза препарата составляла 75 мг/сут (по 37,5 мг 2 раза в день).
Длительность заболевания варьировала от 2 лет до 21 года (в среднем 9,05 года). Болевой синдром в шее или спине обострялся у пациентов в среднем 2 раза в год и длился от 1 до 12 мес (в среднем 2,63 мес). Интенсивность боли по ВАШ составляла от 3 до 7 баллов.
У 80% пациентов были сопутствующие заболевания, однако только у 75% из них проводилась соответствующая терапия.
При первичном осмотре у 66,6% пациентов болевой синдром локализовался на пояснично-крестцовом уровне, у 16,6% — на шейно-грудном, у 3,3% — на грудном; у 13,3% обследованных боль носила распространенный характер. В 43,3% случаев болевой синдром преобладал справа, в 13,3% — слева, в 43,3% он был без четкой латерализации. Симптом Лассега отмечался у 53,3% больных, боковое сгибание и сгибание вперед было ограничено и болезненно у 90% обследованных. Кроме того, у 73,3% пациентов был выявлен мышечно-тонический сидром, у 17% — анизорефлексия в сочетании с мышечно-тоническим синдромом, у 6,6% — расстройства чувствительности в сочетании с мышечно-тоническим синдромом.
В предшествующие 3 мес у 80% обследованных проводилась терапия основного заболевания (дорсопатии). При этом 12 больных использовали нестероидные противовоспалительные препараты и 18 пациентов получали комплексное лечение. Длительность терапии в среднем составляла 24,8 дня (от 2 до 90 дней). В результате 7 человек отметили улучшение самочувствия, а 23 считали проводившуюся ранее терапию неэффективной.
Клинико-неврологическое исследование показало, что после терапии Велафаксом уменьшились представленность и выраженность симптомов дорсопатии, произошло значительное снижение выраженности болевого синдрома (рис. 1), что отразилось на двигательных возможностях пациентов (табл. 1).
Рис. 1. Динамика интенсивности болевого синдрома и общего состояния больного по ВАШ в процессе лечения Велафаксом по оценке самого пациента (а) и врача (б)
* р
Таблица 1. Влияние боли на двигательные возможности
| Двигательные возможности | Исходно | Прием Велафакса | |
| 5 дней | 14 дней | ||
| число больных | |||
| Не ограничены | 25 | ||
| Незначительно ограничены | 8 | 12 | 5 |
| Существенно ограничены | 22 | 18 | |
Субъективная оценка динамики болевого синдрома подтверждена объективным методом исследования — альгометрией. После терапии Велафаксом отмечено достоверное увеличение болевого порога в болевых точках (табл. 2).
Таблица 2. Динамика показателей альгометрии в ходе терапии Велафаксом
| Показатель | Исходно | Прием Велафакса | ||||
| 5 дней | 28 дней | |||||
| Болевой порог | ||||||
| А | Б | А | Б | А | Б | |
| Безболезненный отдел спины | 7,78т | 8,82 | 8,48 | 8,34 | 9,56т | 9,70т |
| Индекс асимметрии | 5,4 | 5,4 | 3,2 | |||
| Болезненный отдел спины | 6,12 | 6,7 | 6,32 | 7,32 | 8,32т | 8,64т |
| Индекс асимметрии | 17,8* | 16,2а | 6,2*а | |||
| Проекция грушевидных мышц | 9,08 | 7,98 | 8,64 | 8,62 | 10,44т | 9,78т |
| Индекс асимметрии | 10,8 | 2,6 | 6,2 | |||
Примечание. * — р
Лечение болевого синдрома Велафаксом привело к уменьшению в целом по группе вторичных тревожно-депрессивных проявлений, улучшению качества жизни пациентов (рис. 2).
Рис. 2. Динамика результатов анкетных исследований
* р
Терапия Велафаксом нивелировала негативное влияние болевого синдрома на сон. Повысилось качество сна; улучшение его субъективных характеристик привело к увеличению суммарной балльной оценки (табл. 3).
Таблица 3. Динамика субъективных характеристик сна в процессе приема Велафакса (в баллах)
| Показатель | Исходно | Через 28 дней |
| Длительность засыпания | 3,05 | 3,35 |
| Продолжительность сна | 2,8 | 3,21 |
| Количество ночных пробуждений | 2,65 | 4,05* |
| Качество сна | 2,60 | 4,14* |
| Количество сновидений | 3,10 | 4,07* |
| Качество утреннего пробуждения | 2,70 | 4,14* |
| Суммарная оценка | 16,8 | 23,42* |
Примечание. * – р
Таким образом, в ходе терапии Велафаксом больными отмечены уменьшение выраженности болевого синдрома, связанных с ним двигательных ограничений и вторичных тревожно-депрессивных проявлений, а также нормализация сна, что в целом привело к улучшению качества жизни пациентов (табл. 4).
Таблица 4. Динамика качества жизни обследованных в ходе терапии Велафаксом (в баллах)
| Субшкала | Исходно | После терапии Велафаксом |
| Физическая активность | 42,5 | 12,0* |
| Текущая жизненная ситуация | 47,22 | 10,67* |
| Мнение о себе | 37,62 | 6,67* |
| Эмоциональное состояние | 39,17 | 12,66* |
| Оценка будущего | 41,11 | 12,67* |
| Настроение | 37,78 | 14* |
| Социальные контакты | 39,72 | 16,0* |
| Средние значения | 40,25 | 13,83* |
Боль и сон | ||
| Просыпаюсь от боли | 36,67 | 2,67* |
| Просыпаюсь от боли и принимаю лекарство | 34,44 | 1,63* |
| Средние значения | 28,25 | 11,3* |
Боль и активность | ||
| Прерывание деятельности из-за боли (число пациентов) | Да – 26 | Да – 8 |
| Нет – 4 | Нет – 22 | |
| Количество прерываний | ||
| в день | 3,05 | 0,83* |
| в неделю | 18,0 | 3,17* |
| Возможность возобновить активность | ||
| число пациентов | Да – 29 | Да – 30 |
| Нет – 1 | Нет – 0 | |
| временной интервал, мин | 49,4 | 11,83 |
Примечание* – р
ПОБОЧНЫЕ ЭФФЕКТЫ
В ходе исследования ни один пациент не отказался от приема Велафакса. У 7 обследованных на 2–3-й день после начала лечения отмечено появление инсомнии при приеме таблетки Велафакса за 1,5–2 ч до сна. Им было рекомендовано принимать последнюю таблетку непосредственно перед сном, после чего переносимость препарата была оценена ими как хорошая. По-видимому, некоторый активирующий эффект препарата не успевал проявляться при приеме Велафакса непосредственно перед сном.
В сроки от 2 дней до 1,5 нед 5 пациенток через 20–40 мин после приема препарата ощущали тошноту, которая постепенно проходила самостоятельно.
У 4 пациенток с гипертонической болезнью (с характерным для них кризовым течением) прием препарата на 2–3-и сутки вызвал гипертонический криз, который развивался через 40 мин и легко купировался антигипертензивными средствами.
Выявленые побочные эффекты, напрямую связанные с приемом препарата, соответствуют заявленным в инструкции и успешно нивелируются со временем или с помощью дополнительных лекарственных средств.
ПЕРЕНОСИМОСТЬ
В ходе терапии изменения суточной дозы для достижения клинического эффекта не потребовалось. По субъективной оценке пациентов, клинический эффект после приема препарата наступал в среднем через 37 мин (от 20 до 60 мин) и длился 591 мин (от 480 до 720 мин). Переносимость препарата «Велафакс» после 5 дней приема 30% пациентов оценивали как хорошую, 50% — как удовлетворительную, 20% — как неудовлетворительную; после 28 дней терапии: 63,3% — как хорошую и 36,7% — как удовлетворительную. Оценка переносимости препарата врачами соответствовала оценке больных.
ЭФФЕКТИВНОСТЬ
Субъективная оценка результатов лечения в целом была положительной: как хороший результат оценили 22 пациента, как удовлетворительный — 8 (табл. 5); оценка врачей соответствовала оценке пациентов.
Таблица 5. Оценка эффективности терапии Велафаксом (в %)
| Эффективность | Прием Велафакса | |||
| 5 дней | 28 дней | |||
| А | Б | А | Б | |
| Хорошая | 13,3 | 13,3 | 73,3 | 73,3 |
| Удовлетворительная | 36,7 | 36,7 | 26,7 | 26,7 |
| Эффект отсутствует | 50 | 50 | ||
| Ухудшение | ||||
Примечание. А – оценка эффекта пациентом, Б – врачом.
ЗАКЛЮЧЕНИЕ
- Велафакс высокоэффективен в лечении вторичных депрессивных расстройств и купировании хронического болевого синдрома вертеброгенного происхождения. В ходе лечения 73,3% пациентов оценили эффективность терапии Велафаксом как хорошую и 26,7% — как удовлетворительную.
- Субъективная оценка эффективности Велафакса подтверждена объективным методом исследования — альгометрией.
- Купирование Велафаксом болевого синдрома приводило к увеличению двигательных возможностей пациентов, улучшению сна и уменьшению дневной сонливости.
- В целом терапия Велафаксом достоверно улучшала качество жизни пациентов.
- В ходе исследования выявлены побочные эффекты препарата «Велафакс»: тошнота, повышение АД, инсомния.
- Для купирования инсомнии, возникающей после приема препарата, пациентам рекомендовано принимать 2-ю таблетку Велафакса непосредственно перед сном.
- Переносимость терапии Велафаксом 80% пациентов оценили как хорошую и удовлетворительную.
Таким образом, с учетом высокой эффективности и хорошей переносимости Велафакс можно рекомендовать больным с хроническими болями в шее и спине как для лечения вторичных депрессивных расстройств, так и с целью купирования болевого синдрома.
ЛИТЕРАТУРА
1. Вейн А. М., Вознесенская Т. Г., Голубев В. Г., Дюкова Г. М. Депрессия в неврологической практике. — М.: МИА, 2002. — 160с.
2. Ершова Е. М., Чахава К. О. Хроническая боль и депрессия // Пограничные психические расстройства. — 2006. — № 1.
3. Колосова О. А., Осипова В. В. Современные аспекты клиники и патогенеза мигрени // Журн. невропатологии и психиатрии им. С. С. Корсакова. — 1991. — № 5. — С. 104-106.
4. Морозов Б. Б. Актуальные проблемы патофизиологии (избранные лекции).— М.: Медицина, 2001.— 424 с.
5. Павленко С. С. Развитие депрессивных расстройств у пациентов // Клиническая фармакология и терапия. — 2005. — № 4. — С. 84-87.
6. Табеева Г. Р., Вейн А. М. Фармакотерапия депрессии // Психиатрия и психофармакотерапия. — 2000. — № 1.
7. Boswell M. V., Shah R. V., Everett C. R. et al. Interventional techniques in the management of chronic spinal pain: Evidence-bsed practice guidelines // Pain Physician. — 2005; 8: 1–48.
8. Keefe F. J., Lefebvre J. Pain behavior concepts: Controversies, current status and future directions directions // In G. Gebhart, D. L. Hammond and T. S. Jensen. Proceedings of the VII Word Congress of Pain. — New York: Elsevier. — 1994. — Р. 127-148.
9. Sanders S. H. Behavior assessment of clinical pain: appraisal of current status // New York: Academic Press.— 1979.— Vol. 8.— 310 р.
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)
Источник
