Сколько времени болит голова при мигрени
Практически каждый из нас хотя бы несколько раз в жизни испытывал острую головную боль – мигрень. Такая проблема может носить разовый характер, бесследно проходя через некоторое время. Однако случается, что приступы приобретают и хроническую форму. Другая проблема недомогания состоит в том, что она тяжело поддается лечению, в отличие от других видов головных недомоганий. Сколько может длиться мигрень зависит от особенностей организма человека, а также от причин возникшей боли и своевременно принятых мер по её устранению. Но существуют и средние показали длительности одного приступа.

Фазы мигрени
Условно мигрень принято разбивать на четыре стадии развития:
- продромальная стадия,
- стадия ауры,
- болевая стадия,
- постдромальная стадия.
Они присутствуют в каждом приступе недомогания, образуя, так называемую, схему приступа или механизм его действия. То, сколько дней может длиться мигрень, зависит именно от развития данных стадий приступа и длительности каждого из них.
Продромальная стадия
Начальная фаза болезни предшествует появлению болевых ощущений. В этот момент происходит спазм сосудов головного мозга. При этом можно испытать следующие симптомы:
- резкая перемена настроения;
- высокая раздражительность;
- чувство усталости и сонливости (у некоторых людей, напротив, прилив работоспособности и гиперактивности);
- чрезмерный аппетит и жажда;
- снижение внимательности и времени обработки информации.
Длится данный период от одного до трёх часов, после чего сменяется аурой боли. Некоторые пациенты, страдающие хроническим недомоганием, по признакам этой стадии уже чувствуют начало приступа. При некоторых видах боли продромальная фаза отсутствует, как и аура мигрени.
Стадия ауры
Появляется это стадия не при каждом приступе. По различным источникам она сопровождает от пятнадцати до двадцати пяти процентов головной боли. Чаще всего ауру можно отличить по нарушениям в работе органов чувств, больше всего это касается зрения:
- появление белых и темных пятен перед глазами;
- недолгие «вспышки»;
- изменение поля зрения на одном глазу или на обеих сразу;
- неправильное восприятие формы, цвета, размера предметов.
Также в период ауры может расстраиваться речевая функция организма и осязание (снижается чувствительность конечностей).
Длится период ауры не более одного часа. Иногда в тот момент, когда нарушение работы органов чувств уже началось, его сопровождает ещё слабость и сонливость, то есть продромальный период. Это значит, что данные периоды могут как бы сливаться в один.
Болевая стадия
Стадия мигрени может начаться сразу после конца ауры, а может через 5–10 минут после окончания прошлого периода. Болевую часть приступа всегда сопровождают острые или пульсирующие, а иногда ноющие неприятные ощущения. Они могут как распространяться по всей голове, так и быть локализованы в определенной её части.
Недомогание могут сопровождать такие симптомы:
- нарушение работы органов чувств: зрения, слуха, осязания;
- светобоязнь, неприязнь к громким звукам и резким запахам;
- плохая ориентация в пространстве;
- онемение конечностей и покалывание в них;
- слабость, головокружение;
- усталость и сонливость;
- тошнотворные и рвотные позывы;
- обмороки.
В зависимости от причины, вызвавшей боль, а так от её своевременного лечения, основной период приступа недомогания может затянуться от нескольких часов до трёх суток.
Большинство пациентов отмечает, что если не лечить приступ, то через пару дней он может пройти самостоятельно, однако, эти несколько суток наблюдается снижение аппетита и ухудшение сна.
Постдромальная стадия
Это период затихания боли, когда неприятные симптомы постепенно уменьшаются, а затем вовсе проходят. Время восстановления организма характеризуется усталостью, слабостью и сонливостью. Длится оно до двадцати четырех часов.
Длительность мигрени в зависимости от её вида
Головная боль делится на несколько основных видов:
- простой,
- классический,
- ассоциированный (осложненный),
- групповая.
Каждый из них имеет разную длительность, так как отличается особым механизмом прохождения.
Простой тип мигрени
Простой вид головной боли отличается стремительным развитием. Боль приходит внезапно, сменяя хорошее самочувствие. Первых двух этапов: продромального и ауры, данное недомогание не имеет вовсе. Чаще всего пульсирующая боль при таком приступе локализована в лобной или височной части головы, реже – болит голова в области затылка. Кроме этого, её могут сопровождать тошнота или рвотные позывы, усталость и головокружение.
Если простая мигрень не имеет осложнений, она может длиться до нескольких часов. Приступ, длящийся дольше, обоснован чем-то более серьезным, чем спазм сосудов головного мозга и при повторении требует обязательного обращения к специалисту.
Острые приступы, не имеющие ауры, считаются более опасными, так как возникают внезапно, и перед их появлением нельзя принять лекарственные меры, купирующие боль.
Классический тип мигрени
Классическая мигрень – это головная боль, которой предшествует аура. В болевой период к ней могут добавляться такие симптомы, как слабость, тошнота, раздражительность. Иногда боль дополняет гипертензия, а также нарушение рефлексов.
Продолжительность приступа такой мигрени без периода ауры – от получаса до трёх часов. С учетом ауры болеть голова может до четырех-пяти часов. В некоторых случаях (чаще всего это запущенные или хронические формы) классическая мигрень может длиться до нескольких суток и трудно поддается лечению.
Ассоциированный тип мигрени
Данный вид головного боли отличается тем, что имеет те или иные осложнения. По характеру осложнений ассоциированная боль делится на несколько подтипов:
- офтальмологический (поражение глазных нервов);
- гемиплегический (осложняется расстройством чувствительности по гемитипу);
- вестибулярный (нарушение работы вестибулярного аппарата, суш в ушах и головокружение);
- мозжечковый (механические травмы или кислородное голодание мозжечкового отдела мозга, нарушение координации и равновесия);
- сердечный (осложняется нарушением работы сердечно-сосудистой системы);
- абдоминальный (пищеварительные нарушения).
При осложненном виде недуга невозможно сказать точно о том, как долго продлится один приступ. Это зависит от нескольких факторов, в частности от степени развития осложнения и его характера. Например, мозжечковая мигрень может наблюдаться в качестве кратковременных приступов болевых атак и параллельного нарушения координации, которые длятся всего 5-10 минут. А офтальмологические или сердечные головные боли могут длиться дольше нескольких суток, если осложняющее заболевание имеет острую форму развития.
Для того чтобы избавиться от ассоциированной болезни, необходимо вылечить не только саму головную боль, а также причины и последствия её образования.
Тип мигрени с групповыми атаками
Групповая или гистаминная боль в области головы – всё это названия болезни Бинга-Хортона. Отличается такая проблема от других внезапным течением, а также потемнение кожи, конъюнктивитом. Болит при гистаминных приступах, как правило, только одна половина головы.
Длительность такой головной боли варьируется от десяти минут до нескольких часов. Кроме того, боль может возвращаться в качестве повторного приступа. Повторы чаще всего происходят в тот же день.
Как часто повторяются приступы мигрени
Кроме того, сколько длится один приступ, при мигрени необходимо так же учитывать тот факт, как часто возобновляется недомогание. Разумеется, этот фактор также зависит от особенностей организма человека. В среднем исследования специалисты выявили следующую частоту появления хронических недомоганий:
- 34% страдающих недугом испытывают приступы реже, чем один раз в месяц;
- у 27% боль возникает один раз за месяц;
- в 17% случаях приступы повторяют дважды в месяц;
- 12% выделяют 3–4 приступа за данный период;
- 6% — свыше пяти атак;
- лишь 4% жалуются на то, что недуг занимает более десяти суток в месяц.
Усредненное значение – 8–10 приступов за один год. Учитывая то, сто каждый из них может длиться до трёх суток, то мигрень в некоторых случаях отнимает целый месяц спокойной человеческой жизни за год. Уменьшить этот показатель стоит, используя профилактику появления мигрени. Например, исключить сидячий образ жизни, больше гулять на свежем воздухе, принимать витамины группы В и С.
Источник
Мигрень – хроническое неврологическое заболевание; характеризуется повторяющимися мучительными приступами интенсивной головной боли и вегетативными нарушениями. Существенно ухудшает качество жизни, при этом никогда не вызывает угрожающих жизни состояний. Характерна для ограниченного жизненного периода – 40±10 лет. Как правило, к 40-60 годам приступы мигрени прекращаются.
Заболевание выявляют у каждого 10-го жителя планеты, среди пациентов в 3-4 раза больше женщин, чем мужчин. Частота приступов – от повторяющихся ежедневно до нескольких раз в год; на практике – чаще 2-3 раз в месяц. Во время приступа человек нетрудоспособен.

Причины возникновения
Патогенез заболевания до конца не изучен. Нередко мигрень развивается на фоне аномалий центральной нервной системы, дистонии церебральных сосудов, нарушений сна или обмена веществ, эндокринного дисбаланса. Также болезнь может возникнуть из-за отягощенной наследственности: если мигренью страдают и мать, и отец, то она разовьется у ребенка с вероятностью 60%.
В группы риска развития заболевания входят:
- жители мегаполисов в состоянии хронического стресса;
- легко возбудимые, эмоциональные, склонные к депрессивным состояниям люди;
- карьеристы, амбициозные личности;
- больные диабетом;
- курильщики.
Спровоцировать приступ могут:
- острый стресс;
- метеофакторы;
- предменструальный синдром;
- интенсивные физические нагрузки, переутомление;
- прием некоторых лекарств, в частности оральных контрацептивов;
- агрессивные внешние факторы – чрезмерно яркий свет и сильный шум;
- беременность, особенно осложненная;
- нарушение режима сна.
Триггерные – пусковые – факторы:
- определенные пахучие вещества;
- плотно сидящие головные уборы, тугие косы и хвосты;
- искривление положения позвоночника при работе сидя;
- пропуск приемов пищи;
- избыточное потребление продуктов – источников кофеина;
- красные вина, колбасы, твердые сыры, газированные напитки;
- длительные поездки и смена часовых поясов.
Симптоматика
Перед приступом мигрени могут появляться характерные признаки:
- чувство безосновательной тревожности;
- избыточная раздражительность;
- депрессивные состояния;
- понижение работоспособности;
- сонливость;
- недомогание;
- головокружения;
- дискомфорт от сравнительно громких звуков, яркого света и сильных запахов;
- зевота.
Виды мигрени и их симптомы
Существует два основных вида мигрени – классическая и с аурой. Аура – фаза-предшественник, который появляется за 10-30 минут до начала приступа. Проявляется:
- вспышками света перед глазами – «мелькание мушек»;
- навязчивыми запахами;
- замедленной речью;
- звуковыми феноменами;
- потерей чувствительности отдельных зон тела и слабостью в конечностях.

Зрительные аномалии при мигрени
Симптомы классической мигрени:
- сильная головная боль от нескольких часов до нескольких суток (если не принять лекарство);
- свето- и звукобоязнь, тактильная непереносимость прикосновений;
- тошнота и рвота;
- усиление болевых ощущений во время умственной и физической деятельности.
Иногда бывает мигрень без головной боли – офтальмологическая или вестибулярная. При ней боль возникает в области глаз. Кроме этого нарушается зрение (иногда в одном глазу), появляется головокружение. Сопутствующая симптоматика – как у классической мигрени, но менее интенсивная.
Особенности головной боли при мигрени
Где болит и как отличить
Чаще приступ мигрени начинается утром или ночью, но может появиться в любое другое время. У человека начинает мучительно болеть левая или правая половина (реже – вся голова), в височной или глазной области. Боль сначала пульсирующая, затем – сдавливающая либо распирающая.
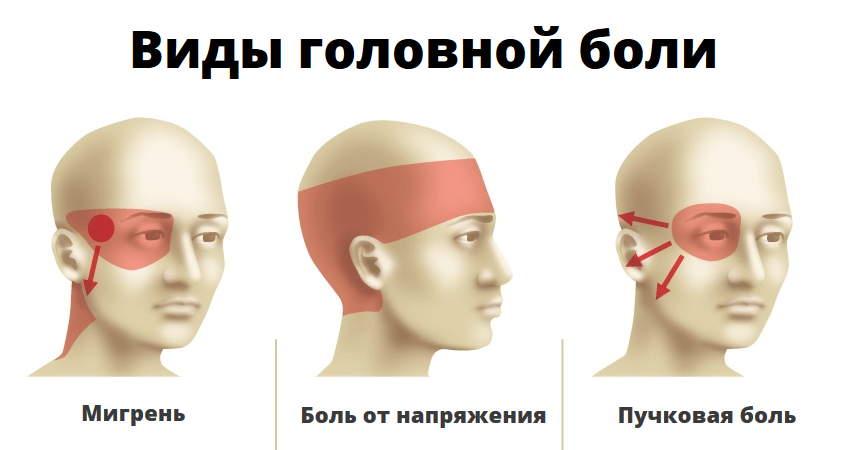
Она усиливается от внешних раздражителей – громких звуков, резких запахов, яркого света. Часто сопровождается слезотечением из одного глаза. На стороне боли глазная щель сужается, иногда заметна пульсация височной артерии.
Характерные для мигрени зрительные аномалии – светящиеся круги, двоящиеся очертания окружающих предметов. Иногда поле зрения как-бы выпадает. Приступ часто заканчивается долгим тяжелым сном. У женщин и мужчин заболевание проявляется одинаково.
У детей
Как правило мигрень развивается у детей со сверхчувствительной нервной системой. Чаще диагностируют простую форму заболевания с головной болью в лобной области, приступами тошноты и рвоты.
Реже у детей бывает осложненная мигрень ‒ с опущением века и нарушениями движений глазных яблок. Для редко встречающейся осложненной гемиплегической мигрени характерна односторонняя слабость мышц конечностей.
Диагностика
Диагноз ставят по клиническим признакам – однообразным приступам с предвестниками, наследственности, периодичности. Также учитывают характерные нарушения обоняния, зрения, слуха и, вкусовых ощущений, онемение рук, лица и вегетативные расстройства – тошноту, рвоту, учащенные мочеиспускания, жидкий стул.
По показаниям назначают дифференциальные диагностические исследования:
- рентгенографию черепа – на ней видят расширенный венозный рисунок;
- дуплексное сканирование сосудов головы;
- функциональные исследования вестибулярного аппарата;
- офтальмоскопию – выявляет характерные изменения глазного дна;
- МРТ головного мозга;
- генетическую консультацию.
Лечение
Головная боль при мигрени чаще не купируется стандартными обезболивающими препаратами, а только специфическими – например, из группы триптанов. Их может назначить только невропатолог, а аптеки отпускают по рецепту.
Если вы обнаружили у себя признаки мигрени – обратитесь к врачу и он определит наиболее эффективную индивидуальную тактику.
Лекарственное средство и дозу специалист подбирает персонально. Лечебно-профилактическая тактика при мигрени разная на разных этапах состояния, поэтому самолечение недопустимо.
Дополнительные методы лечения – физиотерапия и иглорефлексотерапия. Также необходима работа с психологом, направленная на преодоление хронических стрессов и депрессивных состояний.
Пациентам группы рекомендуют вести дневник головной боли – с его помощью учатся выявлять индивидуальные триггерные факторы и симптомы-предшественники. Это помогает заметно снизить частоту приступов и даже предотвращать их без лекарств. Также показана поведенческая терапия.
Экстренная помощь при мигрени
Как снять приступ самостоятельно?
При появлении симптомов-предшественников рекомендован сладкий чай: повышение уровня сахара в крови может предотвратить приступ. Также эффективен точечный самомассаж затылка и шеи – повторяющиеся надавливания подушками пальцев на область затылочного бугра и сонных артерий.
Техника может отсрочить приступ на 1-2 часа – например, пока подействует назначенная врачом таблетка. Самочувствие улучшают:
- приложенный к шее горчичник;
- седативные фитопрепараты и травяные чаи;
- горячий душ;
- грелка, приложенная к стопам, или теплая ножная ванна.
Во время приступа рекомендуют находиться в затемненной комнате, недоступной для резких запахов и звуков, и постараться заснуть. Полноценный 2-3-часовой сон нередко помогает избавиться от мигрени.
Немедикаментозная профилактика
Чтобы предупредить риск развития мигрени, врачи рекомендуют избегать хронических стрессов, умственного переутомления и травм головы. Важно регулярно заниматься физкультурой, ежедневно бывать на свежем воздухе и спать не меньше 7‒8 часов в сутки.
Кроме этого показан контроль и, при необходимости, коррекция артериального давления, а также лечение сопутствующих заболеваний. Из рациона исключают красное вино, твердые сыры, кофеинсодержащие напитки шоколад, соления, копчености.
Без квалифицированного лечения мигрени могут развиться осложнения – неврозы, психосоматические заболевания, депрессии. Может также присоединиться фоновая головная боль, плохо поддающаяся лечению.
Оцените статью:
Читайте также

17.11.2018 г.
Что такое сапфировые брекеты? Какой от них эффект? Какие существуют аналоги? Это и многое другое – на нашем сайте.

26.05.2018 г.
Все о фиброзно-кистозной мастопатии, о пункции молочной железы как методы диагностики, а также многое другое.
17.01.2018 г.
Остеоденситометрия – ход обследования, показания, результативность метода и возможности лечения.
Источник
Клиника DocDeti, 2 декабря 2019
Мигрень является второй по частоте головной болью в мире и первой, по поводу которой пациенты обращаются за медицинской помощью.
Характерные черты мигрени
- приступы головной боли, продолжительностью от 4 до 72 часов;
- интенсивность боли – умеренная или тяжелая;
- характер боли – пульсирующий;
- возникновение чувствительности к свету, звукам, запахам;
- повышение чувствительности кожи головы;
- тошнота и рвота;
- усиление боли при физической активности (вставании, ходьбе и др.);
- чаще односторонняя локализация боли (бывают исключения).
Во время приступа мигрени пациент временно выпадает из привычного образа жизни из-за сильной головной боли, продолжающейся несколько часов или суток. Ситуация может быть очень серьезной, приводящей к дезадаптации человека.
В некоторых случаях мигрени предшествуют предупреждающие симптомы, известные как «аура». К ним относятся:
- вспышки света или темные пятна перед глазами;
- слезотечение;
- пелена перед глазами;
- ощущение покалывания кожи лица, руки или ноги (с одной стороны);
- заложенность носа;
- односторонний паралич рук или ног (при гемиплегической форме мигрени);
- нарушения речи;
- головокружение.
Зафиксировано, что за один-два дня до мигрени человека сопровождают некоторые изменения – повышение аппетита, нарушения стула, напряжение мышц шеи, скачки настроения, жажда, повышенное мочеиспускание, постоянное зевание и т. д.
Аура может возникать как до, так и во время приступа мигрени. Большинство людей при мигрени вообще не испытывают никаких симптомов ауры. У остальных пациентов аура чаще всего проявляется визуальными нарушениями – вспышками легкого волнистого или зигзагообразного зрения, пеленой перед глазами, сужением поля зрения.
Иногда ауры проявляются сенсорными, моторными или словесными нарушениями. Может появиться слабость в мышцах или возникнуть чувство, что кто-то прикасается к телу.
Все указанные симптомы обычно начинаются постепенно и имеют склонность к нарастанию. Длительность ауры колеблется от 5 до 60 минут.
Примеры ауры
- снижение четкости зрения;
- покалывание конечностей с одной стороны;
- слабость мышц;
- онемение лица или одной стороны туловища;
- проблемы с речью;
- шум в ушах, музыка;
- непроизвольные подергивания или другие движения;
- слабость конечностей (при гемиплегической мигрени).
Сам эпизод мигрени без лечения длится 4-72 часа. По частоте приступы могут быть редкими, а могут возникать до нескольких раз в месяц. После приступа человек проходит фазу пост-дрома. Это заключительная фаза мигрени, во время которой одни люди чувствуют себя истощенными и утомленными, а другие могут испытывать восторг.
В течение суток после мигрени может ощущаться удрученность, замешательство, смятение, чувствительность к свету или звуку, головокружение.
Нередко болезнь не диагностируется и не лечится. В случае, если у вас или ваших близких регулярно возникают симптомы мигрени, храните записи об атаках боли и о том, как вы пытались устранить симптомы. Обязательно запишитесь на прием к специалисту и обсудите с врачом все тревожные сигналы. Это поможет диагностировать болезнь и подобрать адекватное лечение.
В случае, если лечение было назначено, а характер головной боли изменился или боль стала совершенно нетипичной для вас – обязательно обратитесь за консультацией к вашему лечащему врачу.
Факторы возникновения мигрени
Многие пациенты утверждают, что приступы мигрени у них зависят от определенных факторов, например от гормональных изменений в организме. Некоторые утверждают, что атаки головной боли значительно учащаются в период беременности или менопаузы.
Основные факторы мигрени
1. Использование гормональных препаратов. Сюда относится прием оральных контрацептивов, гормонотерапия при менопаузе и др. Необходимо отметить, что одни женщины утверждают, что гормональные препараты ухудшают мигрень, другие, наоборот, отмечают снижение частоты эпизодов при приеме гормоносодержащих средств.
2. Употребление некоторых продуктов питания. Замечено, что приступ мигрени могут вызвать сырые сыры, сильно соленые продукты и продукты, подвергающиеся обработке. Болевую атаку также может вызвать пропуск еды или голодание.
3. Злоупотребление пищевыми добавками.
4. Употребление некоторых напитков. Мигрень может быть спровоцирована алкоголем (особенно вином) и напитками с высоким содержанием кофеина.
5. Воздействие стресса.
6. Несоблюдение норм сна. Мигрень возникает при недосыпах или, наоборот, пересыпах.
7. Физические факторы. К болезни иногда приводит слишком интенсивная физическая активность (в том числе сексуальная активность).
8. Прием лекарственных препаратов. Отмечено учащение эпизодов при приеме оральных контрацептивов и сосудорасширяющих средств (например, нитроглицерина).
9. Изменения в окружающей среде.
10. Изменения атмосферного давления при перелетах.
Существует группа риска мигрени, состоящая из людей, наиболее подверженных эпизодам болезни. В нее входят подростки, женщины (мигрень встречается в 3 раза чаще, чем у мужчин), беременные и женщины в период менопаузы. Также к мигрени склонны пациенты, родственники которых когда-либо страдали проявлениями данной болезни.
Лечение мигрени
Существует две медицинские тактики лечения болезни – купирование заболевания (устранение приступа) и профилактическая терапия, направленная на уменьшение частоты, продолжительности и выраженности приступа, а также улучшение качества жизни и снижения вероятности дезадаптации пациента. Основными компонентами профилактической терапии являются: модификация образа жизни, избегание триггеров и прием лекарственных препаратов.
Купирование приступа проводится:
- нестероидными противовоспалительными препаратами (НПВП, НПВС);
- триптанами;
- парацетамолом;
- противорвотными средствами.
Профилактическое лечение медикаментами проводится при четырех и более сильных атаках мигрени в месяц, при наличии длительной ауры, симптомах онемения и слабости, а также в том случае, если обезболивающие средства не приносят ожидаемого эффекта.
Препараты для профилактического лечения мигрени
- бета-блокаторы;
- сартаны;
- блокаторы кальциевых каналов;
- противоэпилептические средства;
- ботулотоксин;
- антидепрессанты;
- нестероидные противовоспалительные средства.
При мигрени главное – не заниматься самолечением. Устанавливать диагноз и подбирать правильное лечение должен исключительно врач. Здоровья вам и вашим близким!
Автор: Василий Олейников, врач-невролог
Оригинал статьи: https://docdeti.ru/baza-znaniy/760/
Клиника DocDeti
Детская клиника доказательной медицины
Источник
