Пример диагноза головная боль
Диагностика головной боли (ГБ) часто вызывает затруднения, особенно если у пациента имеется не один, а несколько типов цефалгии. Выявление всех типов ГБ — необходимая цель расспроса пациента, поскольку все они должны быть вынесены в диагноз, и лечебные рекомендации должны касаться каждой из разновидностей ГБ.
Расспрос пациента или клиническое интервью в первую очередь должно быть направлено на выявление основных характеристик цефалгии. К ним относятся частота, интенсивность, продолжительность эпизодов ГБ и сопутствующие симптомы. Кроме того, тщательный расспрос позволяет уточнить особенности течения ГБ в разные периоды жизни, наследственный анамнез, определить, что провоцирует болевые эпизоды, выявить коморбидные нарушения, ухудшающие состояние пациента, а также установить факторы, облегчающие ГБ.1-2
Если в ходе клинического интервью врач заподозрил у пациента несколько типов цефалгии, следует подробно расспросить пациента о каждом из них (и все вынести в диагноз). В практике могут встречаться как сочетания 2 (реже более) первичных форм ГБ, так и комбинация первичных и вторичных цефалгий. Наряду с клиническими разновидностями ГБ в диагноз должны быть включены и коморбидные нарушения, особенно если они заметно нарушают качество жизни больных.
Примеры формулировки диагнозов у пациентов с несколькими типами ГБ и коморбидными нарушениями:
- Мигрень с аурой. Головная боль, связанная с легкой травмой головы. Шейный мышечно-тонический синдром.
- Частая эпизодическая ГБН. Головная боль, связанная с острым риносинуситом. Легкие когнитивные нарушения. Хроническая ишемия мозга.
- Хроническая мигрень без ауры. Головная боль, связанная с избыточным употреблением комбинированных анальгетиков. Психовегетативный синдром с паническими атаками.
- Цервикогенная ГБ. Головная боль, связанная с острой глаукомой. Остеохондроз шейного отдела позвоночника.
При наличии у пациента нескольких типов ГБ целесообразно предложить ему на протяжении 1–3 месяцев вести дневник ГБ, который широко применяется для более точной диагностики в специализированных центрах головной боли Европы и США. Анализ его данных позволяет врачу, во-первых, определить характеристики цефалгии, а следовательно, более точно установить диагноз каждого типа ГБ. А во-вторых, объективно оценить количество и кратность принимаемых пациентом обезболивающих препаратов, т.е. заподозрить/выявить лекарственный абузус.2-3 Несомненна польза дневника ГБ и для пациентов: он помогает им научиться отличить один тип ГБ от другого и осознать реальный масштаб (риск) злоупотребления обезболивающими препаратами (пример диагностического дневника см. на стр. …).
Ниже приводим клинический пример сочетания у одного пациента 2 первичных форм головной боли — мигрени и ГБН.
Пациентка К., 38 лет, образование высшее, бухгалтер. Разведена, имеет 2 взрослых детей (дочь –18 лет, сын – 12 лет). Жалобы на частые эпизоды ГБ, повышенную тревожность, снижение настроения, раздражительность, дискомфорт и чувство напряжения в мышцах шеи и затылка.
При расспросе выяснилось, что у пациентки имеются 2 разных типа ГБ.
Первый тип ГБ. Приступы интенсивной пульсирующей боли (до 8 баллов по визуальной аналоговой шкале, ВАШ), чаще в левой половине головы или с обеих сторон, максимально выраженные в области глаза и виска. Боль сопровождается тошнотой, очень редко однократной рвотой, непереносимостью света и звуков, слабостью, иногда предобморочным состоянием. Боль и пульсация усиливаются при малейшей физической нагрузке и вдыхании табачного дыма. Во время приступа пациентка предпочитает (по возможности) находиться в постели в темной и тихой комнате. В последние полгода такие приступы возникают 2–3 раза в месяц. Среди провоцирующих факторов – голод, перемена погоды с пасмурной на солнечную, духота и прием алкоголя. В последнее время приступы стали хуже купироваться привычными комбинированными анальгетиками, поэтому пациентка начала принимать триптаны (суматриптан 50 или 100 мг). На их фоне приступ купируется в течение 1,5–2 часов. В месяц принимает не более 5 доз этого препарата.
Приступы ГБ впервые появились в 12-летнем возрасте. В начале заболевания они отмечались 1 раз в 2–4 месяца на фоне голода, переутомления или после пребывания в духоте. До 16 лет приступ облегчался или прекращался после сна. Подобные приступы отмечались у матери и дочери пациентки (с 8-летнего возраста). В последние 5 лет эпизоды ГБ у пациентки участились – после развода с мужем и длительной квартирной тяжбы. Тогда же впервые появились цефалгии 2-го типа и жалобы на повышенную тревожность, снижение настроения и раздражительность.
Второй тип ГБ. Проявляется эпизодами умеренной (до 4–5 баллов по ВАШ), сжимающей диффузной боли (по типу «обруча») в области лба и висков. Они возникают до 3–4 раз в месяц, чаще во 2-й половине дня на фоне эмоционального напряжения и периодов «аврала» на работе. Боль не сопровождается тошнотой, но при ней может повышаться чувствительность к световым стимулам. Приступ ГБ длится от 2 часов до 1–2 суток. При усилении боли пациентка не чаще 2 раз в месяц принимает ибупрофен или кетопрофен с хорошим эффектом. Иногда болевой эпизод может пройти самостоятельно после психологического расслабления (ужина, просмотра телевизора, прогулки на свежем воздухе). Наряду с описанными болевыми эпизодами в последние 2 года часто беспокоят чувство тревоги, сниженный фон настроения, раздражительность и ощущение напряжения и болезненности в области затылка и шеи, что вынуждает пациентку прерывать работу, «крутить головой и разминать мышцы».
Объективный осмотр. Пациентка тревожна, при беседе несколько скованна. В неврологическом статусе органической патологии не выявлено: сухожильные рефлексы симметричные, ЧМН – без особенностей, чувствительных и координаторных расстройств нет, тазовые функции сохранны. При пальпации перикраниальных мышц выявлена выраженная болезненность и напряжение в мышцах задней поверхности шеи, жевательных и трапециевидных мышцах больше слева. АД 110/75 мм рт. ст. Доказанной соматической патологии нет.
Установление диагноза. Анализ клинической картины показал, что симптомы обеих форм ГБ полностью соответствуют диагностическим критериям мигрени и ГБН последней версии Международной классификации головной боли (МКГБ-3 бета, 2013 г.). В связи с отсутствием показаний (типичная клиническая картина = нет подозрений на симптоматический характер ГБ + отсутствие сигналов опасности) дополнительные методы исследования не проводились.2,4
Полный диагноз (с учетом коморбидных нарушений). Мигрень без ауры. Нечастая эпизодическая головная боль напряжения (ГБН) с дисфункцией перикраниальных мышц. Тревожно-депрессивный синдром.
Рекомендации
- Проведена поведенческая терапия: пациентке разъяснены доброкачественная природа, причины и механизмы обеих форм ГБ, нецелесообразность (неинформативность) дополнительных методов исследования; проанализированы провокаторы болевых приступов мигрени и ГБН, даны советы по избеганию триггеров, по способам преодоления стресса (психологическая релаксация, фитнес, водные процедуры). Разъяснена опасность и риск учащения ГБ при избыточном применении обезболивающих препаратов: число доз любых обезболивающих, принимаемых для купирования любых болевых эпизодов, не должно превышать 8–10 в месяц.
- Мигрень. Учитывая частоту приступов (до 5 в месяц), показано профилактическое лечение бета-блокаторами или сартанами (метопролола тартратом 50–100 мг в cутки или кандесартаном 8–16 мг в сутки при контроле АД) в течение 4–6 месяцев.3,5 В связи с низкой эффективностью простых и комбинированных анальгетиков для купирования приступов мигрени наряду с суматриптаном рекомендованы и другие триптаны (элетриптан и золмитриптан), а также препараты, содержащие эрготамин (Синкаптон, Номигрен).
- ГБН. В связи с невысокой частотой эпизодов и эффективностью методов релаксации в их купировании, фармакопрофилактика ГБН не показана.1,3,5 Для купирования болевых эпизодов значительной интенсивности рекомендованы простые анальгетики (ацетилсалициловая кислота, ибупрофен или флупиртин (Катадолон) не более 4 раз в месяц.
- Коморбидные нарушения. Для коррекции тревожно-депрессивных проявлений целесообразно назначение растительных препаратов с противотревожным и антидепрессивным эффектами (Деприма форте, Гелариума, Персена, Релаксозана и др.). При их неэффективности назначаются антидепрессанты: пароксетин (Адепресс, Рексетин), флувоксамин (Феварин), эсциталопрам (Ципралекс), сертралин (Золофт), др. и/или нейролептики – тиоридазин (Сонапакс), алимемазин (Тералиджен), флупентиксол (Флюанксол), хлорпротиксен (Труксал) и др. в течение 3–6 месяцев.
Для коррекции шейного мышечно-тонического синдрома рекомендованы гимнастика на ШОП, постизометрическая релаксация, массаж воротниковой зоны. При неэффективности немедикаментозных методов возможно назначение миорелаксантов (тизанидина, баклофена).
Показано динамическое наблюдение в течение 1 года; при необходимости – повторные курсы терапии и смена препаратов.
Представленный пример иллюстрирует сочетание у пациентки 2 первичных цефалгий: мигрени без ауры и эпизодической формы ГБН, которые появились в разные периоды жизни. Первые приступы мигрени (по всей вероятности, наследственного характера) возникли в препубертатном возрасте, были редкими, хорошо купировались сном и анальгетиками. Впоследствии на фоне эмоционального стресса приступы мигрени участились, присоединились эмоционально-личностные коморбидные нарушения; эффективность традиционных обезболивающих препаратов снизилась, и пациентка перешла на прием триптанов.
Второй тип цефалгий – ГБН – впервые возник на фоне эмоционального стресса 5 лет назад и сохраняется до сих пор во время эмоционального и позного напряжения. При выборе лечебной тактики приняты во внимание не только обе формы ГБ (даны рекомендации по купированию и профилактике болевых эпизодов мигрени и ГБН), но и коморбидные нарушения (тревожно-депрессивные проявления и шейный мышечно-тонический синдром). Такой подход позволит не только облегчить течение обеих форм ГБ и коморбидных расстройств, но и предотвратить дальнейшую хронизацию мигрени и ГБН.
1Осипова В.В., Табеева Г.Р. Первичные головные боли: диагностика, клиника, терапия: Практическое руководство. М., ООО «Издательство «Медицинское информационное агентство», 2014, 336 с.
2Осипова В.В. Диагностика головных болей в амбулаторной практике: анализ ошибок и трудностей//Справочник поликлинического врача, №5, 2014, с. 4–7.
3Стайнер Т.Дж. и соавт. Европейские принципы ведения пациентов с наиболее распространенными формами головной боли в общей практике/Практическое руководство для врачей; перевод а английского Ю.Э. Азимовой, В.В. Осиповой; научная редакция В.В. Осиповой, Т.Г. Вознесенской, Г.Р. Табеевой. М., 000 «ОГГИ. Рекламная продукция», 2010, 56 с.
4Evans R.W. Diagnostic testing for headaches. Med Clin North Am. 2001; 85(4): 865–885.
5Артеменко А.Р., Осипова В.В., Филатова Е.Г. и соавт. Первичные головные боли хронического течения (диагностика, клиника, терапия). Методические рекомендации, №26, Правительство Москвы, департамент здравоохранения г. Москвы, 2014, 28 с.
Источник
“Если боль мучительна, она не продолжительна, если продолжительна, то не мучительна” Цицерон
Неврологические болезни женщин
Feigin V, et al. The Lancet Neur. 2020;3:255–65.
КЛАССИФИКАЦИЯ ГОЛОВНЫХ БОЛЕЙ (ICHD-3, МКБ)
Первичные головные боли
Мигрень [G43]
• Мигрень без ауры, с аурой, семейная гемиплегическая, спорадическая гемиплегическая, базилярного типа, ретинальная.
• Осложнения мигрени: хроническая (>14 дней в месяц в течение >3 мес) мигрень, мигренозный статус, персистирующая аура без инфаркта, мигренозный инфаркт, триггер эпилептического припадка.
Головная боль напряжения [G44.2]
• Эпизодическая (до 14 дней в месяц), хроническая (>14 дней в месяц в течение >3 мес).
Тригеминальные вегетативные цефалгии [G44.0]
• Пучковая головная боль эпизодическая, хроническая.
• Пароксизмальная гемикрания эпизодическая, хроническая.
• Кратковременные односторонние невралгические головные боли с инъецированием конъюнктивы и слезотечением (SUNCT).
Другие первичные головные боли [G44.8]
• Первичная кашлевая, связанная с физическим напряжением, сексом, внешним давлением, холодом, громоподобная, новая ежедневная персистирующая.
Вторичные головные боли
Травмы головы и/или шеи [G44.88]
• Острая, хроническая.
Поражения сосудов головного мозга и шеи [G44.81]
• Ишемический инсульт, транзиторная ишемическая атака, внутримозговое кровоизлияние, субарахноидальное кровоизлияние, сосудистая мальформация, мешотчатая аневризма, артериит, тромбоз церебральных вен.
Несосудистые внутричерепные поражения [G44.82]
• Высокое давление ликвора, внутричерепная гипертензия, низкое давление ликвора, после люмбальной пункции, воспалительные заболевания, асептический менингит, внутричерепная опухоль, эпилептический припадок.
Химические вещества или их отмена [G44.83]
• Доноры оксида азота, алкоголь, пищевые продукты и добавки, кокаин, гистамин.
• Злоупотребление медикаментов: анальгетики, НПВП, эрготамин, триптан.
• Отмена кофеина, опиатов, эстрогенов.
Инфекции [G44.88]
• Внутричерепная инфекция, бактериальный/лимофцитарный менингит, энцефалит, мозговой абсцесс, субдуральная эмпиема, системные инфекциями, ВИЧ-инфекция.
• Хроническая постинфекционная головная боль, хроническая головная боль после бактериального менингита.
Нарушения гомеостаза [G44.882]
• Гипоксия, гиперкапния, артериальная гипертензия, гипертонический криз, феохромоцитома, гипотиреоз, высокогорье, полет, погружение, апноэ сна, диализ, голод, преэклампсия/эклампсия, гемодиализ.
Повреждение черепа, шеи, глаз, носа, синусов, зубов, рта [G44.84]
Психические расстройства [R51]
• Соматизированные, психотические расстройства.
Повреждения краниальных нервов и другие лицевые боли [G44.847, G44.848, G44.85]
• Невралгии (тригеминальная, глоссофарингеальная, окципитальная), внешне сдавление, холод, инфекция опоясывающего герпеса, компрессия/раздражение краниальных нервов или верхних шейных корешков, неврит или диабетическая нейропатия зрительного нерва, головная или лицевая боль.
Неврологические болезни мужчин

Feigin V, et al. The Lancet Neur. 2020;3:255–65.
КЛИНИКА ГОЛОВНЫХ БОЛЕЙ
Головная боль напряжения
Головная боль давящего/стягивающего характеря (непульсирующая), двусторонняя, легкой или умеренной интенсивности, без тошноты и рвоты, не усиливается при физической нагрузке, исключены вторичные причины.
Мигрень
Головная боль длится 4–72 ч, односторонняя, пульсирующая, умеренная или сильная, усиливается при физической нагрузке, ассоциируется с тошнотой/рвотой, фотофобией, фонофобией (ICHD-3).
В 15–33% может предшествовать аура (обычно за 5–60 мин): зрительные симптомы (мерцающие пятна или полосы, нарушение зрения), чувствительные симптомы (ощущение покалывания, онемение), нарушения речи.
Артериальное давление и головная боль
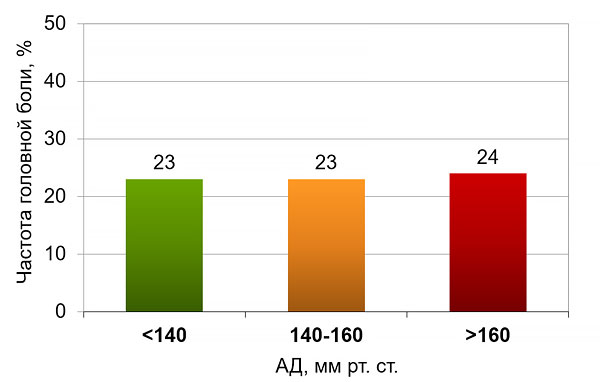
Weiss N, et al. NEJM. 1972;287:631–3.
Пучковая (кластерная) боль
Приступ сильной односторонней боли в орбитальной/супраорбительной/височной области, длится 15–180 мин, ассоциируется с инъекцией конъюнктивы, слезотечением, ринореей, потливостью лба и лица, миозом, птозом, отеком век.
СИМПТОМЫ ТРЕВОГИ
• Впервые возникшая у пожилых.
• Появление головной боли у пациента с раком, ВИЧ-инфекцией, иммуносупрессией.
• Неврологические аномалии: отек зрительного нерва, нарушение сознания.
• Изменение характера головной боли.
• Прогрессирующая головная боль.
• Признаки системной болезни: лихорадка, ригидность шеи, сыпь и т.д.
• Провокация кашлем, напряжением, тестом Вальсальвы.
• Беременность, послеродовый период.
Магнитно-резонансная томография

ДИАГНОСТИКА ГОЛОВНЫХ БОЛЕЙ (SIGN; ICSI)
• Компьютерная томография: при громоподобных болях до 12 ч.
• Магнитнорезонансная томография: при пучковых болях, пароксизмальной гемикрании, SUNCT.
• Люмбальная пункция: при громоподобных болях и нормальных нейровизуальных тестах.
• СОЭ, С-реактивный белок: при подозрении на гигантоклеточный артериит.
Частота психических расстройств при головной боли напряжения
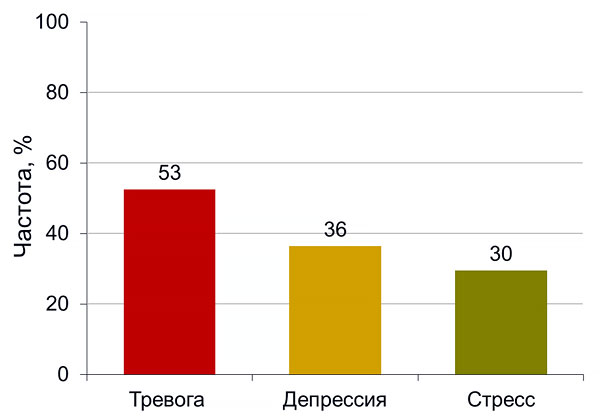
Puca F, et al. Cephalalgia. 1999;19:159–64.
ТРИГГЕРЫ ГОЛОВНОЙ БОЛИ (Turner D, Houle T, 2018; Davis-Martin R et al, 2017)
• Стресс.
• Пропуск приема пищи.
• Дегидратация.
• Длительное использование компьютера.
• Яркий свет.
• Дегидратация.
• Инсомния.
• Боли в шее.
• Сильный запах духов или одеколона.
• Изменения погоды.
• Курение.
• Громкий шум.
• Адкоголь.
Мигрень и сердечно-сосудистые болезни
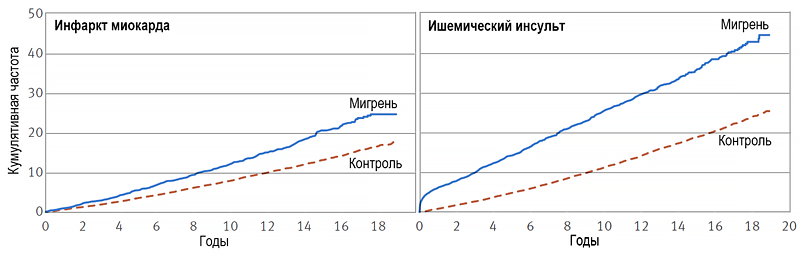
Adelborg K, et al. BMJ. 2018;360.
ФОРМУЛИРОВКА ДИАГНОЗА
□ Эпизодическая головная боль напряжения. [G44.2]
□ Хроническая головная боль напряжения. [G44.2]
□ Мигрень без ауры. [G43.0]
Профилактика мигрени
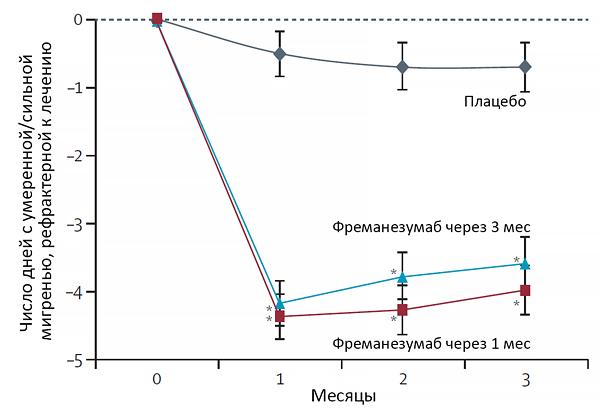
Ferrari M, et al. The Lancet. 2019;10203:1030–40.
ЛЕЧЕНИЕ ГОЛОВНОЙ БОЛИ (BASH; ICSI; AHS/AAN)
Головная боль напряжения
Приступ
• Парацетамол 1 г, аспирин 1 г, ибупрофен 200–400 мг, кетопрофен 25–50 мг, напроксен 375–550 мг, диклофенак 25 мг.
Профилактика
• Амитриптилин 12.5–150 мг/сут, кломипрамин 25–100 мг/сут.
Мигрень
Приступ
• Парацетамол 1 г через 6 ч, ибупрофен 400–800 мг через 8 ч, напроксен 750–1000 мг через 6 ч, диклофенак 50–100 мг через 6 ч, метамизол 1 г.
• Триптаны: суматриптан 50–100 мг внутрь (≤300 мг/сут), 20 мг интраназально при тошноте (≤40 мг/сут), повторять через 2 ч. Элетриптан 40–80 мг внутрь [сильнее суматриптана].
• Римегепант 75 мг, уброгепант 50 мг.
• Ласмедитан 50–200 мг.
• При тошноте: домперидон 20–40 мг, метоклопрамид 10 мг вв.
Профилактика
• Показания: еженедельно или ≥4 приступов за мес.
• Атенолол 50–100 мг/сут, метопролол 50–300 мг/сут.
• Амитриптилин 12.5–150 мг/сут, венлафаксин 75–150 мг/сут.
• Дивалпроекс 500–1000 мг/сут, вальпроат 400 мг/сут, топирамат 50–200 мг/сут.
• Моноклональные антитела против CGRP рецепторов: галканезумаб, фреманезумаб, эренумаб.
Пучковая (кластерная) боль
Приступ
• Ингаляции 100% кислорода 7–12 л/мин.
• Суматриптан 6 мг подкожно, 20 мг интраназально.
• Капли 10% лидокаина в нос.
Профилактика
• Верапамил 240–360 мг/сут.
• Индометацин до 225 мг/сут.
• Галканезумаб 300 мг п/к раз в мес.
Источник

Для многих из нас головная боль — это не проблема, так как она легко проходит после приема обезболивающего препарата. И когда таблетка перестает помогать, мы не обращаемся к врачу, а переходим на более сильные лекарственные средства и даже инъекции.
К сожалению, последствия — это упущенное время. Время когда вы могли, но не захотели обнаружить проблему, о которой настойчиво сигнализирует ваш организм. Ведь головная боль не является самостоятельным заболеванием, она может быть симптомом серьезных болезней. Диагностировать и лечить их должен только врач.
Почему возникает головная боль
Как правило, болит не вся голова, а какая-то ее часть. Причины головной боли в зависимости от ее локализации:
- область висков может болеть при резких перепадах артериального давления, при отравлении организма токсинами или инфекционных заболеваниях;
- головная боль в затылке возникает при повышенном артериальном давлении, проблемах с шейным отделом позвоночника (остеохондроз, спондилез) или гипертонусе мышц шеи и воротниковой зоны;
- если болит лоб, возможно это воспалительное заболевание придаточных пазух носа — фронтит. Также это может быть признаком повышенного внутричерепного давления или ущемления затылочного нерва. Такая боль сопровождает очень тяжелые болезни – менингит, воспаление легких, малярию, тиф;
- если болезненные ощущения возникают вокруг глаз — это признаки мигрени, вегето-сосудистой дистонии. Так могут проявлять себя болезни глаз, в том числе глаукома.
Будьте внимательны, если голова болит регулярно, с определенной цикличностью. Это четкий и конкретный сигнал — у вас есть хронические заболевания, либо уровень стресса и напряженной работы очень высок.
Разная интенсивность головной боли
Головная боль в той или иной области может быть разной интенсивности: от резких и внезапных приступов, до длительных изматывающих. Это тоже ценная диагностическая информация.
По интенсивности боль в голове может быть:
- Сильной, порой невыносимой. Причины такой боли — мигрени, перепады давления, гайморит, черепно-мозговые травмы или инфекции. Если боли со временем не утихают, а нарастают — значит, болезненный процесс прогрессирует.
- Длительной. Это очень серьезный сигнал SOS, который только может подать наш организм. Он может указывать на поражения нервной системы инфекционного характера, менингит, туберкулез, паразитарные заболевания и даже на опухоль мозга. Особенно вызывает опасения частая головная боль.
- Пульсирующей. Чаще всего так проявляет себя мигрень. Однако, это могут быть и сосудистые заболевания — поражение головного мозга, нарушение оттока ликвора или венозного оттока. Пульсирующую боль вызывают некоторые виды инфекционного поражения, отит, глаукома. Особенно опасна сильная и продолжительная пульсирующая головная боль.
- Внезапной. Как правило, ее вызывает спазм сосудов головного мозга. Такое бывает в случае ущемления нерва при шейном остеохондрозе, при сосудистом кризе. Очень опасен разрыв аневризмы, внутричерепное кровоизлияние. Но резкая головная боль нередко возникает как следствие перенесенного стресса, если человек перенервничал или отравился некачественными продуктами.
Какие заболевания сопровождаются головной болью
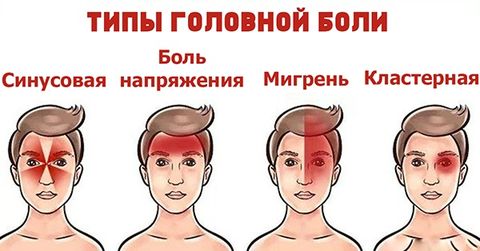
Установить диагноз может только врач, после нескольких этапов обследования. Ведь при сходных симптомах причины возникновения головной боли различны. Вот перечень основных заболеваний, сопровождающихся болезненностью в области головы:
- Мигрень. Сильная головная боль, нередко — пульсирующая, человека тошнит, раздражает свет, запахи. Возникает общая слабость, желание прилечь. Часто боль захватывает одну сторону лица. Приступ мигрени может продлиться несколько часов, а может – 2—3 дня.
- Головная боль напряжения. Самый распространенный тип заболевания. Обычно голова болит несильно, но болезненные ощущения возвращаются вновь и вновь. Может длиться 6—7 дней. Боль сдавливает череп, локализуется в затылке, лобной части, темени или распространяется на все отделы. Этот вид болевых ощущений возникает у людей занятых на сидячей работе, долго находящихся за рулем, или постоянно пребывающих в состоянии стресса. Их плечевой пояс скован настолько, что не расслабляется даже во время сна. Нарушается проходимость мышц, нервных импульсов, питание тканей.
- Кластерная болезнь. Очень тяжело переносится пациентами, иногда переходит в непрерывную форму. Боль пульсирует с одной стороны головы, сжимает глаз или часть лба. Глаз начинает слезиться и отекает. Пик приступа продолжается от получаса до полутора часов. Кластерными болями чаще страдают мужчины.
- Боль, которую провоцируют инфекции. Ей сопутствует озноб, температура. Боль давит на виски, глаза, лоб. При ОРВИ к симптомам присоединяются кашель и насморк. При менингите боль сильная, пульсирующая, сопровождается рвотой.
- Болевые ощущения, возникшие в результате травмы. Их характер и интенсивность зависит от характера травмы. Характерны для сотрясения мозга, повреждения черепа, смещения позвонков в шейном отделе позвоночника. Причем неприятные ощущения могут возникнуть сразу, а могут – спустя некоторое время.
- Синусная боль. Сопровождает воспаления носовых пазух, поэтому локализуется в лобной части головы или около носа. У пациента возникает насморк, заложенность носа. Избавиться от нее можно, только вылечив основное заболевание.
- Боль, спровоцированная внутричерепным давлением. Это массивные, интенсивные болевые ощущения, охватывающие всю поверхность головы и зону вокруг глаз. Пациенты описывают их как давящие или распирающие. Нередко человека тошнит и он тяжело переносит яркий свет.
- Боль, возникающая при поражении тройничного нерва. Резкая, непродолжительная (от 2 до 5 секунд), но очень мучительная. Возникает внезапно в любой части лица. Чаще всего воспаление тройничного нерва возникает у людей с нездоровыми зубами и проблемами полости рта.
Какие обследования необходимо пройти
С жалобами на головную боль следует обратиться к терапевту. Вначале врач собирает анамнез — уточняет характер, локализацию, продолжительность головной боли. Вспомните, когда она возникла в первый раз и как часто повторяется. Для того, чтобы исключить дополнительные факторы, которые могут провоцировать приступы, вам необходимо пройти осмотр невролога, ЛОР-врача, окулиста и посетить стоматологический кабинет. Они смогут точно выявить причины и виды головной боли и назначить лечение.
Врач может порекомендовать вам такие обследования:
- электроэнцефалография — исследование состояния головного мозга. Так выявляются сосудистые и опухолевые патологии, гематомы;
- рентген — покажет, нет ли признаков гидроцефалии, не было ли травмы головы или синусита;
- магнитно-резонансная томография — так можно обнаружить опухоль, проблемы мозгового кровообращения, заболевания носовых пазух, последствий инсульта.
- компьютерная томография — таким образом можно определить, есть кровоизлияния в мозг, какова структура мозговой ткани и сосудов;
- электромиография — определяет поражения нейронных связей и нервов;
- УЗИ сосудов шеи с доплером — популярная процедура выявляет атеросклероз, патологии сосудов и кровотока, аневризмы;
- лабораторные исследования — анализы помогут обнаружить воспалительный процесс, наличие инфекции, проблемы обмена холестерина и аутоиммунные процессы.
Лечение

Последствия головной боли могут быть очень серьезными. Чем чаще и сильнее будут становиться головные боли, тем ярче проявят себя их последствия — вплоть до спазма мышц и гипоксии мозга. А кроме того неминуемо начнет прогрессировать основное заболевание.
Лечение головной боли не ограничивается применением лекарственных препаратов — хотя прием противовоспалительных, обезболивающих и местных анальгезирующих средств это важная составная часть лечения. Например, очень облегчает состояние пациента курс медикаментозных блокад.
Хорошим подспорьем в лечении головной боли будут:
- мануальная терапия — метод воздействия ручными массажными приемами на позвоночник. Особенно эффективна при мигрени и боли напряжения;
- массажные техники. Эффективны для восстановления после травм и при хронических мигренях;
- иглорефлексотерапия — воздействие медицинскими иглами через особые точки на теле. Так можно активировать работу органов, связанных с определенными нервными окончаниями и запустить процесс самовосстановления;
- остеопатия — в этом случае мышечные зажимы и изменения в суставах и органах прорабатывают при помощи специальных массажных методик точек на теле пациента;
- физиотерапия — лечение ультразвуком, переменным или постоянным слабым электрическим и магнитным полем, воздействием тепла. Эффективно при разных типах головной боли;
- лечебная физкультура — умеренные физические нагрузки, особенно хороши при лечении посттравматических состояний и болей перенапряжения;
- уколы ботокса — если мышцы скованы спазмом, инъекция ботокса позволит расслабить участок тела и снять головную боль;
- экстракорпоральная гемокоррекция — метод, основанный на очищении крови от излишка холестерина и токсичных веществ. Отлично зарекомендовал себя при лечении рассеянного склероза и патологий иммунной системы;
- народные средства. По преимуществу, бабушкины примочки и заговоры можно рекомендовать далеко не в каждом случае и только как метод самоуспокоения. Готовя отвары и компрессы можно упустить драгоценное время и упустить раннюю стадию заболевания. Поэтому в любом случае первым делом проконсультируйтесь у врача.
Как предупредить появление головной боли
Лучшая профилактика головных болей — здоровый образ жизни и умение избегать стрессов.
Главные условия для этого:
- правильное питание. Пища не должна содержать токсинов, не провоцировать появление лишнего веса и поставлять организму необходимые витамины и аминокислоты;
- физическая активность. Посильные и умеренные занятия физкультурой, разминки в течение рабочего дня, плаванье, бег, иппотерапия будут содержать мышцы в тонусе и предупредят возникновение мышечных зажимов;
- отсутствие вредных привычек. Алкоголь, курение, злоупотребление кофе и энергетиками — первые предвестники скорых головных болей. Берегите себя.
- полноценный ночной сон. Только так организм сможет качественно отдохнуть и восстановить свои силы.
Источник
