Нормальное давление низкий пульс и головная боль
Уровни АД и частоты сердечных сокращений играют основную роль в диагностике нарушений функционирования сердечнососудистой системы. Они меняются не первыми, а уже после начала патологического процесса. Трансформация ритма по типу урежения называется брадикардией.
Вопреки устоявшемуся мнению, связь между частотой сокращений и артериальным давлением минимальна. Почему в таком случае при росте АД поднимается и ЧСС? Дело в одном и том этиологическом (первопричинном) факторе.
Наиболее часто речь идет о выбросе большого количества специфических гормонов. Брадикардия развивается по обратной причине. Потому рассматривать процессы в тесной связи не правильно.
Низкий пульс при нормальном давлении возникает по причине нарушений работы нервной системы, метаболических процессов, эндокринных факторов и кардиологических заболеваний.
Лечение зависит от первопричины. В некоторых случаях выявление отклонения представляет большие трудности. Тогда говорят об идиопатической форме и предпринимают симптоматические меры. Это борьба со следствием.
Профильный специалист — кардиолог. По необходимости прибегают к помощи прочих докторов.
О каких цифрах идет речь, степени нарушения
В норме частота сердечных сокращений находится в интервале от 60 до 90 ударов в минуту. Все что ниже — нарушение, но не всегда патологического плана.
Исходя из количества сокращений, называют три варианта отклонения от нормы:
- Брадикардия легкая. Сопровождается урежением показателя до уровня 50-60. нарушение не дает выраженной симптоматики, чаще встречается у пожилых людей, лиц с умеренной физической нагрузкой. Также и гипотоников и больных неврологической направленности. Отличается нестойкостью, потому специальное лечение назначается редко.
- Средняя степень. Частота сердечных сокращений — 40-50 ударов в минуту. Считается клинически менее распространенным вариантом. Говорит о слабости синусового узла, пороках сердца, врожденных и приобретенных. Также наблюдается у спортсменов-профессионалов после длительных, многолетних тренировок. В последнем случае речь идет о варианте физиологической нормы.
- Тяжелая степень. Частота сердечных сокращений от 30 до 40 ударов в минуту и ниже. Критический показатель. Основными причинами выступает непроводимость синоатрильного узла или ножек пучка Гиса. Это смешанное нарушение. С чем оно связано — нужно искать. Речь может идти об интоксикациях, кардиальных патологиях, гипотиреозе, метаболических проблемах, акклиматизации, переохлаждении и прочих состояниях.
В зависимости от причины лечение и диагностика проводятся в амбулаторных условиях или, чаще, в стационаре для срочного определения путей помощи, предотвращения осложнений, потенциально летальных.
Чем опасно состояние?
Последствия течения патологического процесса разнообразны.
- Остановка сердца. Асистолия — первое с чем рискует столкнуться пациент при развитии брадикардии. Летальное осложнение возникает в результате не столько урежения частоты сокращений, сколько основной причины такого состояния.
Наблюдается падение сократительной способности миокарда, интенсивность кровяного выброса в большой и малый круг ослабевает. Недостаточное питание сказывается на тканях сердца, процесс усугубляется за счет ишемии миокарда.
Внимание:
Вероятность асистолии не зависит от тяжести брадикардии, потому необходимо одинаково внимательное отношение ко всем пациентам.
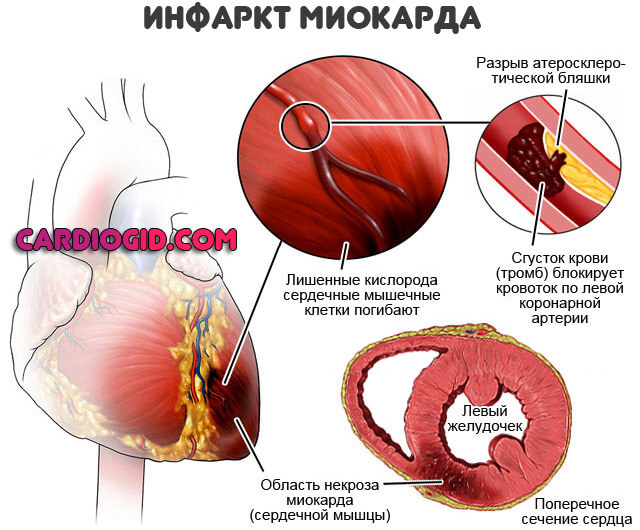
- Инфаркт. Если указанный выше процесс пойдет по другой дороге и ишемия достигнет критической точки, разовьется острый некроз сердечной мышцы. Летальность на фоне прочих заболеваний составляет почти 70%, даже своевременная первая помощь и лечение не дают гарантий выживания.
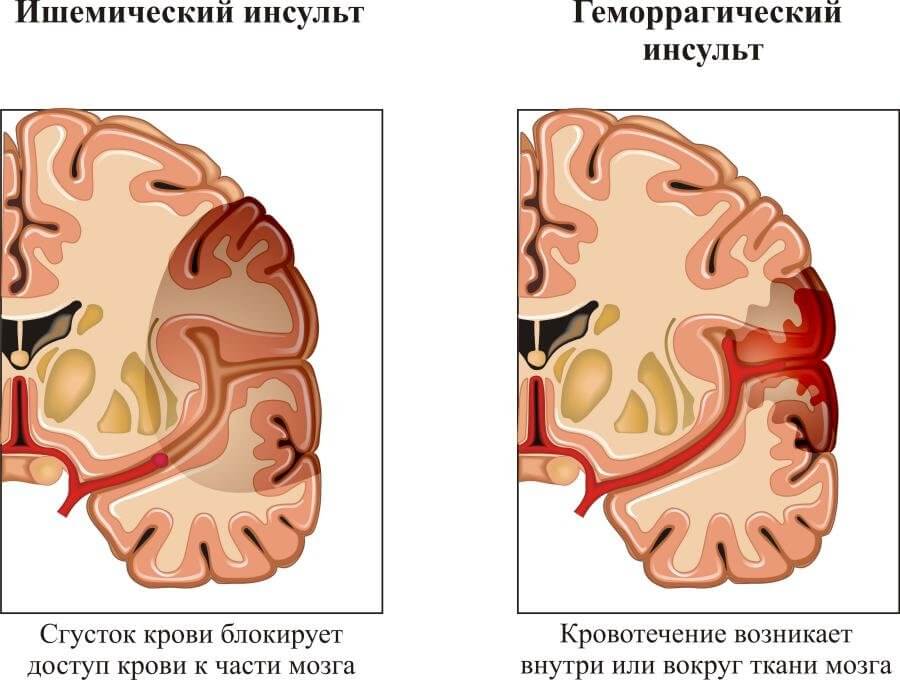
- Инсульт. На сей раз ишемическое поражение головного мозга. В результате ослаблении гемодинамики церебральные структуры получают малое количество питательных веществ и кислорода.
Опасность состояния не только в вероятной смерти от поражения жизненно важных центров, отека и прочих осложнений.
Даже в случае своевременно начатой терапии велик риск неврологического дефицита. Как он проявится — нарушениями речи, слуха, зрения или прочими способами не известно.

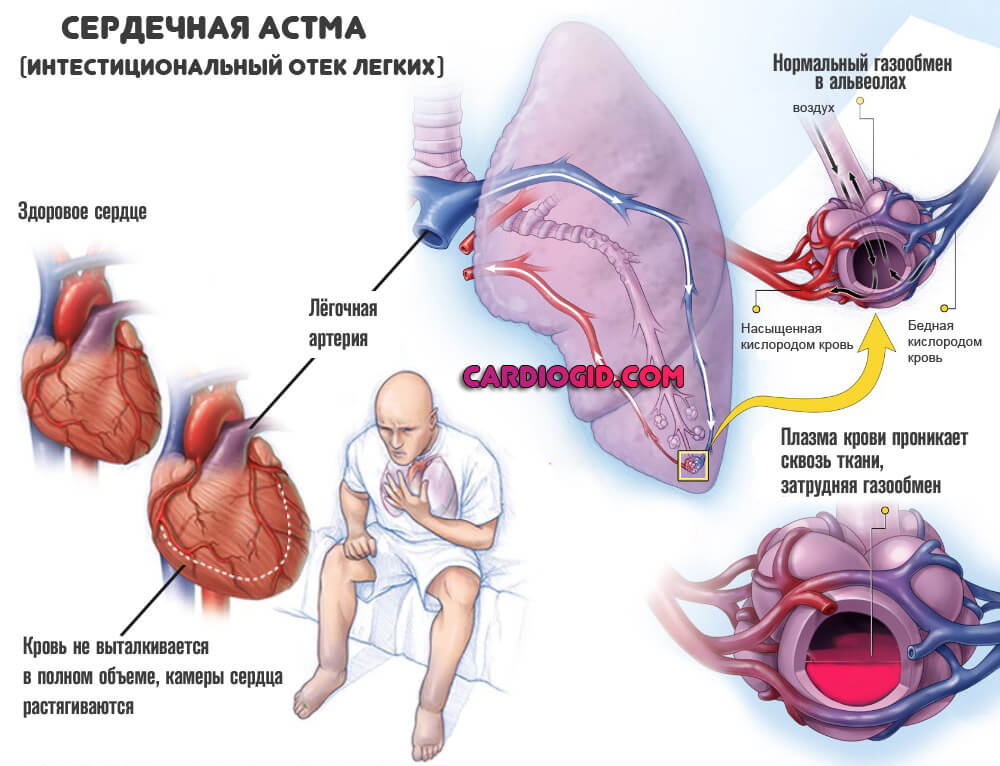
- Отек легких. Ослабление газообмена приводит к образованию выпота в тканях между альвеолами. Жидкость компрессирует структуры. Падает количество отдаваемого кислорода. Помимо собственно удушья наблюдается неполноценность клеточного дыхания.
Предотвращение смертельно опасных осложнений — приоритетная задача терапии наравне с устранением симптоматики и этиологического фактора.
Кардиальные причины
Моменты развития множественны, одно перечисления заняло бы как минимум несколько томов. Наиболее распространенные сердечные:
Перенесенный ранее инфаркт
Острый некроз заканчивается временным падением функциональной активности кардиальных структур.
Маленький пульс (на уровне 50-55 уд. в мин.) — это нормальное явление, связанное с перестройкой на новый лад, адаптацией, склерозированием тканей. Восстановление частоты сердечных сокращений наступает спустя 6-8 месяцев.

Синдром слабости синусового узла
Нарушение активности особого скопления клеток, называемых водителем ритма. Почему происходит отклонение — точно не известно. Но сила биоэлектрического импульса падает.
Синоатриальная структура не способна продуцировать сигнал с достаточной частотой и силой, сердцебиение становится низким, однако давление остается в пределах нормы. Подробнее о заболевании читайте в этой статье. Брадикардия, особенно стойкая — первый признак нарушения проводимости миокарда.
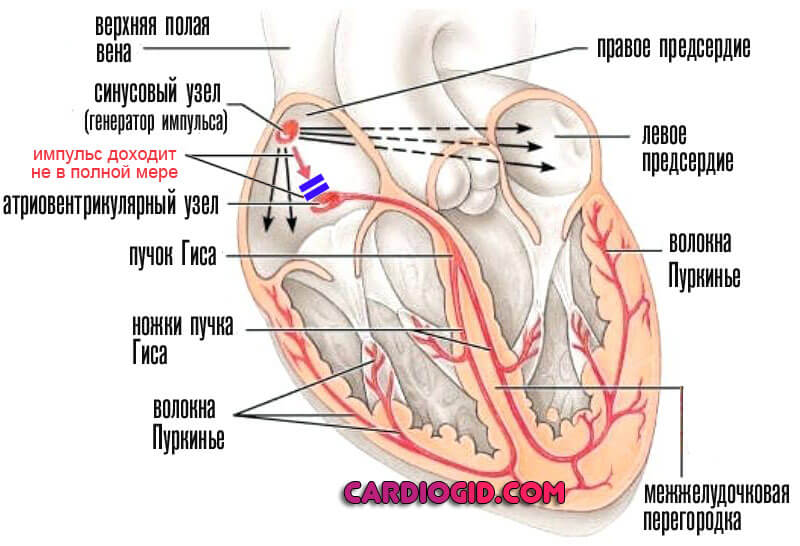
Кардиальные блокады
Чаще всего страдают отдельные ножки пучка Гиса ( правой, либо левой) или же атриовентрикулярный узел. В последнем случае говорят об АВ блокаде, которая смертельно опасна.
Нарушение движения импульса по пучкам Гиса приводит к частичному отклонению (компенсация довольно быстрая).
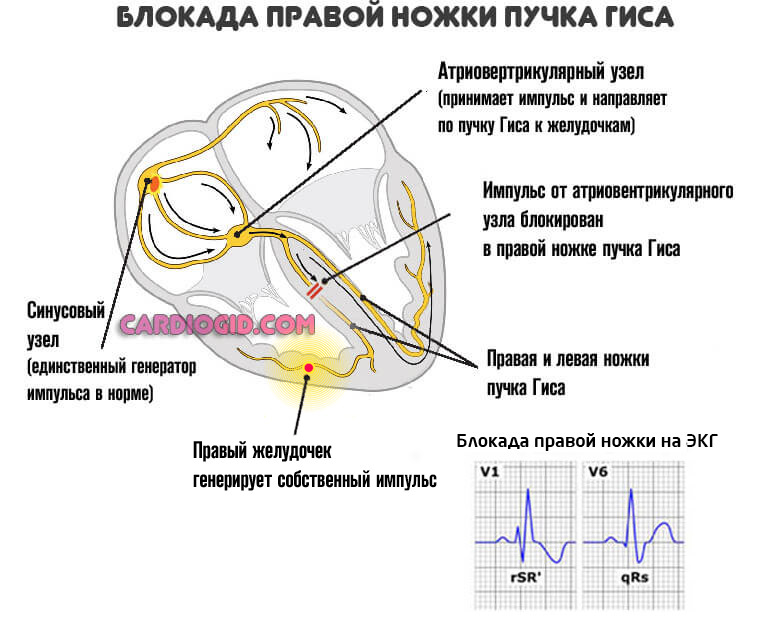
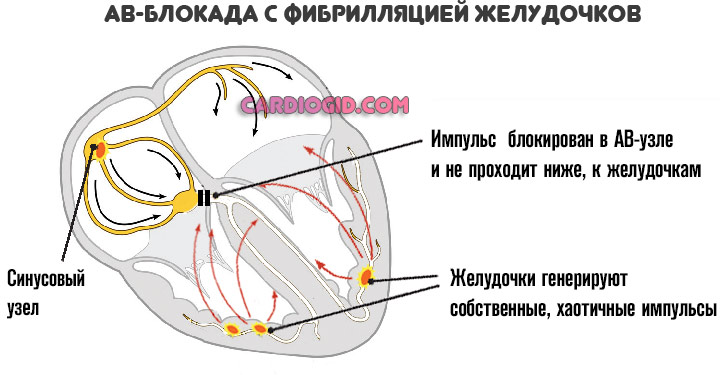
Невозможность проведения через АВ-узел заканчивается остановкой сердца.
Импульс не достигает желудочков, циркулирует в предсердиях. Нижние камеры вынуждены спонтанно возбуждаться. Хаотичные сокращения не имеют функционального смысла. Наступает брадикардия с фибрилляцией, а затем смерть пациента.
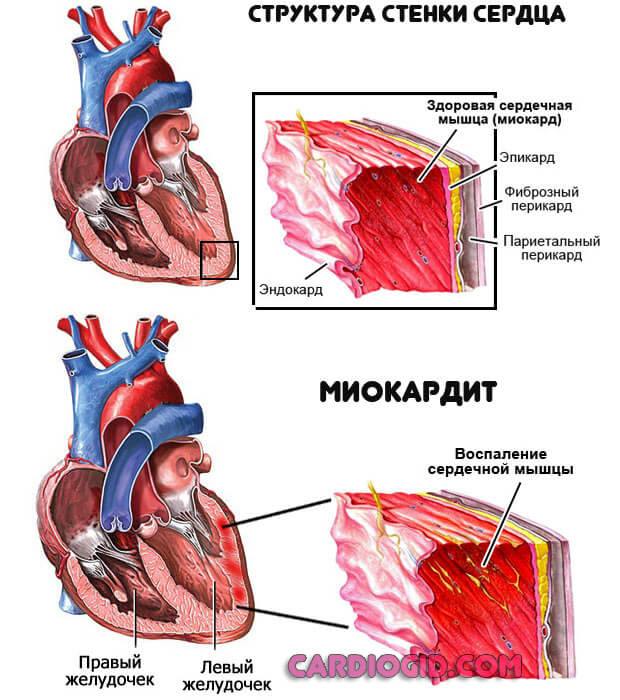
Миокардит
Воспаление сердечной мышцы, частое осложнение ангины. Обычно проявляется тахикардией. Но при вовлечении в патологический процесс значительного объема тканей все наоборот.
Это негативный диагностический признак. Лечение всегда стационарное, с применением антибиотиков (инфекционная форма) или же иммуносупрессоров. Частично к миокардиту примыкает и ревматизм.
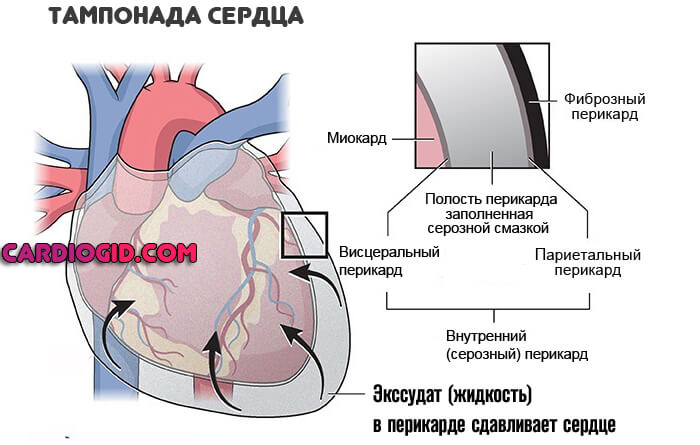
Тампонада сердца
Неотложное состояние, связанное с компрессией органа жидкостью или кровью из внешней среды. Крайне опасно, приводит к асистолии и смерти без должной терапии. Подробнее о тампонаде и гемотампонаде читайте здесь.
Внесердечные факторы
Причины низкого пульса при нормальном давлении в 60% клинических ситуаций обусловлены заболеваниями со стороны эндокринной и нервной системы, а так же нарушениями обмена веществ.
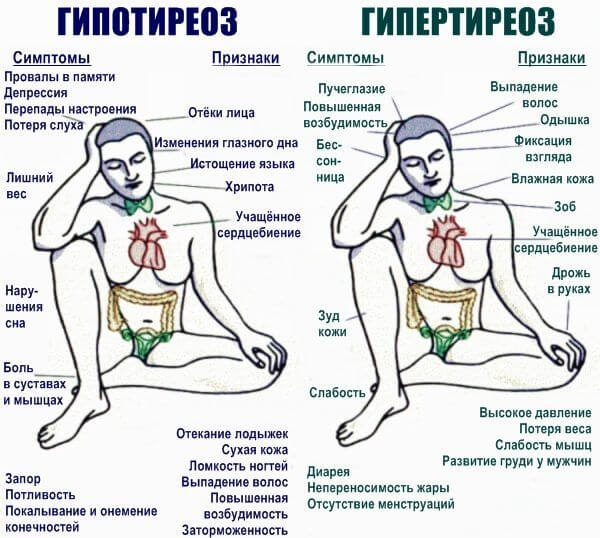
Гипотиреоз
Представляет собой падение выработки и концентрации гормонов щитовидной железы в организме пациента.
Сопровождается нарушениями самочувствия: слабостью, сонливостью, снижением работоспособности, урежением сердечных сокращений. Артериальное давление в норме. Масса тела повышена. В отсутствии выраженной клинической картины болезнь может годами существовать не выявленной.
Вегетососудистая дистония
Такого диагноза нет. Речь идет о неврогенном кризе с типичными проявлениями. Не всегда возникает тахикардия, возможен обратный процесс.
Слабость, сонливость, разбитость, головокружение, предобморочные и синкопальные состояния дают о себе знать. Вегетативные проявления частые спутники невротиков, пациентов с расстройствами психики (не критичными).
Метаболические нарушения
По типу неправильного обмена ионов кальция, магния, калия, в том числе в самом миокарде. Приводит к синдрому ранней реполяризации желудочков и снижению частоты сердечных сокращений.
Корректируется медикаментозно с переменным успехом. Большой опасности, согласно исследованиям, не несет.
Интоксикации
Солями тяжелых металлов, парами ртути, органическими нитратами, сердечными гликозидами и прочими опасными веществами. Речь может идти и о продуктах жизнедеятельности бактерий или распада злокачественной опухоли при лечении цитостатиками.
Заболевания печени
Гепатит и цирроз. Оба процесса влекут нарушение нормальной «фильтрации» крови от ядовитых веществ.
Отсюда попадание в организм большого количества токсинов, блокирование сердечной активности. На поздних стадиях такое явление заканчивается смертью пациента.
Прием некоторых медикаментов
Уже названные сердечные гликозиды, антиаритмические, цитостатики (противоопухолевые), нейролептики, антидепрессанты, транквилизаторы, бета-блокаторы и прочие. Вызывают нарушение кардиальной активности в некоторых сочетаниях и при передозировке.
Есть и естественные факторы развития брадикардии:
- Чрезмерная тренированность организма. Приходит с годами. Обычно наблюдается у спортсменов. Сердце меняется на клеточном уровне, разрастается, лучше перекачивает кровь за счет более мощных систол (сокращений) при меньшей ЧСС. Это вариант нормы, но стремиться к такому результату нельзя. Присутствует реальная опасность смерти в поздние годы.
- Недостаточная температура тела. Нахождение на морозе, в воде, после приема спиртного.
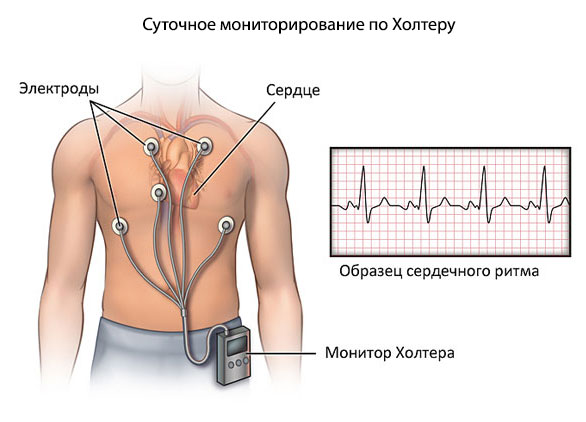
- Сон. Во время ночного отдыха отмечается незначительное падение ЧСС. Физиологию циркадных ритмов нужно учитывать при проведении холтеровского суточного мониторирования.
Во все описанных случаях фиксируется пониженный пульс, но АД в пределах нормы.
Внимание:
Коррекция ЧСС не должна затрагивать артериальное давление, вероятно рефлекторное ослабление сердечной активности.
Что можно сделать дома?
Малое. Необходимо обращаться к врачу в плановом порядке. Если частота сокращений падает до 30-40 ударов в минуту, а лучше до этого, не обойтись без вызова скорой помощи. Первая мера — звонок. Затем показано проведение стабилизирующих мероприятий.
- Рекомендуется открыть форточку или окно. Это поможет обеспечить организм кислородом. Газообмен ослаблен за счет недостаточного кровообращения в малом круге. Отсюда гипоксия. Повышение концентрации O2 в окружающей среде благоприятно скажется на состоянии.
- Принять настойку элеутерококка или женьшеня. Они должны быть в аптечке. 30-35 капель, но не обе вместе, а что-то одно. Это поможет повысить пульс на 10-15 ударов в минуту.
- Сесть, успокоиться. Не ложиться, велика вероятность потери сознания, рвоты и/или асфиксии с летальными последствиями.
- Ослабить воротник, снять тугие нетельные украшения. Давление на каротидный синус, что расположен на шее, провоцирует дальнейшее снижение ЧСС, что подобно смерти при брадикардии, тем более критической.
Дождаться врачей, кратко рассказать о состоянии и самочувствии.
Чего делать точно нельзя:
- Заниматься физкультурой. Сердце не выдержит такого перепада. Раз есть брадикардия, вероятно нарушение функционального, анатомического плана. Избыточная стимуляция приведет к остановке. Лучше сидеть и меньше двигаться.
- Принимать пищу. Нельзя, поскольку возможна потеря сознания. Рефлекторная рвота, асфиксия желудочным содержимым и смерть.
- Пить какие-либо препараты. Поскольку имеется редкий пульс, а давление нормальное, приме специализированных средств, вроде кофеина не рекомендован. АД вырастет при неполной коррекции ЧСС. Необходим селективный подход. Причем под динамическим наблюдением аппаратными методами.
- Принимать душ, умываться холодной водой. Сужение сосудов лица может привести к рефлекторному стенозу коронарных артерий, которые питают сердце. Это чревато инфарктом или асистолией.
На госпитализацию рекомендуется соглашаться. Нужно выяснять причину отклонения.
Когда вызывать скорую помощь?
В неотложку звонят в следующих случаях:
- Наличие брадикардии на уровне 40-50 ударов в минуту и ниже. Это умеренный тип, но по чисто физиологическим причинам он уже не развивается. Речь о какой-то болезни. Нужно смотреть, что стало фактором.
- Стремительное прогрессирование аритмии. Если в течение получаса ЧСС падает.
- Длительное сохранение одного и того же состояния. Брадикардия должна пройти сама в течение 10-30 минут. Максимум 60.
- Отсутствие реакции на элеутерококк или женьшень в форме настойки.
Абсолютным показанием для вызова считается наличие кардиальных симптомов помимо брадикардии:
- Боли в грудной клетке давящего, жгучего характера. Которые частично снимаются Нитроглицерином.
- Одышка в состоянии покоя.
- Сонливость, слабость. Нарушение работоспособности.
- Цианоз носогубного треугольника.
- Бледность кожных покровов, слизистых оболочек.
- Также церебральных проявлений:
- Головная боль.
- Вертиго, нарушение ориентации в пространстве.
- Шаткость походки.
- Потеря сознания, особенно неоднократная.
- Ощущение бегания мурашек по телу и конечностям.
- Перекосы лица, параличи, парезы, снижение двигательной активности.
Нужно выяснять причину.
Диагностика
Проводится кардиологом. В отсутствии данных за сугубо кардиальный процесс может привлекаться врач-невролог.
Примерный перечень мероприятий:
- Устный опрос и сбор анамнеза. Объективизация симптомов, составление клинической картины.
- Измерение артериального давления и частоты сердечных сокращений. АД в норме, а ЧСС падает. Это типичное, но не обязательное сочетание. Показатели существуют порознь.
- Суточное мониторирование по Холтеру. Динамическая оценка указанных жизненно важных уровней в течение 24 часов. При необходимости назначается неоднократно. Считается наиболее информативным методов ранней диагностики.
- Электрокардиография. Исследование функциональной активности кардиальных структур. Выявляет аритмии и прочие нарушения.
- Эхокардиография. Используется для визуализации пороков, анатомических дефектов.
- МРТ по мере необходимости
- ЭЭГ.
- Оценка неврологического статуса рутинными методами. В том числе проверка основных рефлексов.
- Анализ крови общий, биохимический, на гормоны. При метаболических нарушениях, отклонении уровня специфических веществ, привлекается эндокринолог.
Этого достаточно для ранней диагностики.
Методы терапии
Лечебная тактика зависит от основного заболевания, ставшего причиной пониженного пульса с сохранением нормального давления.
- Собственно кардиальные патологии лечатся медикаментозно. Операция показана при пороках, атеросклерозе и нарушении питания сердечных тканей. Препараты подбираются с осторожностью, назначают тонизирующие медикаменты.
- Эндокринные отклонения требуют заместительной терапии или операции (при опухолях и т.д.).
- Неврогенные факторы устраняются седативными препаратами на основе растительных компонентов. Вроде Пустырника. Валерианы и прочих.
- Симптоматическая терапия — назначение настойки Элеутерококка, Женьшеня, средств на основе кофеина. Критические уровни ЧСС корректируются Эпинефрином, Адреналином.
После нормализации и выписки из стационара, или же посещения специалиста, рекомендуется изменение образа жизни.
Коррекция рациона, в соответствии с лечебным столом №10, отказ от спиртного, сигарет и табачной продукции вообще.
Умеренная физическая активность на уровне прогулок, плавания. Если причиной брадикардии стали препараты, нужно обратиться к врачу и скорректировать основной курс терапии.
Прогноз
Благоприятный. Риск негативного исхода выше при блокаде синоатриального узла, ножек пучка Гиса, пороках, опухолях. Информацию лучше уточнять у врача. Данные зависят от множества индивидуальных факторов.
Слабый пульс при нормальном давлении — результат органических и функциональных нарушений. Независимо от причины, нужно обращаться к врачу для прохождения диагностики. Раннее лечение может спасти жизнь.
Источник
Рассмотрим причины, когда пульс низкий, но давление при этом остается нормальным, что делать, если замедление сердечного ритма случается часто: первая помощь, лекарственные средства, народные методы.

Предельные значения и опасность
Пульсовой нормой принято считать 60-100 ударов/минуту. Брадикардией врачи называют количество сердечных сокращений ниже этих показателей. Он зависит от возраста пациента: у пожилых фиксируют 65 ударов/минуту, у младенцев – 140. Максимальных цифр достигает нормальная пульсация у семилетних малышей, составляет 100 ударов/минуту. Предельную частоту пульс демонстрирует перед уходом человека из жизни – 160 ударов/минуту и выше.
Пульс зависит от индивидуальных особенностей человека. Он априори понижен у спортсменов, здоровых пациентов, ведущих подвижный образ жизни или занимающихся тяжелым физическим трудом.
Регулярные тренировки (физические нагрузки) адаптируют миокард к изменению кровоснабжения, энергетического обмена. Это позволяет сохранять высокую работоспособность при минимальном поступлении к сердечной мышце питательных веществ, кислорода.
В диастолу мышца расслабляется. Сердце компенсаторно увеличивается в объеме, но приходит в норму, если нагрузки снижаются.
Предельно низкое значение сердечной пульсации – 30 ударов/минуту – на фоне стабильно нормального давления провоцирует остановку сердца (асистолия).
Основная угроза брадикардии – нехватка кислорода, что чревато гипоксией головного мозга, сердца с развитием пердобморока, потерей сознания, комой. Кроме того, могут быть фатальные осложнения:
- острый инфаркт миокарда со смертностью до 70% даже при своевременно начатом лечении;
- острое нарушение мозгового кровообращения: геморрагическое или ишемическое;
- отек легких.
Предотвращение летального исхода – приоритетная задача терапии подобных состояний. Определить степень опасности редкого пульса представляется возможным только после уточнения триггера брадикардии.
Причины патологии
Они могут быть патологическими и физиологическими. Естественные причины перекликаются со всеми другими триггерами, вызывающими любые преходящие варианты колебаний давления. Патология – симптом заболеваний, как сердечных, так и других соматических.
Физиологические
К физиологическим относятся:
- сильное переохлаждение организма (правда, при этом и давление падает вниз), способное привести к серьезным осложнениям;
- наследственная предрасположенность;
- конституциональные особенности;
- рефлекторная брадикардия – ответ на осознанное раздражение энергетических точек;
- брадикардия долгожителей или старческого возраста (за 85);
- гипертренированность;
- прием алкоголя с падением давления и гипотермией;
- ночное время, когда все сосудистые показатели имеют тенденцию к снижению.
Пограничным состоянием между физиологией и патологией можно считать беременность, когда рост матки приводит к сдавливанию полой вены, гипотензии, брадикардии. Во всех случаях артериальное давление остается в пределах нормы, поэтому коррекция брадикардии не должна его касаться для исключения снижения сердечной активности.
Патологические
Патологические причины низкого пульса могут быть кардиальными и внесердечными. К последним относятся:
- отравление солями тяжелых металлов;
- опухолевый рост;
- травма головного мозга;
- эндокринный сбой;
- ВСД;
- патология печени;
- прием медикаментов: блокаторов, антагонистов кальция, опиатов, сердечных гликозидов;
- метаболические нарушения;
- стресс;
- патологии системы пищеварения или мочевыделения;
- инфекции.
Такие патологические состояния можно вылечить, а вот структурные изменения миокарда – необратимы, требуют контроля давления, постоянной корректировки сердечного ритма. Сердечная брадикардия опасна для жизни. К причинам, вызывающим ее относятся:
- брадиаритмия как дебют заболевания сердечной мышцы, когда компенсаторных возможностей миокарда еще хватает на то, чтобы контролировать ситуацию;
- слабость синусового узла, генерирующего сердечные сокращения;
- атеросклероз сосудов;
- воспаление миокарда разной этиологии;
- постинфарктное состояние;
- кардиомиопатия;
- пороки сердца;
- сердечные блокады;
- тампонада сердца.
Если пульс ритмичен, говорят о брадикардии, если фиксируются перебои – о брадиаритмии. Так или иначе, состояние требует установления причины и ее адекватной коррекции.
Механизм развития брадикардии
Норма сердечного потенциала подразумевает физиологические процессы генерации импульса, его проведения по сердечной мышце, ответной реакции миокарда на фоне нормальных показателей давления. Такая последовательность обеспечивается проводящей системой сердца.

Образуются сердечные импульсы с частотой от 60 до 80 ударов/минуту, что гарантирует скоординированное сокращение камер сердца с последующим расслаблением. Эта цепочка трансформации – сердечный цикл, обеспечивающий комфортное состояние пациента. Если в синусовом узле – водителе ритма или на любом участке проводящей системы сердца происходит поломка, то нервный импульс от водителя ритма до желудочков сердца проходит медленнее обычного. Это вызывает урежение пульса или его аритмию. При этом давление может оставаться инертным.
Показатели низкого пульса могут быть нескольких видов:
- периодическими или постоянными, что зависит от течения патологии, их вызвавшей;
- латентными или с клиническими проявлениями.
Трех степеней:
- легкой или первой, до 50 ударов/минуту;
- средней или второй – до 40;
- критической или третьей – менее 40.
Нескольких типов нарушения:
- дисфункция водителя ритма (синусового узла);
- атриовентрикулярные блокады.
В зависимости от вида брадикардии симптоматика и особенно лечение разнится.
Симптоматика
Клинические проявления низкого пульса коррелируются со степенью урежения, не зависят от артериального давления: первая течет практически бессимптомно и у 90% пациентов не нарушает качество жизни, диагностируется случайно; вторая-третья – манифестны в 55%, опасны при пульсе ниже 40. Симптоматика не специфична, характерна для сердечно-сосудистой патологии.
| Симптом | Когда возникает |
|---|---|
| Боль за грудиной | Возникает только при нагрузках, сначала тяжелых, затем, даже при бытовых усилиях, вовлекает в патологический процесс сосуды, приводит к колебаниям давления |
| Слабость, сонливость, «несвежесть» головы | Интоксикация, гипертиреоз, бессонница с головокружением, обмороком |
| Аритмия | Холодный пот, одышка, предобморок – дебют сердечной патологии с недостаточностью кровообращения |
| Утренняя брадикардия | Физиологическое явление, становится патологией только при сочетании с головной болью, слабостью, одышкой, другими симптомами неблагополучия |
| Гипотермия | При температуре тела ниже 36°С, опасно при снижении иммунитета |
| Постинфарктное состояние | Пульс 55 ударов/минуту говорит о возможном падении давления, развитии гипотонии, недостаточном кровоснабжении миокарда, требует коррекции |
| Головная боль | На фоне стресса, перенапряжения, дефицита двигательной активности |
| Головокружение | При нарушении кровообращения, гипофункции щитовидки, неконтролируемый прием медикаментов |
| Судороги, нарушения слуха, зрения | Нарушение регионарной микроциркуляции |
| Одышка, кашель, отеки | Сердечная недостаточность разной степени тяжести с колебаниями показателей давления |
Сочетание нескольких клинических проявлений ведет к утрате нормальной трудоспособности. Любой из перечисленных симптомов требует консультации врача для исключения брадикардии, ведущей к остановке сердца.
Диагностика
Осуществляется кардиологом, алгоритм традиционен:
- сбор жалоб, физикальный осмотр пациента, тонометрия, пульсометрия, оценка неврологического статуса;
- ОАК, ОАМ – ориентировочный скрининг состояния здоровья;
- биохимия, включая кровь на гормоны – полное обследование;
- ЭКГ, ЭхоКГ, Холтер (обязательный мониторинг давления, ЧСС);
- велоэргометрия (с физическими нагрузками на велосипеде) – определяет форму брадикардии;
- ультрасонография сердца – выявление сердечных триггеров;
- электрофизическое исследование (ЭФИ) миокарда – оценка проводящей системы сердца;
- ЭЭГ;
- ФГДС;
- МРТ по необходимости.
Все клинико-лабораторные исследования назначаются строго индивидуально.
Как повысить пульс
Физиологическая брадикардия – не требует коррекции. Достаточно регулярных осмотров у врача с целью не пропустить опасные колебания давления. Внесердечная патологическая брадикардия полностью излечима при условии устранения ее причины. Сердечная или первичная патологическая брадикардия требует эффективной терапии, которая зависит от степени поражения проводящих путей миокарда.
Первая помощь в домашних условиях
Неотложное лечение брадикардии многоуровневое. Иногда достаточно умеренных физических нагрузок, пробежки на свежем воздухе, чтобы преодолеть внезапное снижение пульса, а в иных случаях необходимо введение атропина или даже установка временного кардиостимулятора. Нельзя забывать и о том, что снижение пульса до 35 может стать причиной остановки сердца, поэтому вызов Скорой практикуется уже при снижении сосудистой пульсации до 40 единиц.

Обычно врачи в домашних условиях рекомендуют выпить крепкий сладкий чай или кофе, съесть бутерброд со сливочным маслом (еда рефлекторно повышает пульс), но эта мера противопоказана гипертоникам, диабетикам, поскольку может вызвать скачок давления или сахара крови. Есть несколько нейтральных способов повысить пульс дома:
- горизонтальное положение с приподнятыми ногами;
- предобморок допускает тампон с нашатырем к носу;
- горчичник на грудь;
- прием адаптогенов или тонизирующих настоек: элеутерококк, боярышник, женьшень, гуарана (осторожно при колебаниях давления или гипертонии);
- контрастный душ;
- пятнадцатиминутная горячая ванна с горчицей (150 г порошка);
- несколько долек горького шоколада (не более 75% какао).
Если удается повысить пульсацию сосудов до 55 ударов/минуту – цель достигнута, если нет – нужна помощь врачей. Самолечение никогда не является оптимальным способом корректировки патологии, особенно с учетом возможных колебаний артериального давления фатального характера.
Лекарственные средства
При сердечном варианте брадикардии назначают, если пациент отказался от установки кардиостимулятора или оперативное вмешательство невозможно технически.
В этом случае дисфункцию водителя ритма устраняют приемом: ксантинов (Эуфиллин, Теофиллин, Кофеин, Теобромин), холинолитиков (Атропин, Метацин, Платифиллин, Ипратропия бромид), бронхолитика Алупента, снижающего давления Атенолола – по показаниям.
Предсердно-желудочковые блокады купируют иначе. Легкая степень нарушения проводимости не требует коррекции, средняя типа «А» – лечится холинолитиками, тип «В», «С» предполагают установку кардиостимулятора. Однако любая степень блокировки проводимости не излечима и требует постоянного внимания к пациенту.
Кардиостимулятор
Вводится подкожно при ЧСС – ниже 40 ударов/минуту. Электрокардиостимуляция почти полностью корректирует брадикардию, повышая качество жизни пациентов. Установка прибора может быть временной (экстренной, подлежит, как правило, замене на постоянный датчик) или сразу постоянной (ПЭКС). Практикуется мини-операция при отсутствии симптоматики у пациентов за 70 с ЧСС =55, симптоматическом урежении сердечного ритма, стабильном давлении. Программа для импланта подбирается врачом индивидуально.
Народная медицина
Народные средства могут оказаться эффективным дополнением к основной терапии, применяют:

- сок редьки с медом, ускоряющий пульс: в редьке делают небольшую ямку, заполняют ее медом и настаивают ночь в стеклянной таре, утром сироп делят на три порции, пьют в течение дня;
- сок лимона с чесноком: сок 5 лимонов смешивают с измельченными 5 головками чеснока, добавляют половину литра меда, настаивают пару дней, принимают по 4 ложки, рассасывая смесь натощак;
- кунжутное масло, сахар (по стакану) смешивают с грецкими орехами (500г), параллельно заливают литром кипятка порезанные на дольки лимоны, все смешивают и пьют по столовой ложке трижды/день;
- сок пустырника растворяют водой (30 капель на столовую ложку), пьют по мере необходимости;
- сосновые шишки или молодые веточки (70 штук) настаивают на 500 мл водки две недели, пьют по 20 капель в день;
- 20 ягод шиповника отваривают в литре воды 20 минут, протирают через сито, добавляют 6 маленьких ложек меда, принимают перед едой по половине стакана.
Практически эти же средства используются для балансировки артериального давления у гипертоников.
Бег и физические упражнения
Это восстановительный, оздоровительный мини-комплекс. При беге (спортивной или скандинавской ходьбе) физических упражнениях растет ударный объем выбрасываемой сердцем при систоле крови, что стимулирует вывод токсинов, насыщает клетки кислородом. Бег при низком пульсе позволяет избежать одышки, быстрой усталости. Это бег на выносливость. Польза от него очевидна:
- артерии приобретают эластичность;
- нормализуется давление, липидный обмен, рассасываются атеросклеротические бляшки;
- увеличивается емкость сердца, а значит, растет интенсивность систолического выброса.
Тоже самое можно сказать о комплексе любых физических упражнений (махи руками, ногами, приседания, велосипед, ножницы, наклоны головы в стороны по 5 секунд), длительностью от 15 до 30 минут. Цель – развитие коллатералей из капилляров в мышцах, увеличение дыхательного объема легких, стимулирование деятельности сердечно-сосудистой системы, окисления жиров, стабилизация давления. Тренированность сосудов решает проблему внезапной брадикардии.
Диета, полезные продукты
Кардиологи рекомендуют при низком пульсе составить сбалансированный рацион питания с преобладанием овощей и фруктов. Оптимально употребление моркови, яблок, зелени, бананов, цитрусовых, капусты, молочных каш, нежирного мяса, морепродуктов. Питьевой рацион должен быть согласован с врачом (не менее 1,5 л чистой воды в сутки). Причем максимальная калорийность должна приходиться на утро, когда пульс понижен физиологически.
Повышение пульсации сосудов к вечеру предполагает минимум калорийности блюд. Ограничению подлежит все жареное, острое, копченое, жирное, мучное, сладкое.
Правильное питание поможет нормализовать сократительную способность миокарда, то есть нормализовать сердечную пульсацию, улучшить самочувствие пациента в целом.
Профилактика и прогноз
Поскольку гипоксия – основной негативный момент при брадикардии – провоцирует органическую структурную перестройку жизненно важных внутренних органов, ее нужно профилактировать. На это направлены усилия по нормализации пульса:
- соблюдение баланса между работой и отдыхом;
- 8-часовой сон;
- регулярные физические тренировки;
- прием минерально-витаминных комплексов, улучшающих работу миокарда;
- повышение иммунитета адаптогенами (гуарама, аралия, женьшень);
- диспансеризация с обязательным мониторингом давления, пульсометрией.
При выполнении этих нехитрых правил прогноз следующий:
- корректировка слабости синусового узла с кардиостимулятором продлевает жизнь более половины пациентов, но требует физических ограничений;
- частичные предсердно-желудочковые блокады купируются медикаментозно практически полностью, не вызывают нарушения качества жизни пациентов, не предполагают нагрузочных ограничений;
- полные блокады без искусственного водителя ритма демонстрируют высокую опасность остановки сердца; брадиаритмия миокарда не вылечивается, требует регулярного контроля со стороны враче
