Может быть головокружение от гноя в горле

Здравствуйте, помогите врачи не могут поставить диагноз. Живу с головной болью более 5-ти лет, началось все с простуды, не лечилась, вернее не пила таблеток. Заболела голова с левой стороны в области виска и при открытии рта чувствовалось уплотнение, как шишка не большая (в общем небольшая припухлость). Сразу пошла на томографию (все в норме), ходила к неврологу, сказала удалите зуб и все пройдет, не прошло (зуб был проблемный), по анализам все в норме, пошла на УЗИ сказали увеличена жевательная мышца из за чего не сказали, пошла к профессорам лицево-челюстным хирургам-поставили синдром менеджера, мол от компьютера, а на вопрос что за припухлость ответили мы такое не удаляем это не страшно, далее был поход к профессорам хирургам-стоматологам и там все хорошо без патологий, была у лора все в норме, гайморита нет, а висок очень сильно болел, мало того эта область сильно чесалась, болела до такой степени что хотелось лезть на стену я просто зарывалась в подушку и рыдала от боли, краснело, в общем было плохо. Только цитрамоном и спасалась. За эти 5-ть лет я обегала много врачей, ходила на физ. процедуры, но увы все без результатно и вот спустя 4-ре года я пошла вновь по врачам и опять все тоже самое все в норме, ну тут невролог мне сказала что височночелюстной сустав и отправила к мануальному, сходила на 2 сеанса и ура голова прошла, но не надолго, через неделю началось все снова и болело уже в два раза сильнее. сходила на УЗИ сосудов головного мозга, сказали в шее плохо кровь идет по сосудам, на рентгене ставили шейный остеохондроз 1ст. В начале этого года я пошла вновь по больницам, стало еще хуже дошло до обмороков и немения уголка рта с левой стороны, стал болеть затылок и макушка головы, опять анализы, рентген височночелюстных суставов, ЭЭГ и опять норма, стало отдавать в левый верхний зуб, зуб болит идет онемение, была у стоматологов после осмотра на словах сказали артрит височночелюстных суставов проколите диклофенак 5 дней и помажьте это место мазью от артритов и ч/з 5 дн все пройдет, не помогло. Была у ревматолога поставили ВСД+ под вопросом невралгия тройничного нерва, прописали кучу уколов, таблетки от которых я теряла сознание. Пошла опять к неврологу, сделали МРТ показало микрокисты шишковидной железы, киста правой верхнечелюстной пазухи носа, признаки 2-стороннего гайморита, опять таблетки, которые я уже не пью, просто боюсь. Иногда поднимается температура 37-37,2, особенно когда голова сильно начинает болеть. Иногда пропадает резкость во взгляде, т.е смотришь на предмет одну половину его видишь, а вторую нет. Что делать к какому врачу идти ума не приложу, у невролога спрашиваю что делать с онемением мне ответили, сходите к стоматологам, говорю, ходила, на что мне ответили ну тогда не знаю. Ужас я в отчаянии, что делать, что это за болезнь, даже не знаю от чего и как лечиться. На днях пошла к мануальному, но лучше не становиться. Куда еще бежать ума не приложу. А 14 января сильно болел зуб, выпила таблетку кетанов и через минуту со стороны зуба все онемело, стало плохо, закружилась голова, чуть не потеряла сознание, после этого появился какой то привкус во рту, причем когда делаешь глубокий вдох носом. Уже устала от этого.Помогите, пожалуйста!!!
Источник
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Ощущение кома в горле – не редкость. Многие испытывали это безболезненное, но некомфортное состояние хотя бы раз в жизни. В медицинской литературе оно обозначается как глоточный шар. В большинстве случаев этот симптом не связан с серьезными заболеваниями, однако точный ответ можно получить только после консультации со специалистом, ведь существует ряд болезней, которые могут сопровождаться ощущением инородного тела в горле.
Разновидности
Общепринятой классификации не существует. Все зависит от причины, вызвавшей данное состояние.
Возможные причины появления ощущения кома в горле
Пациентов с жалобой на ком в горле можно разделить на две группы: у одних данное состояние возникает вследствие психоневрологических расстройств, а у других причина кроется в соматических, то есть относящихся непосредственно к внутренним органам, заболеваниях.
Нередко ощущение кома в горле появляется у людей легко возбудимых, чутко реагирующих на стресс и эмоциональные потрясения. Ком в горле еще издавна описывался врачами как симптом невротического расстройства, чаще возникающего у молодых женщин. Однако в настоящее время это состояние с одинаковой частотой встречается у людей обоих полов.
Если ощущение кома в горле постоянно и сохраняется в течение нескольких недель, то в первую очередь необходимо исключить онкопатологию. Это может быть злокачественный или доброкачественный процесс в области гортани, пищевода или других органов шеи, вызывающий сдавление окружающих тканей. Особое внимание следует проявить при возникновении у пациента жалоб на боль в области шеи или при глотании, повышенную утомляемость, снижение аппетита и массы тела.
Инфекционно-воспалительные заболевания ЛОР-органов также могут стать причиной глоточного шара.
Очень часто появление ощущения кома в горле связано с заболеваниями желудочно-кишечного тракта.
Необходимо выяснить, отмечаются ли у пациента такие симптомы, как изжога, кашель, кислая отрыжка, боль в желудке и чувство тяжести после еды.
Ощущение инородного тела в горле может быть вызвано патологией щитовидной железы. Увеличение объема железы чаще связано с нехваткой йода в пище или с аутоиммунным поражением (аутоиммунным тиреоидитом).
Иногда причиной ощущения кома в горле становится уменьшение и даже полное прекращение слюноотделения.
Такое состояние может возникнуть у больных сахарным диабетом, у женщин в климактерическом периоде, при системных аутоиммунных заболеваниях.
Увеличение лифматических узлов в области шеи так же может привести к дискомфорту и ощущению комка в горле.
Затруднение при глотании иногда может возникать вследствие остеохондроза шейного отдела позвоночника. При этом человека могут беспокоить головная боль, головокружение, боль в шее, спине, скованность движений.
Не стоит забывать о возможной роли травматического воздействия на ткани. Эндоскопические исследования и даже прием грубой пищи могут способствовать появлению неприятных ощущений в горле.
Ощущением кома в горле в основном сопровождаются:
- Заболевания ЛОР-органов (ангина, тонзиллит, эпиглоттит, фарингит).
- Заболевания щитовидной железы (эндемический зоб, диффузный токсический зоб, аутоиммунный тиреоидит).
- Новообразования в области шеи.
- Остеохондроз шейного отдела позвоночника.
- Гастроэзофагеальная рефлюксная болезнь (ГЭРБ).
- Дискинезия пищевода.
- Гетеротопия слизистой желудка.
- Заболевания эндокринной системы (сахарный диабет, гормональные нарушения).
- Системные аутоиммунные заболевания (склеродермия, синдром Шегрена).
- Психологические факторы, стресс.
К каким врачам обращаться
При появлении жалоб на ком в горле целесообразно обратиться в первую очередь к
врачу-терапевту, который после осмотра сможет направить пациента к специалисту узкого профиля, таких как:
- врач-гастроэнтеролог;
- врач-оториноларинголог;
- врач-эндокринолог;
- врач-онколог;
- врач-невролог;
- врач-психотерапевт.
Диагностика
Для уточнения диагноза врач может назначить следующие виды обследования:
- Гастроскопия (эзофагогастродуоденоскопия, ЭГДС) при подозрении на гастроэзофагеальную болезнь и дискинезию пищевода.
- УЗИ щитовидной железы, анализ крови на гормоны щитовидной железы.
- Рентгенография шейного отдела позвоночника.
- Посев отделяемого верхних дыхательных путей на микрофлору, определение чувствительности к антимикробным препаратам и бактериофагам (при инфекционном процессе для выявления возбудителя с целью назначения адекватной антибактериальной терапии может потребоваться посев мокроты и соскоб эпителиальных клеток ротоглотки).
Тщательный сбор анамнеза (истории заболевания) с учетом жалоб пациента, осмотр и проведение дополнительных исследований помогут врачу поставить правильный диагноз.
Лечение
Исходя из причины, приведшей к возникновению ощущения кома в горле, врач назначит соответствующее лечение. Если причиной являются психоэмоциональные нарушения, нужно устранить травмирующий фактор, снизить напряжение дома и на работе. Возможно, понадобится фармакологическая терапия и консультации психотерапевта.
В случае диагностирования гастроэзофагеальной рефлюксной болезни врач-гастроэнтеролог даст рекомендации по коррекции диеты и режима питания, назначит антациды для снижения кислотности желудка и препараты-ингибиторы протонной помпы, подавляющие секреторную функцию желудка.
При инфекции ЛОР-органов врач-оториноларинголог может назначить местную противовоспалительную, антисептическую терапию и антибактериальные препараты.
При заболеваниях щитовидной железы врач-эндокринолог может рекомендовать гормональную терапию, а в ряде случаев – оперативное вмешательство.
Что делать при ощущении кома в горле
Если возникновение ощущения кома в горле вызвано стрессом, постарайтесь успокоиться. Обильное питье может улучшить состояние.
Не стоит курить, громко говорить, кричать.
Если причина – гастроэзофагеальная рефлюксная болезнь, не ложитесь сразу после еды.
Не переедайте, старайтесь придерживаться дробного питания; последний прием пищи должен быть за 3 часа до сна.
Не носите тесную одежду и тугие пояса, корсеты, бандажи, приводящие к повышению внутрибрюшного давления. Откажитесь от курения и употребления алкоголя.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы – 19 лет
Поделитесь этой статьей сейчас
Источник
Пробки в горле — это скопление гнойных масс в лакунах миндалин (гланд). Такие осложнения, как правило, возникают вследствие не долеченного острого тонзиллита, но еще чаще встречаются при хронической форме болезни. В этой статье мы расскажем про методы лечения хронического тонзиллита и удаление тонзиллитных пробок.
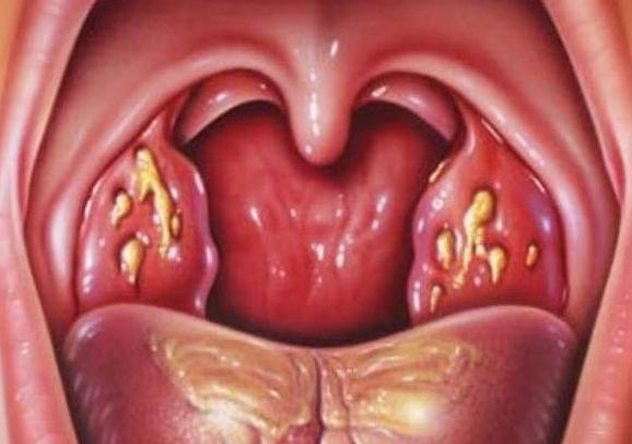
Строение гланд
Небные миндалины, или гланды, – важный орган иммунной системы человека. Располагаются гланды в полости рта по обеим сторонам у глотки. Гланды напоминают по форме орешек миндаля (отсюда и пошло название «миндалина») и имеют размер от одного до четырех сантиметров в диаметре. Гланды наделены защитной функцией. Они являются своеобразной преградой для бактерий, попадающих в организм воздушно-капельным путем, а также при приеме пищи. Особенности строения гланд и выполняемые ими функции напрямую связаны с появлением тонзиллитных пробок в горле.
На поверхности миндалин заметны извилистые каналы и отверстия — лакуны и крипты.
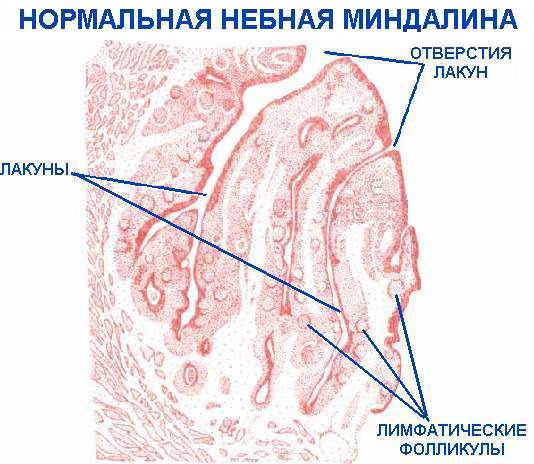
Когда в рот попадают вирусы извне, лейкоциты в миндалинах активизируются и начинают усиленный процесс образования антител, борющихся с «врагом». Одновременно подается сигнал всем органам иммунной системы, и организм приходит в «боевую готовность».
Что такое тонзиллит?
Тонзиллит — это воспалительный процесс в миндалинах. Недуг может носить острый характер и хронический. Острая форма больше известна как ангина. При хронической – периоды обострения (воспаление миндалин) сменяется периодом ремиссии (затишья). Чаще всего заболевание встречается у детей 5-15 лет, хотя заболеванию подвержены и взрослые. Гланды у детей имеют больший размер, чем у взрослых. Максимального размера небные миндалины достигают к 7 годам, а затем начинают уменьшаться. Постоянные вирусные атаки на гланды приводят к тонзиллиту. Хронический тонзиллит чаще всего выступает как осложнение после инфекционного заболевания (ангина, кариес и т. д.). Хроническая форма болезни, по статистике встречается у 5% взрослых и у 11% детей. То есть хронический тонзиллит — часто встречающийся недуг. Тонзиллитные пробки на миндалинах чаще появляются при хроническом тонзиллите.
Причины хронического тонзиллита
Хроническая форма тонзиллита чаще развивается как осложнение после ангины. Многие пациенты пытаются вылечить ангину самостоятельно и бесконтрольно принимают лекарства. Некоторые, получив рекомендации врача, не соблюдают предписания и заканчивают курс приема антибактериальных средств раньше положенного, заметив улучшение. Это огромная ошибка! Не долеченная ангина является причиной перехода болезни в хроническую стадию и образованию тонзиллита с гнойными пробками. Главные возбудители заболевания — стрептококки и стафилококки.
Обострению тонзиллита благоприятствуют:
- хронический воспалительный процесс (гайморит, кариес, фронтит и т.д.);
- разращение аденоидов;
- искривленная перегородка носа;
- повреждения гланд;
- переохлаждения;
- слабый иммунитет.
Почему возникают пробки при тонзиллите?
Основной фактор образования гнойных пробок на миндалинах — постоянное присутствие очага воспаления, спровоцированное вирусами. Во рту человека бактерии есть всегда — они не опасны для здоровья. Попадая в лакуны, их убивают иммунные клетки. Гланды здорового человека способны самоочищаться — погибшие микроорганизмы выводятся из лакун и со слюной попадают в желудок, где разрушаются под воздействием желудочного сока.
Но как только в организм попадают опасные вирусы, на борьбу с ними отправляется большое количество лейкоцитов, слизистая оболочка миндалин отекает, самоочищение лакун при таких условиях становится затруднительным. В гландах начинают скапливаться мертвые бактерии и лейкоциты — появляются гнойно-казеозные образования. Если вовремя не обратиться к оториноларингологу и не начать лечение гнойных тонзиллитных пробок, процесс может стать необратимым и привести к разрушению гланд.
Гнойные образования и хронический тонзиллит
При хронической форме заболевания воспаление в миндалинах полностью не исчезает, а лишь на время затихает. Бактерии все время присутствуют в лакунах миндалин, не прекращается и усиленное образование большого числа лейкоцитов. Поскольку хроническая форма характеризуется отсутствием ярко-выраженных признаков болезни, появление гнойных пробок проходит незаметно для больного. Лейкоциты окружают бактерии, появляется гнойное образование. По прошествии времени в них накапливаются вещества, содержащие кальций и магний. В итоге пробки затвердевают.
Среди причин образования пробок можно выделить:
- болезни носовой полости, имеющие хронический характер (например, гайморит) — часть бактерий из носа непременно попадает в горло;
- отсутствие правильной гигиены полости рта — здесь бактерии присутствуют постоянно и при снижении иммунитета попадают в миндалины, остатки еды также могут застрять в лакунах и стать «материалом» для затвердевания гнойных масс;
- слабый иммунитет — человек не в силах справиться с инфекцией самостоятельно, и болезнь приобретает затяжной или хронический характер;
- повреждения гланд — в ранку легко может попасть инфекция. Часто именно места повреждения становятся локацией нового гнойного образования.
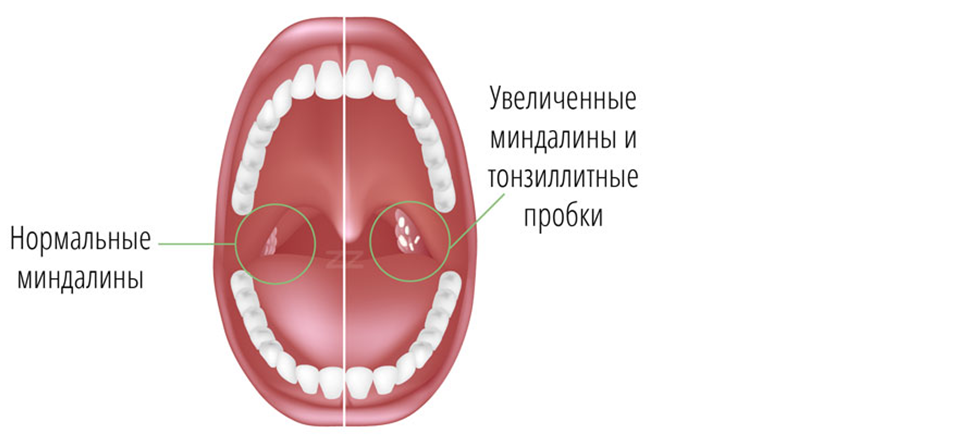
Симптомы гнойных пробок в горле
Пробки — это фактор, по которому можно распознать хронический тонзиллит. Поэтому при появлении пробок присутствуют все признаки этого хронического заболевания. Можно выделить следующие симптомы во время обострения тонзиллита.
Постоянно повторяющиеся ангины — если в гландах есть воспаление, то это еще не показатель хронического тонзиллита. Но если человек подвержен заболеванию более двух-трех раз в год, то можно уверенно сказать, что мы имеем дело с хронической формой болезни.
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
Следующий симптом — это покраснее и отек небных дужек, на которые может перекинуться воспаление с миндалин. Между небными дужками и миндалинами могут образоваться спайки — они как бы склеиваются друг с другом.
Увеличенные лимфоузлы — еще один признак заболевания. Проявление тонзиллита сопровождается повышенной температурой тела. При хронической форме температура в 37°С может держаться от нескольких дней до нескольких недель. Больной чувствует постоянную усталость, вялость, работоспособность снижается. Все это сигналы происходящих неблагоприятных изменений в организме.
Симптомы гнойных пробок в горле
Первый признак — ощущение, что в горле что-то есть: как будто ком; сопутствовать этим неприятным ощущениям может сухой кашель. Пациенту сложно глотать, возникает боль в горле.

Сильные боли в горле сопровождаются гнилостным запахом из ротовой полости, который нельзя приглушить даже с помощью зубных паст. Этот запах — результат жизнедеятельности бактерий, скопившихся в пробках. Казеозные образования видны и при визуальном осмотре — на гландах сразу заметны творожистые бугорки бело-желтого оттенка. Бывает, что гнойнички сразу не видны, но стоить нажать на поверхность миндалины, например, языком, как эти бело-желтые бугорочки начинают проявляться.
Пробки в миндалинах могут принести больному массу неприятных и даже опасных последствий: если инфекция пойдет с током крови или лимфы дальше по организму, это может стать причиной проблем с сердцем, почками и суставами. Чтобы не пришлось проводить лечение осложнений от тонзиллита, необходимо своевременно попасть на прием к оториноларингологу и начать лечение тонзиллита с гнойными пробками.
Лечение тонзиллитных пробок
Появление пробок свидетельствует о длительном воспалении, протекающем в организме, поэтому удаление гнойных пробок нужно совмещать с мерами по лечению хронического тонзиллита. Лечить хронический тонзиллит должен грамотный оториноларинголог. Как лечить тонзилитные пробки, действенно и безопасно, знает только ЛОР-врач. Не нужно самостоятельно дома пытаться избавиться от гнойничков. Многие пациенты начинают давить на миндалины, соскребать «налет» с помощью ложки и других подручных средств. Но эта мера малоэффективна — удаляется гной лишь с поверхности, но это только вершина айсберга, основная проблема находится внутри. Подобные неумелые действия часто приводят к травмированию гланды, что только спровоцирует появление новых казеозных образований.
Консервативный метод удаления тонзиллитных пробок
Консервативный способ лечения состоит из:
- Лечения лекарственными препаратами (антибиотики и длительность лечения назначает непосредственно лор-врач. Лечение хронического тонзиллита нужно начинать в момент обострения, а не ремиссии. Как правило, больному назначают препараты «Амоксициллин», «Амоксиклав», «Суммамед», «Азитромицин» и др.).
- Полоскания горла(отлично подойдут растворы фурацилина, соды, отвары ромашки, зверобоя, череды, из аптечных средств – «Мирамистин», «Ротокан» и др.).
- Ингаляций (по согласованию с врачом).
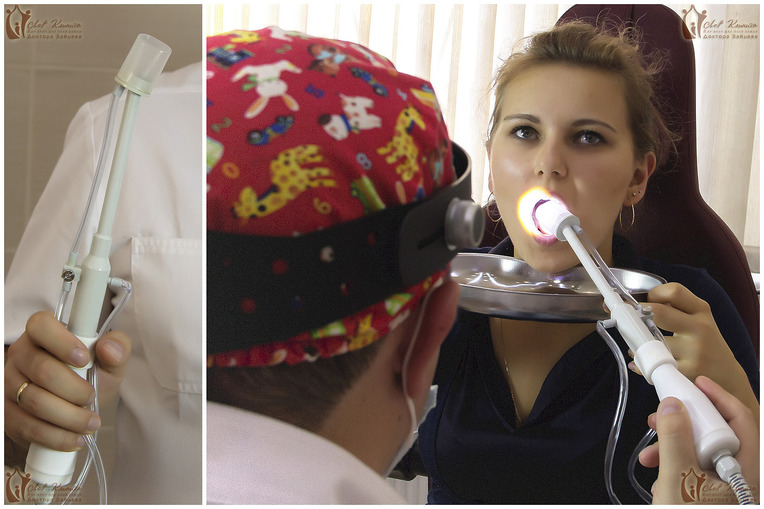
- Промывания лакун миндалин (наиболее эффективный метод удаления гнойных скоплений. Проводится только врачом-оториноларингологом. Промывание осуществляют с помощью шприца или аппарата «ТОНЗИЛЛОР».

При проведении курса промываний значительно улучшается состояние больного, гланды выглядят более здоровыми, очищаются от гнойный скоплений.

При хроническом тонзиллите увеличивается период ремиссии заболевания.
Хирургическое лечение
Тонзилэктомия — удаление миндалин — самый радикальный способ избавления от проблемы. Его применяют в самых крайних случаях, когда консервативные методы не приносят желаемого облегчения, а показания для операции должны быть достаточно серьезными. Прежде чем удалять миндалины, необходимо тщательно все взвесить и предварительно испробовать полный комплекс мероприятий по консервативному лечению. Удаляя гланды, вы лишаетесь естественного природного барьера от вирусов и инфекций. Бороться за сохранение миндалин нужно до последнего!
Удаление миндалин производится при помощи скальпеля, лазера или жидкого азота. Обо всех тонкостях и последствиях проведения тонзилэктомии вам обязательно расскажет ваш лечащий ЛОР-врач.
Народная медицина и профилактические меры
Лечение народными средствами для удаления скопившегося гноя не совсем эффективно — расположенные глубоко в миндалине пробки удалить не удастся. С их помощью можно лишь размягчить поверхность пробок, чтобы облегчить их отторжение и использовать отвары трав при полоскании горла и его обеззараживания.
Чтобы снизить риск появления пробок, необходимо следовать нехитрым советам:
- тщательно следите за гигиеной полости рта;
- вовремя лечите ангину и воспаления в носу и ротовой полости: гайморит, фронтит, кариес, стоматит;
- избегайте переохлаждения;
- при хроническом тонзиллите следуйте рекомендациям своего лор-врача, не забывайте о профилактических комплексах физиопроцедур и промываний миндалин;
- укрепляйте иммунитет и старайтесь вести здоровый образ жизни.
Лечение в «ЛОР клинике Доктора Зайцева»
Многолетний опыт работы наших врачей позволяет с уверенностью сказать, что лечить хронический тонзиллит — это наш профиль. Современное оборудование клиники позволяет проводить эффективные и безопасные манипуляции по лечению тонзиллитов и удалению гнойных пробок. Промывание гланд осуществляется всеми известными в практике способами, в том числе с помощью модифицированной насадки «ТОНЗИЛЛОР», аналогов которой нет в других медицинских учреждениях. Это ноу-хау нашей клиники. Модифицированная насадка намного эффективнее обычной, полностью безопасна, ее использование не приносит болевых ощущений пациенту и подходит даже маленьким детям.

Пожалуйста, записывайтесь на прием и приходите. Будем рады вам помочь.
Источник
