Мигрень и препараты от эпилепсии

 Мигрень, или гемикрания, – это болезнь, характеризующаяся периодически возникающими приступами головной боли, которые локализуются в какой-либо половине мозга. Мигрень наиболее распространена у женщин во время полового созревания, что обусловливает наследственное отягощение.
Мигрень, или гемикрания, – это болезнь, характеризующаяся периодически возникающими приступами головной боли, которые локализуются в какой-либо половине мозга. Мигрень наиболее распространена у женщин во время полового созревания, что обусловливает наследственное отягощение.
Мигрень лечится средствами, нормализующими сосудистый тонус, вспомогательными препаратами являются успокоительные средства и физиотерапия.
Эпилепсия – это хроническое заболевание мозга человека. Болезнь характеризуется разной этиологией, её сопровождают повторяющиеся припадки и постепенное изменение личности. Эпилепсия – распространённое нервно-психическое заболевание.
Эпилепсия может быть вызвана целым рядом причин, к примеру, травмами головного мозга, цистицеркозом и опухолями мозга. Эпилептические припадки подразделяются на приступы (возникновение которых обусловлено определёнными раздражителями), синдромы (или припадки, возникающие при разных заболеваниях) и собственно эпилепсию, являющуюся самостоятельным заболеванием.
Эпилепсия + мигрень = что делать?
Если у пациента имеются оба заболевания, то проведение диагностики и лечения существенно осложняется.
Эпилепсия и мигрень обладают схожей симптоматикой. Так, имеются общие патофизиологические и клинические картины. Кроме того, терапия обоих заболеваний имеет аналогичный подход. Вызывает эпилепсию мигрень в 2 раза чаще, чем наоборот.
Заболевания могут быть вызваны патофизиологическими общими изменениями, ведущими к поражению центральной нервной системы. Подобные процессы резко снижают эффективность лечения.
Большая часть врачей утверждает, что симптоматика и проявления эпилепсии и гемикрании имеют множество общих черт, они совместимы. И мигрень, и эпилепсия сходны своими припадками, перед которыми возникают аура и продрома. Стоит отметить, аура перед приступом мигрени крайне специфична и отличается от эпилептической ауры. Только гемикрания сопровождается зрительными галлюцинациями. Оба заболевания способны изменить настроение пациента.
Тесную взаимосвязь между мигренью и эпилепсией отмечают все врачи, и связь эта проявляется в пароксизмальном характере, особой роли генетических факторов при развитии, ряде клинических признаков, которые затрудняют диагностику, сопутствующей головной боли, тошноте и рвоте при эпилепсии и электроэнцефалографическим изменениям при мигрени. Приступы мигрени сопровождаются эпилептическими судорогами. Мигрень очень эффективно лечится противосудорожными препаратами.
 То, как два заболевания взаимосвязаны, активно изучается на биохимических, генетических, нейрогуморальных и клеточных уровнях исследований. Однозначной концепции этих заболеваний нет, однако врачи-неврологи ввели понятие «мигрелепсиЯ» и «гибрид приступов». Мигрелепсия–это мигрень, являющаяся провокатором припадка эпилепсии. Явные критерии этого заболевания –мигренозная аура и эпилептический приступ, который развивается в течение 1 часа после приступа эпилепсии.
То, как два заболевания взаимосвязаны, активно изучается на биохимических, генетических, нейрогуморальных и клеточных уровнях исследований. Однозначной концепции этих заболеваний нет, однако врачи-неврологи ввели понятие «мигрелепсиЯ» и «гибрид приступов». Мигрелепсия–это мигрень, являющаяся провокатором припадка эпилепсии. Явные критерии этого заболевания –мигренозная аура и эпилептический приступ, который развивается в течение 1 часа после приступа эпилепсии.
Причина патологической активности в случае мигрени и эпилепсии –изменения организма патофизиологического характера, ведущие к повышению возбудимости нейронов центральной нервной системы. Заболевание сопровождается нестабильным давлением, рвотой, тошнотой и характерными приступами.
Эпилепсия, как заболевание мозга и головные боли, несомненно, имеют общие звенья патогенеза, значит, возможно найти аналогичный терапевтический подход к их лечению.
Употребление антиконвульсантов помогает устранить приступы, тошноту, рвоту и болевые ощущения. Общность патогенетических механизмов и симптомов заболеваний позволила разработать лекарства, эффективно воздействующие на патологические процессы в организме человека.
Препараты предотвращают развитие приступов и корковой депрессии. Медикаменты способны эффективно сократить патологические вегетативные реакции, они улучшают мозговой кровоток, реологические свойства крови и метаболизм нейронов. Все препараты переносятся хорошо, их можно использовать также как профилактику мигренозных инсультов.
Когда возникает приступ мигрени, сопровождаемый эпилептическим припадком, приём препаратов может не оказать адекватного эффекта. В этом случае нельзя медлить и ожидать улучшения, необходимо немедленно вызывать скорую помощь.
Пациента с такими отклонениями могут госпитализировать в неврологический стационар. Там можно полноценно провести диагностику и необходимую антигипоксическую терапию, предупреждающую развитие органических патологий в головном мозге.
Исследование общих механизмов мигрени и эпилепсии их симптоматики расширяет возможности и открывает новые перспективы в их лечении!
Источник
Резко проявляющиеся приступы, нарушения работы ЖКТ и вегетативная симптоматика — это могут быть признаки одновременно мигрени и эпилепсии.
Подобное сходство часто усложняет постановку диагноза. В статье мы подробно разберем оба недуга и все, что связано с ними, отталкиваясь от имеющихся на данный момент работ и исследований.
О мигрени
Для болезни характерна спонтанно возникающая головная боль. «Накидывается» она на человека приступами. Недуг считается хроническим. Природа неврологическая. Причина же кроется в излишней возбудимости нейронов ЦНС, преимущественно генетической.
- Классификация мигрени
- Распространённость мигреней
- Генетическая предрасположенность
- Происхождение и механизмы зарождения
- Диагностика и симптоматика мигрени с эпилепсией
- Признаки, позволяющие диагностировать отдельные виды мигрени
- Отличительные черты приступа мигрени
- Головные боли и эпилептические приступы
- Дифференциальная диагностика мигрени и эпилепсии

ВОЗ поставила мигрень на шестое место в списке нестандартных причин, мешающих людям полноценно заниматься трудовой деятельностью
Классификация мигрени
В МКБ-10 нарушению здоровья присвоен код G43. Тут же приводятся следующие классификации:
- G43.0 — без ауры. Она же простая;
- G43.1 — с аурой. Классическая;
- G43.2 — мигренозный статус. Это тяжело протекающая форма. При ней болевые наплывы возникают последовательно. Один за другим. Состояние может длиться 3-5 дн.;
- G43.3 — осложненная разновидность мигрени. Возможна рвота, припадки и даже потеря сознания;
- G43.8 — другая;
- G43.9 — неуточненная.
Немного о процентном соотношении
Так S. D. Silberstein с коллегами сообщает, что больные эпилепсией в два раза чаще страдают мигренью и разделяет виды эпил. в процентном соотношении. В итоге головные боли проявляются:
- При роландической — в 62% случаев;
- При абсансной — в 34%;
- При парциальных формах — в 8%.
Будучи лабораторией ЭЭГ-мониторинга, специализирующейся на выявлении и ведении эпилепсии, нам самим нередко приходилось сталкиваться с обоими заболеваниями. И вышеописанные данные вполне соответствуют действительность.

У какого числа людей с эпилепсией возникают мигрени: головные боли проявляются у 59% персон с эпил. Музалевская Д.С., Коротков А.Г., и Колоколов О.В. в своей научной работе от 2016 года указывают, что нежелательные ощущения возникают в межприступном периоде. Они же разделяют их на три типа:
- У 41% — не обнаружено.
- У 18% — мигрень без ауры;
- У 33% — боли с ощущением напряжения;
- У 8% — головные боли нестандартного характера.
Распространённость мигреней
Заболевание распространено у молодых людей. Чаще присутствует у лиц в возрасте 25-44 лет. Еще Dennis М. S., Warlow С. P. В 1992 году указывают, что у детей в 5-15 лет мигрень обнаруживается в 10% случаев. До 12 лет чаще мальчики. А после пубертатного возраста 60-70% больных — это женщины.
Сколько людей страдает от мигрени: согласно Глобальному Обзору Бремени Заболеваний с 1995 по 2005 от ВОЗ, недугу подвержены 14,5% населения планеты — это свыше 1 млрд человек. Вот информация, предоставленная неврологом М. И. Корешкиной в 2017 году:
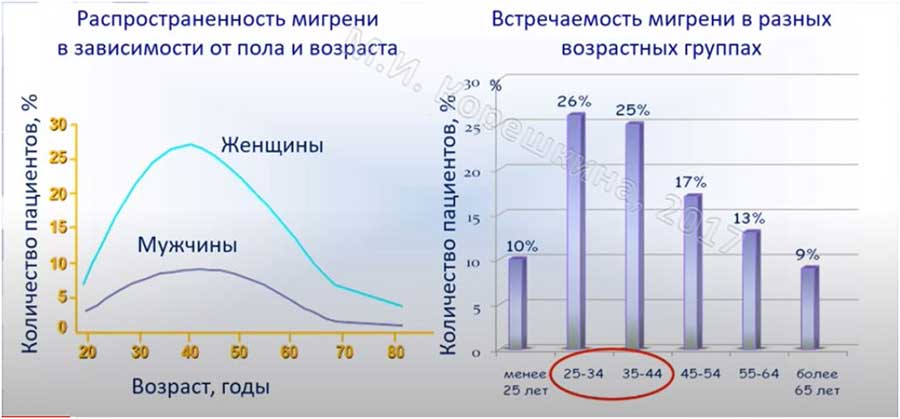
Генетическая предрасположенность
Мигрень — генетическое заболевание. Так у 50-60% страдающих недугом, родители тоже его имели. ВработахKleindorferD., PanagosP., PancioliA., атакжеBromfieldE. B., HendersonG. V. Seizuresот 2002 г. указывается, что в семьях, где оба родителя подвержены головным болям, дети получат их по наследству с 60-90% вероятностью. В 70% случаев недуг передается от матери, в 30% от отца.
В итоге можно вывести типичный портрет пациента:
- Женщина, работает;
- Возраст — 25-45 лет;
- Наследственность — отягощенная.
Происхождение и механизмы зарождения
Возникают головные боли из-за генетически детерминированной лимбико-стволовой дисфункции, при которой изменяется связь ноцицептивных и антиноцицептивных узлов. Приступам предшествует следующее:
- Выделение медиаторов в кончиках тройничного нерва;
- Выделение нейропептидов воспалительного типа;
- Запуск тригемино-васкулярной системы;
- Снижение серотонина;
- Расширение сосудов.
Результат — стенки сосудов становятся тоньше, они пропускают алгогенные вещества. Те попадают в околососудистое пространство. Возникает воспаление, которое и приводит к головной боли. Также предполагается, что корковая депрессия способна провоцировать мигрень.
Диагностика и симптоматика мигрени с эпилепсией
Давайте разберем особенности и детали выявление разных видов недуга, вызывающего головные боли:
Клиническая картина
Чтобы распознать мигрень или же эпилепсию необходимо получить следующие сведения:
- Возраст пациента;
- Точку начала проявления недуга;
- Частоту и длительность приступов;
- Наличие или отсутствие, а также особенности ауры;
- Зоны головной боли и степень ее выраженности;
- Триггеры (провоцирует ли что-то симптомы);
- Сочетание различных признаков (примеры будут ниже в таблицах).
Факторы, провоцирующие мигрень: список здесь обилен. Тут и стрессовые ситуации, страхи, негатив. Также приступ может вызываться нижеуказанными пунктами:
- Мерцающие образы, световые;
- Излишняя усталость (переутомление, недосыпание, ослабление организма голодом;
- Обычное употребление какао-продуктов, сыра или орехов;
- Внешняя среда — духота, запахи, погода;
- Лекарственные препараты.
Отметим и то, что при менструальном цикле, мигрени наблюдаются у 60% женщин.

Мигрень на данный момент неизлечима в силу своего генетического происхождения. Однако существует множество подходов, помогающих избавиться от негативных ощущений и социальных ограничений, вызываемых болезнью.
Признаки, позволяющие диагностировать отдельные виды мигрени
Диагностика мигрени без ауры: данный вариант ГБ можно определить благодаря 5 критериям. Вот они:
- 1. Продолжительность боли — у взрослых в 4-72 ч. У детей 1-48 ч.;
- 2. Боль отвечает минимум двум параметрам — имеется пульсация, степень выраженности средняя или сильная, мигрень возникает при нагрузках физического характера, она локализуется с одной стороны;
- 3. Рвота, тошнота, страх шума и света;
- 4. Обследование у доктора, результаты длительного наблюдения, выявившего отсутствие других причин головной боли;
- 5. Приступы — минимум 5 в анамнезе. Они должны отвечать пунктам 1 и 4.
Диагностика мигрени с аурой: она встречается реже. Аурой же называется состояние, в которое человек входит до начала приступа. До появления головной боли. Отметим, что ранее перечисленные пункты актуальны и в данном случае. Добавим — мигрень с аурой устанавливается при обнаружении 2 приступов, содержащих 3 фактора из нижеперечисленных:
- Продолжительность развития симптома ауры — должен быть один признак, наблюдаемый более 4 минут;
- Последовательность симптомов — 2 и свыше наступают по очереди;
- Промежуток между аурой и головной болью — между предшествующими состояниями проходит менее 60 минут;
- Наличие дисфункции (фокальной или стволовой) — устанавливается при возможности обратить 1-2 признака ауры;
- Ограничение по времени — нет ни одного признака, длящегося более часа.
Характер симптомов указывает на вид мигрени. Чаще наступает типичная форма. В 2% случаев редкие вариации — ретинальная, базилярная, спорадическая, гемиплегическая. Взгляните на негативные факторы, возникающие при разных типах мигрени.
При базиллярной
Нарушения зрения наблюдаются с двух сторон. Есть шумы, головокружение. Слух иногда ухудшается, как и речь. Появляются сбои в работе мимических мышц рта. Случаются они и в сознании, но короткие.
При ретинальной
Нарушения зрения проявляются в виде слепых зон, расползающихся от центра к краям. Других признаков нет.
При гемиплегической
Последняя сопровождается нарушениями речи и двигательного аппарата. Если форма приступа тяжелая, возможны отклонения в работе зрительной системы. Симптомы могут оставаться до 3 дней. В дальнейшем исчезают.

Отличительные черты приступа мигрени
Чтобы отделить эпилепсию от мигрени, давайте взглянем на течение приступов последней. Здесь все понятно — 4 фазы, скрытно переплывающие одна в другую. Посмотрите на них:
- Продромальная фаза — есть у 50% пациентов. Признаки незаметны. Развивается сутки (24 ч.). Меняются эмоции, появляется раздражительность. Восприятие окружающего мира обостряется или притупляется. Параллельно ухудшается работоспособность. Возникает тяга к сладостям, иногда другим продуктам питания. Человек выглядит утомленным, много зевает. Симптомы похожи на обычные состояния, потому нередко остаются без внимания и обнаруживаются лишь врачами. По завершении фазы у людей часто возникает боль в мышцах, сонливость. У некоторых противоположная утомленности эйфория;
- Визуальные признаки — касаются зрения. Больной наблюдает световые вспышки, зигзаги, полоски;
- Тактильные признаки — сенсорные симптомы находятся строго в промежутке 4-60 минут. Проявляются в онемении и покалывании рук, нарушениях речи. Из-за этого люди испытывают стресс;
- Головная боль — пульсирующая. Чаще ощущается с одной стороны. Однако существуют и двусторонние варианты. Движение и напряжение — спутники. Рвота, шумо- и светофобии также возможны. Голова болит 4-72 часа.
А. М. Вейн с коллегами указывает на наличие церебрального ожирения, сбоев в менструации и прочие нейроэндокринные эффекты (это у 15% пациентов). Отметим и тот факт, что между приступами никаких признаков нет.
Головные боли и эпилептические приступы
Боль в области головы нередко является спутником эпилептического приступа. Она возникает вначале. Иногда с ней заканчивается припадок. Так Fenichel G. M., а также Rothner D. A предоставляют след. данные:
- У 50% пациентов наблюдается головная боль во время приступа;
- У 90% персон, страдающих височной эпил., имеются боли, но при других формах эпил. парциального типа они присутствуют лишь у 12%;
- У 15-30% пациентов сперва появляется аура, а уже потом мигрень.
Головная боль, спровоцированная приступом эпилепсии, обычно пульсирующая и смешанная. Продолжительность от пары минут до 72 ч.
Связь эпилепсии, мигрени и менструального цикла: она точно установлена. Так у 19-21% женщин, изначально страдающих ГБ, во время месячных стабильно возникают головные боли. Среди дам с эпилепсией, 30-50% сталкиваются с ГБ в момент приступов от нее.
Когда головные боли являются естественным спутником эпил. припадка, выделяются они кратковременностью (менее 1 ч.). Вместе с ними обычно наблюдается дискомфорт в области живота, вялость и сонливость. В данном случае с помощью ЭЭГ-мониторинга можно установить причину происхождения симптомов. Так Flanagan D., Karabi G. говорят, что крайне редко мигрень способна приводить к эпил. приступу.
ЛАБОРАТОРИЯ ВМ ЭЭГ работает в клиниках и медицинских центрах.
Мы выезжаем на дом к частным лицам, что позволяет не тратить время на хождения по кабинетам.
Дифференциальная диагностика (ДД) мигрени и эпилепсии
О сложности ДД:трудность постановки дифференциального диагноза обусловлена тем, что как при различных формах эпилепсии, так и при мигренях возникает повышенная эпил. активность. При этом она появляется не только при затылочных разновидностях, но и при миоклонических, абсансных и др. типах.
При ДД необходим учет особенностей, присущих различным вариантам головной боли и схожих по клинике с приступами эпилепсии. Сюда можно отнести нижеуказанные виды мигрени:
- Гемиплегическая;
- Абдоминальная;
- Базиллярная;
- Ретинальная.
В эту же группу следует отнести циклическую рвоту и головокружения у детей (пароксизмальные). Взгляните на таблицу ниже.
| Симптом | При эпилепсии | При мигрени |
|---|---|---|
| Рвота и тошнота | Для эпилепсии подобное необычно | Они характерны для всех разновидностей |
| Головные боли | Нападают приступами, диффузным эффектом. При этом мигренозные головные боли также могут присутствовать (в 50% случаев) | Часто пульсирующие ощущения в голове. Добавляются страхи перед светом и звуками |
| Визуальные галлюцинации | Редкое явление. Галлюцинации имеют характер приступов. Цветные, кратковременные. Обычно точки или др. простые формы | В глазах возникают зигзаги, линии. Чаще черно-белые. Остаются по несколько минут. Возможно появление слепых зон (скотом) |
| Преходящая слепота | Редкое явление. В большинстве случаев появляется у детей | Возникает из скотом при ауре |
| Базиллярные признаки | Баз. мигрень возникает перед эпилептическим приступом | Медленнотекущие, совмещенные с головной болью |
| Рвота циклического характера в сочетании с абдоминальными болями | При абдоминальной эпилепсии рвоты встречаются очень редко. Длятся несколько секунд | Рвоты длиной в несколько минут чаще возникают у детей, страдающих абдоминальной разновидностью мигрени |
| Гемиплегия (паралич) | Редко. Для эпилепсии характерен паралич Тодда | Встречается редко. Чаще явление семейное |
| Во время сна | Происходит пробуждение | Происходит пробуждение |
| Головокружения | Нет | Нет |
| Сонливость после приступов | Обычна | Нехарактерна |
Идиопатические разновидности эпилепсии особенно усложняют дифференциальный диагноз. К ним относится болезнь типа Гасто, а также парциальная эпил. доброкачественного вида у детей (с центро-темпоральными спайками). Взгляните на таблицу ниже:
Зрительные галлюцинации
| Длительность | Эпилепсия затылочного типа | Мигрень базиллярного типа | Мигрень с аурой |
|---|---|---|---|
| 01-60 секунд | Есть всегда | Нет | Нет |
| 1-3 мин. | Часто | Редко | Редко |
| 4-30 мин. | Редко | Средняя частота | Средняя частота |
| Каждый день | Обычно да | Нет | Редко |
| Картинка расширяется от центра к краям | Крайне редко | Бывает часто | Обычно да |
| После галлюцинаций слепота | Редко | Обычно да | Редко |
| Нарушается сознание, появляются судороги | Частое явление | Редко | Крайне редко |
| Цветные и шарообразные | Редко | Редко | Обычно да |
| Черно-белые, линии, зигзаги | Практически нет | Нет | Нет |
| Двигающиеся к другой части глаза | Обычно да | Нет | Нет |
| Боль в голове приступами | Часто | Часто | Обычно да |
| После галлюцинаций наступает тоническая девиация | Обычно да | Нет | Нет |
Др. симптомы в области неврологии
| Длительность | Эпилепсия затылочного типа | Мигрень базиллярного типа | Мигрень с аурой |
|---|---|---|---|
| Стволовые признаки | Нет | Обычно да | Нет |
| Головная боль приступного характера | Часто | Часто | Обычно да |
| Рвота приступного характера | Редко | Часто | Часто |
Слепота, полная или частичная
| Длительность | Эпилепсия затылочного типа | Мигрень базиллярного типа | Мигрень с аурой |
|---|---|---|---|
| Без симптомов до и после | Часто | Часто | Нет |
При постановке дифференциального диагноза следует обратить внимание на следующие симптомы:
- Присутствуют ли прогредиентно нарастающие ГБ;
- Есть ли у человека односторонняя головная боль на протяжении 1-2 или более лет;
- Имеются ли другие, нестандартные виды мигрени, возникающие на постоянной основе;
- Появляется ли ГБ вне приступов, впоследствии физического напряжения, кашля, во время сексуальной активности, потягивания тела и т. д.;
- Возникают ли второстепенные признаки вроде повышения температуры, тошноты и рвоты, различной неврологии;
- Появились ли мигренеподобные приступы после 50 лет.
Еще немного о диагностике мигрени и эпилепсии
Отметим и тот факт, что эпилепсия типа Гасто (детская, затылочная) дебютирует в возрасте 3-16 лет. В среднем в 7-8 лет. Однако по прошествии 2-4 лет с момента появления болезни наступает выздоровление. Данная форма недуга сопровождается трехминутными приступами, происходящими днем. Первыми возникают галлюцинации с мертвыми пятнами в глазах. Зачастую они остаются единственными признаками.
Во время приступов могут наблюдаться тонико-клонические судороги. Головные боли после таковых имеются примерно у 50% пациентов. Рвота вместе с тошнотой обнаруживается у 10% людей.

В данный момент одним из актуальных направлений в сфере исследований мигрени является изучение ее связи с инсультом. За последние годы установлено, что головные боли имеют «сосудистую» природу, как и инсульт. В итоге последний может скрываться под маской мигрени.
Примерно у 70% больных детской затылочной эпилепсией присутствует аура, длящаяся 5-15 секунд, и сопровождающаяся цветными галлюцинациями. Во время последних ребенок видит кружки, сферические объекты отличного друг от друга размера. Малыш в этом случае может не понимать, как называется данное явление. Среди обычных людей наиболее распространено выражение «Искры в глазах» по аналогии с «Искры из глаз». Также молодые пациенты говорят, что наблюдают червячков, букашек и т. п.
Образные подходы к описанию позволяют понятно объясниться с ребенком или врачом. Некоторые дети в силу наличия воображения и медийного окружения начинают думать, будто видят потусторонний мир или получили суперсилы, позволяющие узреть микробы. Менее чем у 10% больных, эти простые объекты превращаются в более осмысленные картинки вроде фигур или лиц. Возможен также амавроз на 2-5 минут. Он появляется неожиданно. При общении с пациентом сегодня проще показать картинки из интернета, введя в поиск запрос: «Зрительные ауры при мигрени».
При парциальной эпилепсии детского возраста крайне редко приходится выискивать гемиплегическая виды мигрени. Роландическая эпилепсия возникает в возрасте от 3 до 13 лет. Средним становится диапазон 7-8 лет. Обычно приступы полностью исчезают при достижении 14 лет. Для данного разновидности недуга характерны следующие проявления:
- Судороги в половине части лица, клонические, иногда переходящие на руку или ногу, находящуюся с той же стороны тела;
- Сложность произношения речи;
- Аура соматосенсорного типа;
- Судороги тонического вида;
- Слюноотделение.
Аура вышеописанного типа обычно локализуетсяс одной стороны. Она может сопровождаться жжением, ощущением мурашек или покалыванием в области щек, горла и десен. Редко данные симптомы проявляются на языке. Вероятно и возникновение онемения в области щек.
При роландической эпилепсии приступы длятся по 2-3 минуты. От 10 до 20% больных ощущают ранее описанные активные симптомы продолжительностью более 15 мин. Реже возникают длительные приступы, завершающиеся параличом Тодда.
Следите за публикациями в блоге нашей ЭЭГ-лаборатории, который регулярно обновляется. Будет еще много полезного.
Источник: глава 3, Дифференциальная диагностика — Мигрень. Е.Д.Белоусова, А.Ю.Ермаков. М.Ю.Дорофеева и др.; Лекция «Мигрень» Корешкина М.И.и др.

Статья проверена зав. отделением, неврологом, нейрофизиологом, врачом УЗ диагностики, специалистом высшей квалификационной категории, стаж работы более 17 лет.
Гапоновой Ольгой Владимировной
Источник
