Какие параметры исследуют у больных с жалобами на головокружение
Объективное обследование при головокружении. Пробы на головокружение.План обследования пациентов с головокружением приведен ниже. В зависимости от предварительно полученных данных его можно дополнить необходимыми процедурами. Поскольку полное обследование может занять довольно много времени, с практической точки зрения целесообразно при необходимости расширять или сокращать число исследований. Исключение: при подозрении на ДППГ лучше всего сразу провести тест Dix-Hallpike. 1. Общее обследование при головокружении. Артериальное давление и пульс измеряют, когда пациент находится в положении стоя. Следует отметить наличие или отсутствие аритмии. Если артериальное давление в положении стоя низкое (110/70 или ниже), нужно измерить его в положении лежа. Аускультируют сонные и подключичные артерии. У пациентов в возрасте до 70 лет с синкопальными состояниями в анамнезе можно провести массаж области сонных артерий в течение 10 секунд и наблюдать за последующей реакцией. При этом пациент должен находиться в положении сидя, а массаж следует делать сначала с одной, а затем с противоположной стороны. Состояние равновесия оценивают, наблюдая за походкой пациента (походка может быть апраксической, анталгической, атаксической, вычурной, паркинсонической или нормальной) и с помощью усложненного теста Ромберга, проводимого с закрытыми глазами. Усложненный тест Ромберга исключительно информативен. В норме пациент должен быть способен простоять в положении, при котором пятка одной ноги касается большого пальца другой, с закрытыми глазами не менее 6 секунд. Для взрослых молодых людей этот показатель должен составлять 30 секунд, но с возрастом время выполнения теста прогрессивно уменьшается.
Имеет смысл определить, в какой степени выраженность атаксии коррелирует с поражением внутреннего уха. У пациентов с двусторонней вестибулярной дисфункцией наблюдается умеренно выраженная атаксия — им требуется постоянный контроль зрения, а с закрытыми глазами возникает неустойчивость, особенно при отсутствии широкой опоры на стопы. Пациенты с двусторонней вестибулярной дисфункцией не в состоянии находиться в усложненной позе Ромберга в течение 6 секунд. У пациентов с дополнительным расстройством глубокой чувствительности нарушение равновесия возникает и с открытыми глазами (при неширокой опоре). Для пациентов с хронической односторонней вестибулярной дисфункцией характерна незначительно выраженная атаксия, они обычно успешно выполняют усложненный тест Ромберга с закрытыми глазами. Определение степени атаксии невозможно у пациентов с недавно возникшей односторонней вестибулярной дисфункцией, т. к. у них развивается выраженный нистагм. У пациентов с нарушениями функции мозжечка, например, при алкогольной дегенерации мозжечка, наблюдается более выраженная атаксия, не соответствующая степени нистагма или вестибулярного пареза. При симуляции больные часто преувеличивают нарушения равновесия, которые являются основным инвалидизирующим фактором их заболевания. При травме головы или подозрении на другую патологию ЦНС необходимо проверить функцию базальных ганглиев и исключить экстрапирамидные асстройства (пропульсии/ретропульсии и пр.). 3. Отологическое обследование. Для проверки слуха следует провести короткий скрининговый тест. Для этого врач потирает большой и указательный пальцы на расстоянии вытянутой руки от уха пациента. Лица с нормальным слухом способны на таком расстоянии отчетливо слышать воспроизводимые звуки. Если эти звуки пациент не слышит, их источник располагают все ближе и ближе к уху до тех пор, пока они не становятся различимыми, и расстояние до источника звуков фиксируется. С помощью этого простого теста можно выявить снижение слуха в диапазоне высоких частот. Большинство пожилых людей способны услышать звуки, создаваемые источником, расположенным на расстоянии примерно 15 см с противоположной стороны. Барабанную перепонку необходимо осмотреть, обращая внимание на наличие ушной серы, перфорации, признаков воспаления, изменения цвета и опухолевых образований. Перед тем, как назначить более сложные диагностические процедуры, необходимо удалить ушную серу. 4. Неврологическое обследование. Вполне достаточно провести сокращенное неврологическое обследование. Обследование черепных нервов включает офтальмоскопию, оценку функций глазодвигательных нервов и мышц (объем, точность, скорость саккадических движений, слежение), а также функций лицевой мускулатуры. Как правило, удобнее всего проверять вестибулоокулярный рефлекс и наличие нистагма при нахождении офтальмоскопа в этом положении. Исследования двигательной сферы включают определение рефлексов, симптомов Бабинского, а также грубую оценку силы мышц. В исследование функции мозжечка входят пальце-носовая проба и проба на диадохокинез. При наличии атаксии проводят исследование мышечно-суставной чувствительности. 5. Нистагм (непроизвольные движения глаз) указывает на патологию со стороны внутреннего уха, мозга или глазодвигательных мышц. Спонтанный нистагм лучше всего исследовать с помощью увеличительных очков Френцеля. Пациент надевает очки, и врач наблюдает за глазами с целью обнаружения нистагма в течение 10 секунд. Типичный нистагм, возникающий при дисфункции внутреннего уха, — первичный позиционный нистагм, характеризующийся медленным отклонением глазных яблок от центральной линии и последующим внезапным толчкообразным возвращением глазного яблока в центральное положение. Большинство разновидностей нистагма (например, синусоидальный нистагм, установочный нистагм и саккадический нистагм) имеют центральное происхождение. Если врач не располагает очками Френцеля, он может получить необходимую информацию при проведении офтальмоскопии. При определении направления нистагма необходимо учитывать, что горизонтальные и вертикальные движения глазного яблока при осмотре глазного дна носят инвертированный характер. Фиксацию взора можно устранить, прикрыв противоположный глаз. Нистагм, причиной которого является повреждение внутреннего уха, усиливается при устранении фиксации. – Вернуться в оглавление раздела “Неврология.” Оглавление темы “Парез лица. Головокружение.”: |
Источник
Алгоритм обследования при вестибулярном головокруженииДля постановки правильного диагноза и выбора правильного метода лечения пациента, страдающего нарушением равновесия, в первую очередь требуются тщательный сбор анамнеза и внимательный осмотр, которые дополняются инструментальными методами диагностики. Основы анатомии и физиологии вестибулярного аппарата рассмотрены в отдельных статьях и учебных видео роликах на сайте – рекомендуем пользоваться формой поиска на главной странице сайта. Читатель должен помнить о том, что нарушения равновесия могут стать следствием дисфункции любого из основных проводящих путей и центров вестибулярного анализатора. а) Доминирующая жалоба. Жалобы, которые предъявляют больные, страдающие тем или иным заболеванием внутреннего уха (полукружных каналов, сферического и эллиптического мешочков) могут варьировать от простого ощущения неустойчивости до ощущения «отключки», чувства опьянения, впечатления, что тело или окружающие объекты вращаются или двигаются. Последняя жалоба, т.е. чувство вращения тела или окружающих предметов, характерна для вертиго. б) Анамнез. Собирая анамнез, нужно сконцентрироваться на тех моментах, которые помогут установить источник проблем с равновесием. Беспокоит ли пациента головокружение постоянно или периодически? Не связано ли появление головокружения с каким-либо системным заболеванием? Изменяется ли головокружение при изменении положения головы? Отмечает ли пациент какие-то провоцирующие или облегчающие факторы? Не снижен ли слух? Если у пациента имеется тугоухость, двусторонняя они или односторонняя, прогрессирующая или внезапная, изменяется ли в связи с эпизодами головокружения? Тиннитус представляет собой шум в голове или в ушах. Если тиннитус присутствует, уточнить, односторонний он или двусторонний, постоянный или периодический, пульсирующий или непульсирующий, связан ли с приступами головокружения? Имеется ли ощущение заложенности в ухе? Если да, одностороннее оно или двустороннее, связано ли с приступами головокружения? Перенес ли в недавнем прошлом пациент баротравму или травму головы? В условиях громкого шума становится ли головокружение более выраженным? Имеются ли в анамнезе эпизоды болей в ухе, выделений из уха? Имеются ли в анамнезе сведения о воспалительных заболеваниях ушей, операций на ушах? Присутствуют ли какие-то неврологические симптомы? В особенности, беспокоят ли пациента мигренозные головные боли, имеются ли нарушения со стороны черепных нервов, мозжечка? в) Общее обследование. Проведение общего осмотра важно для диагностики системных заболеваний, которые могут сопровождаться головокружением или снижением слуха. г) Медицинский анамнез. Важно очень подробно собирать весь медицинский анамнез. Особое внимание нужно уделить системным заболеваниям, которые могут сопровождаться головокружением, приему пациентом препаратов, способных провоцировать головокружение, наличию в анамнезе госпитализаций и приему ототоксичных антибиотиков.
д) Семейный анамнез. Разумеется, у пациента нужно уточнить, имеются ли в семейном анамнезе случаи тугоухости, головокружений, мигрени, других неврологических заболеваний. е) Осмотр при вестибулярном головокружении. При отоневрологическом осмотре в первую очередь оценивается состояние ушей и центральной нервной системы. Его основные элементы: • Оценка состояния черепных нервов III-XII, особое внимание уделяется движениям глаз и нистагму.
• Оценка состояния мозжечка: • Поза Ромберга и усложненная поза Ромберга.
ж) Дополнительные методы исследования. Необходимость назначения тех или иных дополнительных методов исследования зависит от данных анамнеза и осмотра. Чаще всего используют следующие методы диагностики:
– Также рекомендуем “Дифференциацильная диагностика причин вертиго (головокружения)” Оглавление темы “Вестибулярное головокружение.”:
|
Источник
Анамнез
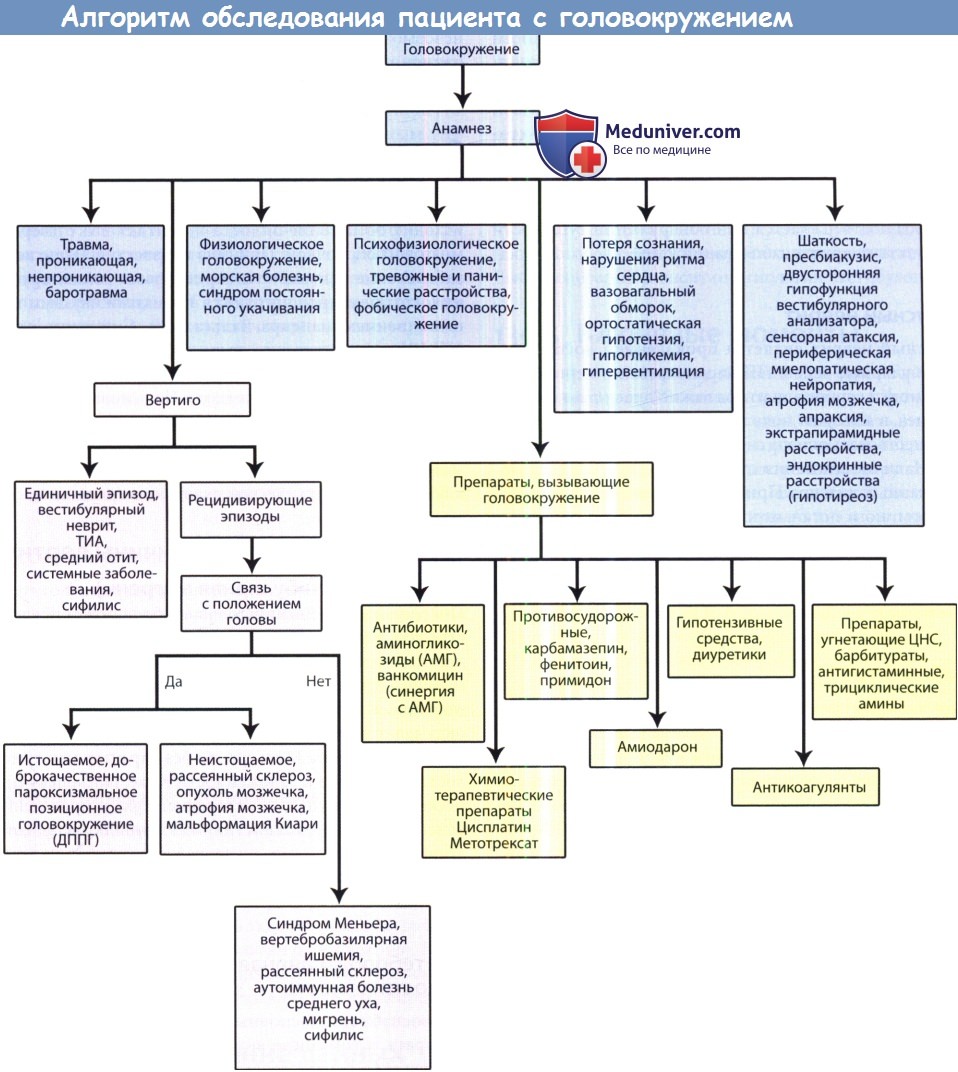
При обследовании больного с подозрением на приступы головокружения очень важно тщательно собрать анамнез. Пациенты редко используют термин “головокружение” для описания любых ощущений иллюзорного движения, применяя вместо него менее определенные термины, такие как укачивание или неустойчивость, которые довольно часто отмечаются и при других состояниях.
Пациенту необходимо предложить подробно описать типичный приступ. При таких его утверждениях, как: “Мне казалось, что комната вращается вокруг меня”, – можно с убежденностью судить о наличии головокружения.
Внезапный, абсолютно неожиданный приступ головокружения, например, во время отдыха или сна, и заставляющий пациента проснуться, позволяет предполагать наличие болезни Меньера. Звон в ушах и потеря слуха, не сопровождающиеся какими-либо выделениями из ушей, являются факторами, подтверждающими этот диагноз.
Травма головы часто ведет к позиционному головокружению, но при этом возможны и более серьезные поражения. Пациент с головокружением после травмы головы должен быть обязательно обследован неврологом.
Собирая анамнез, необходимо иметь в виду, что некоторые антигипертензивные, противоэпилептические, противоревматические и другие препараты могут вызывать побочное действие в виде головокружения.
Диагностические пробы для выявления головокружения
Необходимо провести измерение артериального давления у пациента в положении стоя и лежа. Значительная разница между этими параметрами может свидетельствовать о том, что симптом, имеющийся у больного, не является истинным головокружением, а чувство неустойчивости обусловлено развитием ортостатической гипотензии в момент, когда пациент резко встает.
Некоторые больные с жалобами на головокружение затрудняются описать свои ощущения. В этом случае целесообразно провести провокационные пробы. Существует большое количество простых диагностических проб, которые могут быть использованы для оценки сохранности механизмов поддержания равновесия.
Традиционными равновесными тестами являются проба Ромберга, проба Унтербергера, проба Бабинского-Вейля, указательная проба Барани (рис. 1). За последние годы они несколько утратили свое значение в связи с тем, что в специализированных клиниках стали использоваться более усложненные тесты для выявления нистагма: ротационные, температурные и другие тесты. Тем не менее, традиционные пробы по-прежнему сохраняют актуальность в общеврачебной практике, поскольку зарекомендовали себя как весьма надежные методы диагностики.
Проба Ромберга
Проба Барани
Проба Бабинского-Вейля
Проба Унтерберга
Стандартный набор провокационных проб на головокружение включает (Вейс Г., 1997)1:
Ортостатическую пробу.
Форсированную гипервентиляцию в течение 3 мин.
Резкие повороты во время ходьбы или круговое вращение в вертикальном положении.
Пробу Нилена-Барани на позиционное головокружение.
Пробу Вальсальвы, которая усиливает головокружение, обусловленное краниовертебральными аномалиями (например, синдромом Арнольда-Киари) или перилимфатической фистулой, а также вызывает предобморочное состояние у больных сердечно-сосудистыми заболеваниями.
После каждой пробы необходимо спросить, напоминает ли возникшее головокружение то ощущение, которое беспокоит больного. При ортостатической гипотонии, гипервентиляционном синдроме, позиционном головокружении и многих вестибулярных нарушениях результаты проб хорошо воспроизводятся, что позволяет получить важную диагностическую информацию.
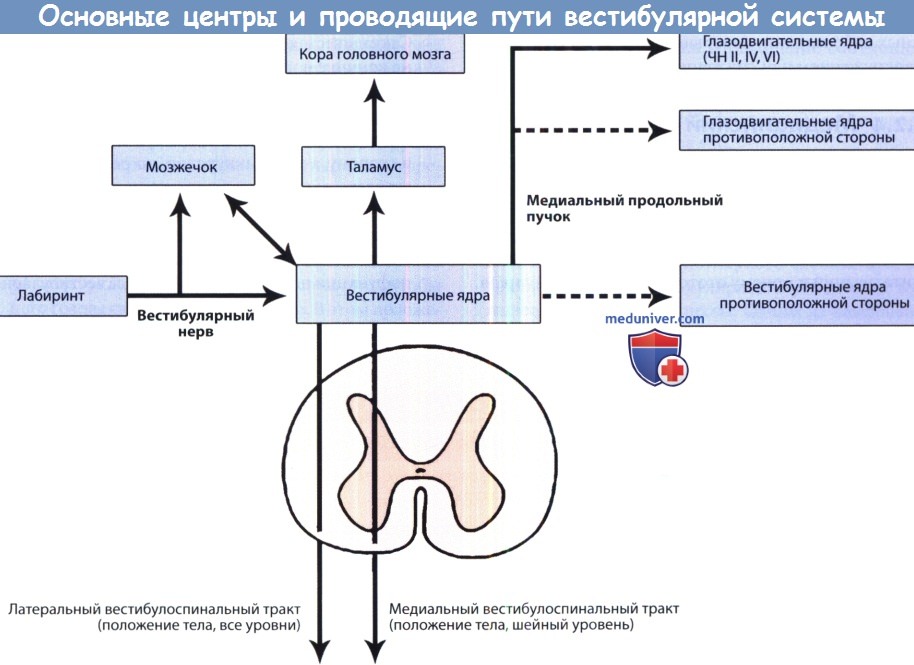
Для того чтобы, оценить результаты исследований, необходимо хорошо знать взаимосвязи вестибулярной системы с глазодвигательной, слуховой и спинномозжечковой системами. Существуют два основных типа вестибулярных рефлексов. Благодаря вестибулоокулярным рефлексам поддерживается фиксация взора на рассматриваемых предметах, то есть – постоянство изображения на сетчатке. Вестибулоспинальные рефлексы обеспечивают расположение головы и туловища, необходимое для координированных движений и поддержания вертикального положения.
Нистагм – это непроизвольное ритмическое колебание глазных яблок, которое часто отмечается во время приступов головокружения. Выявление нистагма является важным диагностическим критерием при обследовании пациентов с нарушениями равновесия, поскольку пациент не в состоянии изменять выраженность нистагма и компенсировать его. Нистагм можно наблюдать, если больной держит голову в нормальном прямом вертикальном положении. Нистагм также может быть спровоцирован изменением положения головы, как, например, при выполнении теста Дикса-Холлпайка.
Нистагм у больных с головокружением – важнейший признак вестибулярных нарушений. Знание нескольких простых физиологических принципов помогает избежать частых ошибок в интерпретации нистагма.
Канальноокулярные рефлексы. Каждый горизонтальный полукружный канал связан через нейроны ствола мозга с глазодвигательными мышцами таким образом, что снижение импульсации от него вызывает отклонение глаз к этому каналу, а увеличение – движение в противоположную сторону. В норме импульсация, постоянно идущая в ствол мозга от правых и левых полукружных каналов и отолитовых органов, равна по интенсивности. Внезапный дисбаланс вестибулярной афферентации вызывает медленное отклонение глаз, которое прерывается быстрыми, вызванными активацией коры, корректирующими движениями глаз в противоположном направлении (нистагм).
Поражения лабиринта обычно вызывают снижение импульсации от одного или нескольких полукружных каналов. В связи с этим при острых односторонних поражениях лабиринта возникает однонаправленный нистагм, медленная фаза которого направлена в сторону пораженного уха, а быстрая – в противоположную сторону. Нистагм может быть ротаторным или горизонтальным. Он усиливается при отведении глаз в сторону его быстрой фазы (то есть к здоровому уху). При острой вестибулярной дисфункции окружающие предметы обычно “вращаются” в направлении быстрой фазы нистагма, а тело – в направлении медленной фазы. Больные иногда лучше определяют направление вращения при закрытых глазах. В положении стоя больные отклоняются и падают преимущественно в сторону медленной фазы нистагма (то есть пораженного уха).
Центральный нистагм. Альтернирующий нистагм, меняющий свое направление в зависимости от направления взора, чаще наблюдается при лекарственных интоксикациях, поражениях ствола мозга или патологических процессах в задней черепной ямке. Вертикальный нистагм почти всегда свидетельствует о поражении ствола мозга или срединных структур мозжечка.
Температурные тесты
Температурные тесты часто оказывают помощь при выявлении головокружения, так как они могут провоцировать чувство вращательного движения и нистагм. Наружный слуховой проход орошается водой, имеющей температуру на 7ºС выше или ниже температуры крови. Разница температур между внутренним ухом и наружным слуховым проходом вызывает конвекционное движение жидкостей внутреннего уха. Когда это движение происходит в полукружных каналах, пациент ощущает чувство вращения.
Холодовая проба. Обычные физиологические раздражители одновременно воздействуют на оба лабиринта. Ценность холодовой пробы состоит в том, что она позволяет исследовать функцию каждого лабиринта в отдельности. Исследование проводят в положении больного лежа; голову приподнимают под углом 30º. Наружный слуховой проход промывают холодной водой, имитируя тем самым одностороннюю вестибулярную гипофункцию (наблюдающуюся, например, при вестибулярном нейроните или лабиринтите). Холодная вода вызывает движение эндолимфы, в результате которого снижается импульсация от горизонтального полукружного канала. В норме это приводит к тошноте, головокружению и горизонтальному нистагму, медленная фаза которого направлена в исследуемую сторону, а быстрая – в противоположную. Следят за направлением, длительностью и амплитудой нистагма. Снижение ответа с одной стороны указывает на поражение лабиринта, преддверноулиткового нерва или вестибулярных ядер на этой стороне. Исследование противопоказано при повреждении барабанной перепонки.
Электронистагмография
Электронистагмография (фото 1). Сетчатка по отношению к роговице заряжена отрицательно, поэтому при движениях глаз меняется электрическое поле и возникает электрический ток. Регистрация этого тока (а следовательно, и движений глаз) с помощью электродов, накладываемых вокруг глаз, называется электронистагмографией. Данный метод позволяет количественно оценить направление, скорость и длительность нистагма. Электронистагмография используется в функциональных вестибулярных пробах для регистрации спонтанного, позиционного, холодового и вращательного нистагма. Методом электронистагмографии можно зафиксировать нистагм при закрытых глазах. Это дает важную дополнительную информацию, поскольку при фиксации взора нистагм часто подавляется.
Фото. 1. Электронистагмография
Тугоухость и шум в ушах могут возникать при заболеваниях периферического отдела вестибулярной системы (внутреннего уха или преддверноулиткового нерва), если в процесс вовлекается слуховой аппарат.
При поражении ЦНС слух снижается редко. При вестибулярном головокружении аудиологическое исследование часто помогает установить диагноз.
При тональной аудиометрии измеряют порог восприятия звуков разной частоты. Для дифференциальной диагностики нейросенсорной и кондуктивной тугоухости сравнивают слуховой порог при воздушном и костном проведении звука.
Для более точной аудиологической оценки дополнительно исследуют восприятие и разборчивость речи, феномен ускоренного нарастания громкости звука и угасание тона.
Стабилография – исследование равновесия с помощью подвижной платформы – позволяет количественно оценить непроизвольные постуральные рефлексы, предотвращающие падение, а также роль информации от различных органов чувств в поддержании равновесия.
Другие тесты
При ротационном тестировании пациент сидит на стуле, который вращается вокруг вертикальной оси. Движения глазных яблок пациента, наблюдаемые во время вращения и после него, происходят в противоположном направлении.
A.R.D.Thornton и соавт. (1991)96 недавно разработали новый метод диагностики болезни Меньера, который включает измерение электрической активности слуховых зон ствола мозга.
Источник