Головокружение после имплантации зубов

#1
![]()
Ханна34
Ханна34

- Пациенты

- 3 сообщений
Новичок
- Пол:Женский
- Город:Волгоград
Отправлено 28 июня 2013 – 11:50
Доброго времени суток!
11.06.2013 поставила 3 импланта на верхней челюсти (в центре), 2 слева и через один зуб еще один справа. Делали одновременно удаление корней и установку имплантов. Все прошло хорошо. Перед имплантацией перелечила практически все зубы, поставила везде новые пломбы, что бы исключить риск попадания инфекции. За три дня до операции начала пить антибиотик. Отека после операции практически не было, боли были дня 2-3, глушила кеторолом, когда невмоготу было. Сейчас вроде бы все хорошо, но … Попутно, после установки имплантов, велось лечение корня зуба (того что между имплантами) и 4-го справа (если от центра считать). Раз в неделю электрофорез, потом на них будем ставить коронки на штифтах.
Так вот, до среды 26.06.2013 все было хорошо, а в среду, когда уже пломбировали каналы окончательно, разболелось всё. Когда ушла от врача, было просто очень плохо, болела вся челюсть, всё в районе носа, виски. На работе просидела часа 3 пока стала хоть как то соображать. Дома выпила кеторол, температура ровно 37 и легла спать. Все процедуры по гигиене я делаю. В четверг планировали с врачом вставить в 4-ку штифт. Состояние было опять отличное. Но после описаных симптомов решили подождать до вторника 2 июля.
Но вот вечером стала сильно штормить, такое впечатление что как будто много выпила. Не тошнит, ни чего не болит, температуры нет. Просто от любого действия кажется что меня уносит. Сегодня с утра тоже самое.
Подскажите пожалуйста, с чем это связано и что делать? К врачу только во вторник…
#2
![]()
Ханна34
Ханна34

- Пациенты

- 3 сообщений
Новичок
- Пол:Женский
- Город:Волгоград
Отправлено 30 июня 2013 – 21:36
Дааа, тишина…. Спасибо всем, разобралась сама… Тему можно закрыть.
#3
![]()
IvanK
IvanK
- Пол:Мужской
- Город:Санкт-Петербург
- Интересы:Хирургическая стоматология, Сноуборд, Путешествия
Отправлено 30 июня 2013 – 22:33
Здравствуйте,
https://forum.stom.ru…-k-prochteniiu/
случайно “просмотрели” Вашу тему.
Разобрались? Что с Вами было?
“Дело не в том, выигрываешь ты или проигрываешь..дело в том КАК ты играешь..”
#4
![]()
Ханна34
Ханна34

- Пациенты

- 3 сообщений
Новичок
- Пол:Женский
- Город:Волгоград
Отправлено 01 июля 2013 – 08:53
Здравствуйте!
Все оказалось довольно банально. Я все-таки дозвонилась до своего врача, он посоветовал смерить давление. Так как с давлением, да и со здоровьем (кроме зубов) всегда все хорошо, то я об этом и не подумала. Смерила на работе, оказалось 155/110 пульс 70. Мое (если когда замеряла) 120/80. Так что видимо многовато. После работы сходила к терапевту, сказала, что видимо все-таки стресс связаный с походами к стоматологу. Выписала попить валерианку и андипал по состоянию, ну и понаблюдать за давлением.
Вот как то так!
#5
![]()
IvanK
IvanK
- Пол:Мужской
- Город:Санкт-Петербург
- Интересы:Хирургическая стоматология, Сноуборд, Путешествия
Отправлено 01 июля 2013 – 08:55
Рад, что у Вас все нормализовалось
“Дело не в том, выигрываешь ты или проигрываешь..дело в том КАК ты играешь..”
Источник
Вопрос головной боли после костной пластики является очень сложным, а ответ не таким простым, как кажется на первый взгляд. Если говорить о головной боли в общем, то она проявляется при 48 различных заболеваниях. Если говорить о женщинах, костной пластике и головной боли, то проявления удваиваются, а то и утраиваются в постоперационном периоде. Но, имея знания и понимая процессы, можно оставить возможные и частые причины появления головной боли после костной пластики.

Если до операции у пациента не было противопоказаний, и сам процесс проходил согласно запланированному протоколу, то можно с уверенностью сказать, что осложнения в послеоперационном периоде будут минимальными, а то и вовсе будут отсутствовать. Но, порой даже самые внимательные врачи, следуя протоколу, могут получить нежелательный результат в раннем послеоперационном периоде. Ведь боль — это ощущение, связанное с работой центральной нервной системы, с ее тонкостями, нюансами и совсем малыми знаниями о ней, даже в 21 веке.
Костная пластика в стоматологии
Итак, что же представляет костная пластика и как часто она нужна в современном мире? Костная пластика — это процедура, при которой собственная ткань подготавливается к имплантации зуба, если в месте отсутствия зуба недостаточно костной ткани. При травматических удалениях зубов в прошлом, или при воспалительных болезнях в ротовой полости врачи челюстно-лицевой хирургии рекомендуют проводить остеопластику.
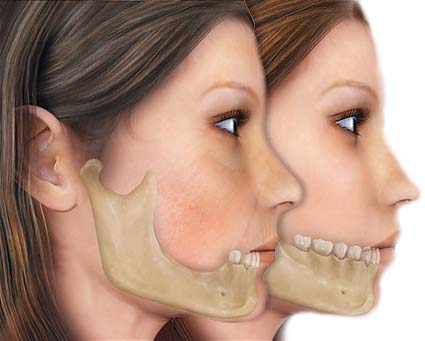
Если костная пластика проводится сразу после удаления зуба, то процесс атрофии кости сводится к минимуму, и сохраняется при этом поддержка соседних зубов. Это немаловажно для правильной и привычной анатомии и физиологии челюстно-лицевого аппарата.
Ранний послеоперационный период
В послеоперационном периоде на первое место среди всех осложнений выходит болевой синдром. Обычно он проходит в течение нескольких суток, но если болезненные ощущения продолжаются, это может говорить о сильном воспалении окружающих тканей и/или повреждении черепно-мозговых нервов. Если взять международную классификацию заболеваний, то в ней можно найти много диагнозов, связанных с головной болью и повреждением ЧМН. Естественно, что после операции в месте остеопластики будет рана, которая при должном уходе быстро перестанет беспокоить пациента. В течение 7 дней все должно закончиться и можно начинать готовиться к следующему этапу.
Рассмотрим осложнения, возникающие после остеопластики:
- Появление боли, как в месте операции, так и в других зонах головной и лицевой части черепа;
- Кровотечения, которые сопровождаются длительностью и интенсивностью;
- Повышение температуры тела;
- Потеря чувствительности и чувство онемения на лице.

Воспаление сопровождается болью, отечностью, повышением температуры, изменением цвета и нарушением функции. Операция — это рана, которую организм пытается убрать как можно быстрее, но если появляется еще какой либо фактор, воздействующий на процесс (инфекционный, химический, механический), скорее всего осложнений не миновать.
Головная боль при инфекционном поражении после остеопластики
Несоблюдение правил асептики и антисептики во время операции, не санированная ротовая полость, попадание инфекции сразу после операции может кардинально изменить постоперационный период. Как многие знают, в ротовой полости присутствует своя микрофлора, которая под воздействием каких либо факторов, может негативно повести себя со своим хозяином. Помимо нее в ротовую полость и в операционное поле можно занести инфекцию, чаще всего бактериальную, которая способна вызвать нарушения в процессе заживления. Инфекционный агент вызовет сначала местное воспаление, а потом и системное, что в свою очередь будет сопровождаться головной болью разной интенсивности.

Чаще всего инфекция поражает миндалины, которые локализуются между небными дужками с обеих сторон зева. Называется такое состояние — тонзиллит, а если в инфекционный процесс вовлекается зев, его слизистая оболочка и глоточные миндалины, то это состояние носит название ангина. Головная боль при ангинозном состоянии усиливается когда происходит повышение температуры тела, и при затрудненном глотании, носит обычно распространенный характер. Уменьшение боли происходит при снижении температуры и уменьшении местного отека. Характер боли обычно ноющий, давящий, локализующийся в затылке, может сопровождаться тошнотой, редко рвотой. Боль появляется в связи с раздражением инфекционными агентами чувствительных волокон черепных нервов, которые иннервируют небо, гортань, глотку (подъязычный, блуждающий, языкоглоточный нервы). Лечение же заключается в приеме нестероидных противовоспалительных средств (НПВС), антибактериальных средств и ведением постоянной санации места операции и всей полости рта.

Периимплантит — это тканевой воспалительный процесс вокруг прикрепленного имплантата. Это бывает при травматизации стенки околоносовой пазухи, воспалении на соседних зубах, когда происходит неправильное закрытие постоперационной раны и при неточном изготовлении замены для зуба. Но, чаще всего причина — несоблюдение личной гигиены в полости рта. Если не купировать это состояние, то дальше все будет намного сложнее, ведь потом процесс начинает разъедать челюстную кость, имплантат ведет себя более подвижно и боль становится более интенсивной. Лечение заключается в удалении материала, чистке зубной лунки, ее лечении и повторении всего пути остеопластики.
Подытожив все вышеописанное, можно резюмировать, что головная боль после костной пластики проявляется из-за воздействия агрессивного инфекционного токсина на чувствительные нервные волокна черепных нервов и их вегетативных узлов. Также при отеке происходит раздражение сосудистых стенок и мозговых оболочек, что приводит к появлению головных болей разной интенсивности и распространенности.
Головная боль, возникающая под действием химических и механических факторов после остеопластики
Первоначально в основе появления болевого синдрома лежит воспаление. Оно может проявиться при разных факторах воздействия. Причины появления головной боли после остеопластики:
- Расхождение швов в месте остеопластики;
- Отторжение имплантата;
- Нарушение прикуса после остеопластики;
- Гайморит вследствие синус лифтинга;
- Пренебрежение рекомендациям лечащего врача;

При операциях на челюстно-лицевом аппарате применяются только крепкие синтетические нити, которые способны удерживать сшитые ткани и не дать швам разойтись. Поэтому ежедневно необходимо осматривать операционную рану и внимательно оценивать состояние. Если все же швы разошлись, то, скорее всего, было механическое повреждение самим пациентом, или наличие дефектов нити и впоследствии вовлечение в процесс воспаления. Тактика будет заключаться в применении противовоспалительных средств, санации ротовой полости, замене нитей и наложении новых швов.
Отторжение имплантата — это отдельная проблема, над решением которой трудятся ученые всего мира. Осложнения могут быть самыми разными, если брать каждый вид имплантатов по отдельности. Бывает так, что костная ткань не приживается, пусть это аутогенный, аллогенный, ксеногенный или синтетический вид материала. При осмотре и в жалобах будет отмечаться боль, изменение функции, аллергическая реакция и подвижность имплантата. Чем дольше пациент проходит в этом состоянии, тем сильнее будут проявляться симптомы, и тем интенсивнее будут осложнения. Головная боль будет локализоваться в половине черепа, где происходила остеопластика, а анальгетики будут давать кратковременный эффект. После удаления материала, пациенту назначают комплекс витаминов для укрепления костного аппарата и уход за полостью рта и через 30-60 дней назначают повторную остеопластику.
Нарушение прикуса после остеопластики однозначно приведет к нарушению функции и появлению сильных головных болей, сначала на стороне операции, а потом и диффузно, по всему черепу. Проблема это возникает чаще по вине пациентов, которые несвоевременно после остеопластики вживляют искусственные зубы. Отсутствие зубов в нижней или верхней челюсти приводит к костной дистрофии и нарушению прикуса. Симптомами могут быть щелканье сустава, боль в ухе, а также головная боль в затылке и висках. Чаще всего болевые ощущения усиливаются к концу рабочего дня, а иногда держатся и несколько суток.

Если боль с одной стороны черепа мучает долго, то она может плавно перейти в двустороннюю и обезболивающие средства не будут улучшать состояние. Диагностика этих жалоб очень трудна, но когда найдется причина, лечение будет быстрым и эффективным. В лечении основную роль играют физио-тепловые процедуры, массаж и покой верхнечелюстного сустава, и когда боль уменьшится, исправление прикуса.
Гайморит после такого вида остеопластики, как синус лифтинг развивается при механическом повреждении Шнайдеровской мембраны. Это происходит, когда во время операции применяются ручные элеваторы, которые могут повредить ткань и туда попадет инфекционный агент. Гайморит проявляется сильной головной и лицевой болью, которую очень сложно укротить. Применение антибактериальных средств способно убрать воспаление гайморовых пазух и очистить их, что приведет к деактивации головной боли.
Чтобы избежать головной боли и других осложнений после остеопластики, необходимо соблюдать рекомендации специалистов. Нельзя надувать воздушные шарики и щеки, нельзя чихать и сморкаться, чтобы не вызвать ненужное давление на только что вживленный материал. Запрещается полоскать горло и рот в первые 2-3 дня, а чистить зубы следует очень аккуратно. Вместо полосканий стоматолог назначает антисептические ванночки. Также запрещается что либо есть или пить с помощью трубочки, иначе создастся вакуум в ротовой полости, который приведет к расхождению швов. Активные увлечения спортом, походы в баню, солярий или сауну, полеты на самолете также нужно отменить. Потому что смена давления может вызвать усиленное образование слизи в гайморовых пазухах, что приведет к прикреплению инфекции и последующему воспалению.
Если не было противопоказаний и костную пластику проводил опытный и квалифицированный врач, если пациент выполнял все рекомендации, то результат лечения будет крайне положительным и благоприятным.
Источник
В наше время имплантология достигла поистине невероятных успехов. Опытные хирурги в состоянии имплантировать, причем за один раз, не только один зубной корень, а целый зубной ряд. Безусловно, такие операции требуют к себе высокой квалификации стоматологов. Тем не менее, иногда случаются негативные последствия после операций, да и во время самих операций тоже. Реже они возникают через несколько лет после, казалось бы, успешного вживления имплантов в челюстную кость. Для каждого такого случая имеются свои причины. В этой статье мы о них и расскажем.
Почему могут возникнуть осложнения?
Причин возникновения осложнений после имплантации искусственных зубных корней может быть несколько. Часть их относится к ошибкам стоматологов, а часть – к вине самих пациентов.
К врачебным ошибкам следует отнести такие:
- неверный выбор длины импланта;
- перегрев костной ткани на месте установки импланта;
- недостаточная дезинфекция ротовой полости пациента;
- неверный выбор конструкции протеза;
- ошибка при оценке физиологии организма пациента в части восприимчивости к инородному телу;
- использование некачественных титановых имплантов;
- использование устаревшего хирургического оборудования;
- небрежная установка протеза на корень.
К вине самих пациентов следует отнести такие причины:
- небрежная гигиена ротовой полости после имплантации;
- неспособность пациента отказаться от вредных привычек;
- употребление твердой пищи на стадии приживления импланта;
- нерегулярный прием лекарств, рекомендованных хирургом.
Классификация негативных последствий
В стоматологии принято разделять негативные последствия по времени их проявления.
Если негативные последствия проявились еще до установки протезов на титановые корни, то такие последствия принято называть краткосрочными.
Среднесрочные негативные последствия проявляются в течение двух лет после вживления имплантов.
Если негативные последствия проявились позднее двух лет после приживления имплантов, то их стоматологи называют долгосрочными.
Вероятные ошибки хирургов
Негативные последствия могут проявиться даже во время небрежного проведения операции. Назовем несколько врачебных ошибок, которые, увы, хоть и редко, случаются.
Иногда врач по невнимательности перегревает головку титанового корня. Это происходит из-за перегрева бора и дупла в челюстной кости. Причина тому заключается в несвоевременном орошении и того, и другого.
Если врач начинает закручивать винты импланта во время затвердевания цемента, то это в конечном итоге приводит к некорректной установке корня, так как цемент в таком случае растрескивается.
В случае неплотного размещения врачом головки импланта в дупле челюстной кости возникает угроза возникновения очага воспаления, так как в зазор попадают бактерии. Кроме того, неплотное размещение головки может привести к дисбалансу механической нагрузки на всю протезную конструкцию. Это может вызвать периимплантит.
Особенности имплантации на верхней челюсти
Операция по имплантации титановых корней в верхнюю челюсть всегда сопровождается немалыми трудностями. Связано это с труднодоступностью к месту установки импланта и близким расположение других органов. Нередко таким операциям сопутствуют осложнения. Хуже того, плотность верхнечелюстной ткани ниже, чем у кости нижней челюсти. Из-за этого приходится высверливать глубокое дупло в кости и устанавливать длинные импланты. Это тоже может стать причиной для возникновения послеоперационных осложнений.
В ходе установки импланта может быть травмирован носонебный пучок, который расположен в центре верхней челюсти позади передних зубов. Такая травма вызывает длительное кровотечение, а это приводит к тому, что имплант не приживляется вообще.
Также существует угроза повреждения носовых пазух и даже полостей носа. И в том, и в другом случае печальные осложнения неизбежны.
В случае повреждения нервно-сосудистых пучков, расположенных в районе клыков, происходит онемение верхней губы.
Стоматологии известны случаи, когда во время имплантации нарушалась целостность дна синуса. Такое явление приводи к возникновению синусита.
Также существует угроза повреждения палатинальной артерии, отчего происходит обильное кровотечение.
Всего вышеперечисленного может не быть, если имплантацию делают опытные хирурги.
Имплантация в нижнюю челюсть
Установка искусственных корней в нижнюю челюсть делается гораздо проще. Однако и здесь существуют определенные проблемы, так как на нижней челюсти имеются участки, которые ни в коем случае нельзя тревожить.
Если в ходе операции хирург потревожит нижнечелюстную ветвь тройничного нерва, то в таком случае ротовая полость пациента полностью утратит чувствительность.
При повреждении стенки нижнечелюстного канала возникает онемение нижней губы и части подбородка.
Травмирование наружной ветви лицевой артерии вообще приводит к сильнейшему кровотечению, и тут уже без помощи хирурга не обойтись.
Вероятные послеоперационные осложнения
В стоматологии принято разделять послеоперационные осложнения на ранние и поздние.
Ранние осложнения
В первые дни после проведения имплантации у пациента могут возникать боли, иногда очень сильные. Нередко стоматолог даже назначает пациентам обезболивающие препараты, злоупотреблять которыми ни в коем случае нельзя. Если боль через неделю не исчезает, то это говорит о том, что имеет место быть воспаление или же повреждение нерва.
Где-то через два часа после имплантации в ротовой полости пациента возникает отечность, и это вполне нормально. Она может не спадать в течение недели. В это время допускается прикладывание льда к отекшим местам. Если через неделю отечность не спала, то, скорее всего, имеет место быть воспаление тканей.
В течение двух – трех дней после операции у пациента могут незначительно кровоточить десны. Кровь сочится на месте вживляемого корня. Если же кровотечение значительное, то причиной тому может быть плохая свертываемость крови или повышенное кровяное давление. Если кровотечение продолжается и далее, то, скорее всего, хирург повредил кровеносный сосуд. Это, в свою очередь, может вызвать появление гематомы на месте установки импланта. Из-за этого могут разойтись послеоперационные швы и начаться гниение раны.
В течение первой недели после имплантации у пациента наблюдается повышенная температура тела. Это вполне нормальное явление, если температура не превышает 37,5 градусов. Если же она выше или не спадает по прошествии недели, то это означает, что в ротовой полости образовался воспалительный очаг. Обычно этому явлению сопутствует отечность.
Известны случаи, когда в первые же дни после операции у пациентов расходились швы. Такое случается по причине небрежного их наложения, из-за механического повреждения твердой пищей или же по причине начавшегося воспаления.
Если в течение пяти часов после операции наблюдается онемение тканей вблизи ротовой полости, то этого бояться не следует, потому что наркоз еще полностью не отошел. Если же онемение и дальше не исчезает, то, возможно, во время имплантации был поврежден нерв.
Поздние осложнения
Такие осложнения могут возникнуть через год после успешного вживления искусственных корней и установки на них протезов.
Периимплантит. Иногда через год у пациентов возникает периимплантит. Говоря простым языком, это воспаление костной ткани близ импланта. Чаще всего причиной его появления является небрежная гигиена ротовой полости. Реже причина заключается в нарушении технологии установки импланта. В частности, известны случаи повреждения десневой манжетки и даже присутствие в ней цемента.
Излечить периимплантит медикаментозным способом удается только на ранней стадии его развития. При этом в любом случае требуется снятие протеза с корня и лазерная или ультразвуковая очистка самого импланта. Если в ротовой полости образовались зубные камни, то их тоже обязательно удаляют. Только после этого назначаются лекарственные препараты.
На поздней стадии развития периимплантита лечение протекает гораздо труднее. Оно представляет собой комплекс хирургических и медикаментозных процедур. К ним относятся:
- ультразвуковая санация ротовой полости и десневых карманов;
- вскрытие гнойного очага и очищение ткани под ним;
- тщательная дезинфекция импланта;
- удаление отмерших тканей;
- назначение курса медикаментозного лечения.
Запущенная стадия периимплантита лечению не поддается. На этой стадии имплант становится подвижным. В таком случае его приходится извлекать из челюстной кости. Установить новый имплант можно только после полного излечения периимплантита. К сожалению, дело это отнюдь не простое. Только через 6 месяцев после излечения периимплантита разрешается проведение остеопластики, без которой повторное вживление титанового корня на прежнем месте невозможно.
Синусит. Это осложнение проявляется в виде воспаления слизистой оболочки ротовой полости вблизи верхнечелюстной пазухи. Процесс лечения не требует к себе удаления импланта. Обычно проблема решается медикаментозным лечением.
Механические повреждения. Осложнения на почве механических повреждений возникают исключительно по вине пациента, когда он в нарушение рекомендаций врача увлекся слишком твердой пищей. Кроме того, механические повреждения конструкции могут случиться от неправильного прикуса или бруксизма. Известны случаи, когда в таких случаях ломались протезы и даже импланты. Не беда, если сломался протез. Его можно легко заменить. Если же переломился имплант, то тут уже требуется его удаление из челюстной кости.
Неприживаемость импланта
Такое явление как отторжение импланта костной тканью имеет место быть крайне редко. Выход из ситуации один – удаление имплантов.
Отторжение импланта происходит не мгновенно, а в определенной последовательности. Каждый этап этого явления сопровождается своими признаками.
На первой стадии отторжения возникают воспаления тканей вблизи импланта. Вслед за этим следует увеличение кармана и утончения кости в области импланта.
На второй стадии заметно уменьшается высота челюстной кости вокруг импланта. Одновременно с этим происходит отслоение десны вплоть до обнажения абатмента. Имплант становится подвижным.
Третья, заключительная, стадия характеризуется разрушением альвеолярного отростка и отторжением самого импланта.
Начало процесса отторжения импланта можно определить по таким признакам:
- отечность десны в районе импланта и рядом с ним;
- общее недомогание;
- появление гноя в ротовой полости;
- появление кровотечения из десен;
- увеличение десневого кармана;
- подвижность импланта;
- повышение температуры тела.
Безопасные осложнения
Даже после безукоризненно проведенной имплантации всегда случаются естественные осложнения, которые собой являют естественную реакцию организма на механическое вмешательство. Перечислим те осложнения, которых не нужно бояться:
- температура тела до 37,5 градусов;
- отечность лица;
- ощущение тяжести в гайморовой пазухе;
- незначительные гематомы;
- вполне терпимые боли.
Все эти неприятности можно терпеть только в течение недели. Если же они не исчезают и дальше, то, скорее всего, что-то пошло не так в процессе приживления импланта.
Как можно предупредить осложнения?
Практика показывает, что при точном соблюдении всех рекомендаций врача можно существенно снизить риск возникновения осложнений. Для этого необходимо:
- регулярно принимать те лекарства, которые назначил доктор;
- тщательно выполнять гигиену ротовой полости;
- отказаться от табакокурения;
- ежегодно проходить рентгенологическую диагностику ротовой полости;
- отказаться от употребления твердой пищи;
- неукоснительно придерживаться послеоперационной диеты.
Требования к качеству имплантов
Сегодня зубные импланты производятся во многих странах. Лучшими же титановыми имплантами являются швейцарские, немецкие и израильские. Признаками высокого качества имплантов являются:
- титан высочайшей степени очистки;
- на поверхности импланта должна быть нанесена как макро-, так и микрорезьба;
- наличие конусного соединения импланта с абатментом;
- бессрочная гарантия производителя;
- высочайший авторитет производителя.
Источник
