Болезнь легких и головная боль
Головная боль может служить симптомом сотни заболеваний, начиная от простуды, артериальной гипертензии, последствий перенесенной черепно-мозговой травмы, проявлением синдрома хронической усталости и заканчивая инсультом. Терпеть ее нельзя. И если одни и те же симптомы повторяются, нужно срочно обращаться к врачу. Почему? Давайте разберем наглядно.
Эдуард Терешко
врач-невролог первой категории медицинского центра «Парацельс»
Опоясывающая головная боль
— Чаще всего так проявляют себя головные боли напряжения — боли мышечного типа (которые, как правило, двусторонние) впервые появляются в любом возрасте, но чаще в 25-30 лет.
Обычно ощущения давящие, сковывающие, как будто череп стягивает невидимый обруч. Это наиболее распространенный тип головной боли. Сопровождается напряжением мышц черепа.
Среди причин можно выделить:
- эмоциональные (тревожность, депрессия, стрессовые и конфликтные ситуации в семье и на работе);
- нарушение режима труда и отдыха (монотонный труд или перегрузки на работе либо в учебе, недостаток отдыха);
- нарушения сна;
- сексуальные проблемы, которые провоцируют головную боль;
- дисфункция височно-нижнелелюстного сустава.
Такая боль может возникать время от времени либо каждый день на протяжении многих месяцев. Женщины страдают чаще.
Боль в шее и затылке
— Причина тут в проблемах шейного отдела позвоночника, которую, кстати, нередко провоцирует вынужденное положение тела в течение длительного времени, остеохондроз и остеоартроз, реже — невралгия затылочного нерва.
Частая проблема — так называемая текстовая шея (Text-neck). Одна из самых распространенных постуральных дисфункций — смещение головы вперед относительно вертикальной опорной линии. Возникает дисбаланс мышц шеи, их перегрузка, формирование триггерных точек, ограничение объема движений, сдавление нервов и как следствие — боль! Причина: работа за компьютером, чтение с мобильных устройств и так далее.
Важно откорректировать положение шеи и стараться держать осанку.
Эффективно: иглорефлексотерапия, массаж триггерных точек, мануальная терапия, блокада затылочных нервов.
— Редко, но бывает коитальная (оргазмическая) пульсирующая головная боль, которая возникает у мужчин во время полового акта. Появляется она из-за повышения давления и учащения сердцебиения. Проблема сосудистого характера. Если она возникает систематически либо сохраняется несколько часов — нужно обратиться к неврологу, исключить субарахноидальное кровоизлияние.
Боль в висках и/или в области лба, глаза или над глазом
— Тут разговор, скорее всего, будет идти о пульсирующей, тяжелой ноющей боли, которую относят к мигренозной или мигренеподобной боли (в зависимости от интенсивности, ее протяженности во времени и причин появления). Сопутствующими симптомами могут стать: тошнота, рвота, гиперчувствительность к свету, звукам и запахам.
В чем дело? Мигрень — это приступообразная периодически возникающая головная боль, которая сопровождается различными неврологическими и вегетативными симптомами. Страдают чаще женщины детородного возраста.
Развитие мигрени обусловлено совокупностью факторов окружающей среды и генетики. Приблизительно две трети случаев мигрени имеют семейный характер.
Применение лекарственных препаратов с целью предупреждения приступов мигрени показано только при частых (2 и более в месяц) и тяжелых приступах. Длительность лечения составляет в большинстве случаев несколько месяцев.
Рекомендую:
- избегать эмоционального и физического перенапряжения и голода;
- выяснить, какие продукты вызывают приступ (обычно это продукты с высоким содержанием биогенных аминов (шоколад, сыр, красное вино, грецкие орехи, шпинат, сельдерей, печень, тунец);
- вести здоровый образ жизни;
- научиться медитации, методам релаксации и биологической обратной связи.
Реже встречается пучковая (кластерная) головная боль. Она характеризуется приступами сильной сверлящей или жгучей односторонней боли, чаще в области глаза или за глазом, но может локализоваться периорбитально или в височной области, распространяться на щеку, мягкое небо, нижнюю челюсть, ухо или шею. Приступы начинаются в одно и то же время суток, чаще всего ночью, и возникают сериями. У мужчин бывают в несколько раз чаще, чем у женщин.
Характерна наследственная предрасположенность. На стороне боли слезотечение, покраснение глаза, заложенность носа, сужение зрачка, потливость лба или лица, отек века.
Психические нарушения и симуляция
— Головная боль, как и утомляемость, может быть основной жалобой у больных с психическими нарушениями. Психогенная головная боль наблюдается при депрессии (в том числе и маскированной) и тревожных расстройствах.
Для психогенной головной боли характерно то, что она постоянна, обычно двусторонняя, сдавливающая лоб, виски на протяжении многих недель и месяцев. Больные часто отрицают наличие у них депрессии и тревожности, поэтому основную роль в диагностике психогенной головной боли играет тщательно собранный анамнез.
Психические нарушения при головной боли могут развиваться вторично: из-за страха опухоли или инсульта. Этот страх часто выражается в навязывании врачу своего мнения о причине головной боли: «надо измерить давление», «проверить глаза» и провести другие обследования, если понадобится.
Боль в скулах и над глазами
— О такой боли свидетельствует невралгия тройничного нерва.
Боль может сосредотачиваться в области скуловой кости, верхней и нижней челюсти, вокруг глазницы. Приступы возникают спонтанно, много раз в сутки, провоцируются жеванием, разговором, бритьем.
Причина: опоясывающий герпес, переохлаждение, сдавление корешка нерва.
Лечение — назначение противоэпилептических лекарственных средств, анальгетиков, физиотерапевтических процедур, рефлексотерапии, иногда нейрохирургическое вмешательство.
Профилактика головных болей
1. Достаточный сон. Желательно, не менее 8 часов.
2. Закаливание (осторожное и постепенное), контрастный душ. Все это отлично тренирует вегетативную нервную систему.
3. Физические нагрузки. Нужно держать себя в тонусе, но не перенапрягаться.
4. Контроль за артериальным давлением. Головная боль — особенно частый спутник людей с гипотонией. Посещайте кардиолога, следите за артериальным давлением, ритмом сердца, корректируйте курс препаратов.
5. По возможности избегать сквозняков и переохлаждений.
6. Массаж. Его профилактический курс полезно время от времени проходить всем. Если страдаете от частых головных болей, особое внимание стоит уделить области воротниковой зоны.
Помните, каждый случай головной боли индивидуален. Не существует шаблонов в подборе лекарственной терапии. Обращайтесь только к специалистам.
Фото: Дмитрий Рыщук
Источник
Одышка и слабость — тревожная комбинация симптомов, которая может свидетельствовать о развитии заболеваний различных органов и систем. Этими проявлениями сопровождаются в том числе и некоторые редкие патологии, например, болезнь Помпе.
При болезни Помпе из-за мутации, которая передается по наследству, появляется недостаточность фермента кислой альфа-глюкозидазы (или кислой мальтазы). Задача этого фермента – расщепление гликогена. При дефиците кислой мальтазы нерасщепленный гликоген накапливается в мышцах, поражая их.
Несмотря на то что мутация, которая вызывает болезнь Помпе, заложена генетически и присутствует еще с внутриутробного периода, заболевание может впервые проявиться в любом возрасте, в том числе и во взрослом. При позднем дебюте первым симптомом болезни Помпе часто становится мышечная слабость, которая медленно нарастает.
Наряду со снижением мышечного тонуса могут появиться общая слабость, быстрая утомляемость, боли в мышцах, а также трудности при дыхании — одышка. Причина ее появления — прогрессирующее снижение тонуса дыхательных мышц. Слабость в комбинации с одышкой может возникать и при ряде других заболеваний, причем ведущим симптомом, как правило, становится именно ощущение нехватки воздуха.
Основные причины одышки и слабости
Чувство нехватки воздуха может появляться как в норме, например, при тяжелых физических нагрузках, так и при патологии. А вот слабость, которая не исчезает после отдыха, говорит о том, что в организме происходят какие-либо нарушения. Рассмотрим, при каких заболеваниях может появляться и одышка, и слабость.
Патологии дыхательной системы — острые и хронические. К первым относится воспаление легких (пневмония). Хронические патологии легких, которые могут сопровождаться одышкой, — бронхиальная астма, хроническая обструктивная болезнь легких (ХОБЛ), фиброз легких, рак легкого и другие.
Сердечно-сосудистые патологии — еще одна распространенная причина одышки и слабости. Ощущение нехватки дыхания может возникать при хронических заболеваниях, таких как нарушение ритма сердца (аритмия), сердечная недостаточность, гипертоническая болезнь. Иногда резкая нехватка воздуха в комплексе с внезапной слабостью является симптомом острых состояний, в частности, инфаркта миокарда, инсульта, тромбоэмболии легочной артерии.
Отравление угарным газом — состояние, при котором в первую очередь возникает кислородное голодание. Оно способствует нарушению всех звеньев транспорта кислорода и обусловливает появление комплекса симптомов, таких как головная боль, слабость, головокружение, одышка, боль в груди. При тяжелых отравлениях возникают обморок, судороги, оглушение.
Заболевания крови, в частности, железодефицитная анемия, обусловленная дефицитом железа в организме. Ее классические признаки — слабость, быстрая утомляемость, головная боль, головокружение, одышка при физических нагрузках, снижение аппетита, повышение частоты сердечных сокращений. При анемии ухудшается состояние волос, ногтей, изменяется вкус.
Психиатрические заболевания — паническая атака, тревожные расстройства и другие.
Нервно-мышечные заболевания — болезнь Помпе.
Причины головной боли
Головная боль может быть первичной и вторичной. Первичная не связана с какими-либо заболеваниями и нарушением функции органов и систем и относится к числу самых распространенных видов. Чаще встречается головная боль напряжения, немного реже — мигрень.
И первая, и вторая возникают периодически, иногда на протяжении всей жизни и считаются доброкачественными. Они не влияют на продолжительность жизни, но снижают ее качество. Иногда первичная головная боль связана с неблагоприятными условиями и образом жизни. Она может возникать при злоупотреблении алкоголем, некоторыми продуктами (например, содержащими нитраты), нарушении сна, стрессе. Вторичная головная боль всегда становится следствием каких-либо заболеваний различной степени тяжести.
Среди возможных причин:
- заболевания ЛОР-органов и респираторного тракта — простуда, грипп, гайморит, отит среднего уха;
- заболевания сердечно-сосудистой системы — транзиторная ишемическая атака («микроинсульт»), гипертоническая болезнь;
- заболевания головного мозга — аневризмы, опухоли, менингит и другие;
- отравление угарным газом;
- психиатрические расстройства — паническая атака;
- прием лекарственных препаратов в высоких дозах (передозировка) и другие.
Когда обращаться к врачу?
В некоторых случаях при появлении одышки и слабости нужна экстренная медицинская помощь.
Неотложку следует вызвать в следующих случаях:
- сильная внезапная одышка, сопровождаемая резкой слабостью, потливостью;
- появление резкой боли в груди, сердцебиения, обморока, тошноты, посинение губ;
- судороги;
- нарушение или полная потеря зрения;
- нарушение речи.
- высокая температура тела (39-40°С);
- потеря чувствительности, паралич части тела;
- ригидность затылочных мышц;
В остальных случаях необходима плановая консультация врача-терапевта или семейного врача, чтобы выяснить причину недомогания, провести диагностику и начать корректное лечение. Чтобы установить диагноз, врач может назначить ряд обследований:
- лабораторные анализы — исследование крови, мочи;
- инструментальные исследования — ультразвуковое исследование, иногда МРТ, КТ.
Если необходимо, врач назначает консультации узких специалистов – кардиолога, пульмонолога, гематолога, генетика и других. После установления диагноза назначается лечение.
Справочная литература
- Мухамбетова Г. А. и др. Диагностические критерии болезни Помпе //Вестник Алматинского государственного института усовершенствования врачей, 2013. № 3.
- Shortness of breath. Mayo clinic. URL: https://www.mayoclinic.org/symptoms/shortness-of-breath/basics/causes/sym-20050890 (дата обращения 18.10.2019).
- Чикина С. Ю. Принципы оценки одышки в практике пульмонолога //Практическая пульмонология, 2006. № 2.
- Авдеев С. Н. Тромбоэмболия легочных артерий //Практическая пульмонология, 2009. № 3.
- Федеральные клинические рекомендации по диагностике и лечению железодефицитной анемии, 2015 г.
- Stroke. Mayo clinic. URL: https://www.mayoclinic.org/diseases-conditions/stroke/symptoms-causes/syc-20350113 (дата обращения 24.10.2019).
Источник
Пневмония – это воспаление лёгких, опасное заболевание, которое может стать причиной летального исхода. Воспаление чаще всего вызывается бактериями и вирусами. Отсутствие лечения грозит серьезными последствиями. Поэтому так важно знать все признаки, которыми проявляется болезнь.
Причина пневмонии – это инфекция, попавшая в легкие. Патогенная флора может быть представлена вирусами, бактериями или грибками. Органы дыхания реагируют на атаку воспалением, в ходе которого в альвеолах начинает скапливаться жидкость. Нормальное прохождение потока воздуха становится невозможным, что обуславливает появление первых симптомов пневмонии.
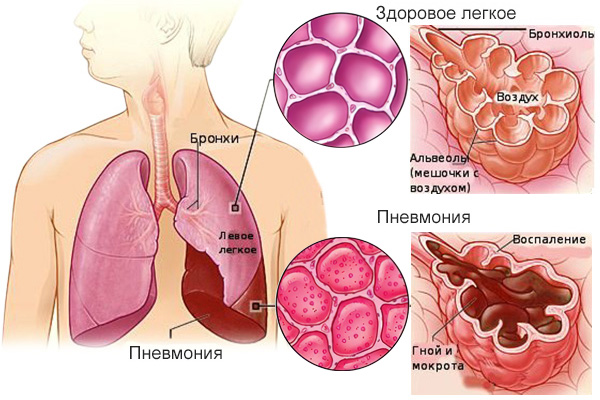
МКБ-10: J12, J13, J14, J15, J16, J17, J18, P23.
МКБ-9: 480-486, 770.0
Основной путь передачи инфекции, вызывающей пневмонию – воздушно-капельный. Распространитель выделяет вирусы и бактерии в воздух во время разговора, кашля или чихания. Эти невидимые невооруженным взглядом частицы попадают на слизистые оболочки здорового человека, после чего достигают легких.
Не исключен гематогенный путь передачи болезни. В этом случае инфекция распространяется по крови из других источников воспаления, имеющихся в организме. Причиной воспаления легких могут стать бактерии, проживающие в носоглотке.
У взрослых людей самыми частыми возбудителями пневмонии являются стрептококки и микоплазмы. Они могут существовать на дерме и в дыхательных путях. Стрептококки – главные виновники развития пневмонии у людей пожилого возраста. У пациентов с заболеваниями почек пневмония может быть вызвана энтеробактериями. У курильщиков чаще высеивается гемофильная палочка.
Как распознать самые первые признаки начинающейся пневмонии?
На ранней стадии развития болезни симптомы могут иметь разную интенсивность. Значение имеет возраст человека, состояние его иммунной системы, особенности организма в целом. Пневмония может манифестировать остро, при этом самочувствие больного резко ухудшается. В других клинических случаях болезнь развивается медленно, в течение нескольких дней или даже недель.
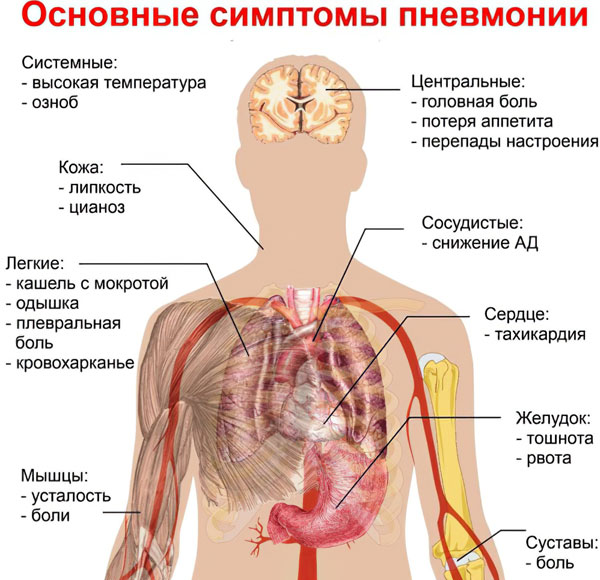
Первые симптомы, позволяющие заподозрить пневмонию:
Кашель, сохраняющийся в течение нескольких дней или недель. С течением времени он не прекращается, а набирает силу. Кашель может быть разным: с мокротой или без, частым и редким.
Гипертермическая реакция. Не исключена лихорадка с повышением температуры тела до 39-40 градусов. В других случаях она сохраняется на уровне субфебрилитета (37 – 37,5 градусов).
Одышка, чувство нехватки воздуха.
Повышенная утомляемость.
Хрипота.
Ринит, боль и першение в горле.
Спутанность сознания.
Нежелание принимать пищу, тошнота, разжижение стула.
С момента заражения и до появления первых симптомов может пройти от 2 до 4 дней. Когда инкубационный период завершится, появятся первые признаки заболевания. Чтобы не допустить его прогрессирования, необходимо сразу же обратиться к специалисту.
Врач аллерголог-иммунолог Ильинцева Н. В. в МЦ Аллегрис: кашель или пневмония?
Симптомы пневмонии у взрослого человека
Факторами, спровоцировавшими развитие болезни у взрослого человека, могут стать:
Снижение иммунитета.
Переохлаждение организма.
Инфекционные заболевания: грипп, воспаление бронхов и пр.
На первый план выходит сильный кашель. Именно он является главным симптомом болезни. Кашель может быть сухим, но чаще всего он сопровождается отделением мокроты. Слизь вязкая, может иметь желтоватый или зеленоватый оттенок. При повреждении альвеол в мокроте видны прожилки крови.
Чуть позже к кашлю присоединяются другие симптомы:
Боль в груди.
Повышение температуры тела.
Невозможность совершить глубокий вдох.
Озноб.
Учащенное сердцебиение и пр.
Клиническая картина пневмонии может различаться, в зависимости от конкретной истории болезни.
Специалисты выделяют 4 возможных варианта ее течения:
Начало заболевания напоминает обычное ОРЗ или грипп. У человека резко повышается температура тела, он чувствует слабость, боль в мышцах. Сначала появляется сухой кашель, который позже становится влажным. Больного знобит, начинают беспокоить боли в грудной клетке, одышка, ощущение нехватки воздуха.
Болезнь манифестирует с незначительного повышения температуры на 0,5 градуса. Кашель влажный, в грудной клетке слышны хрипы. Человек испытывает слабость, у него болит голова.
Заболевание может протекать скрыто. При этом температура тела остается в норме, кашель не беспокоит. Единственным симптомом является недомогание, которое можно принять за обычную усталость. Пневмонию обнаруживают случайно, при проведении ежегодной флюорографии.
Пневмония может иметь затяжной характер, при котором острая фаза сменяется ремиссией. Когда болезнь приглушается, человека беспокоит только сухой кашель. При обострении повышается температура тела, начинает отделяться мокрота, появляется боль в груди.
Самостоятельно дифференцировать воспаление легких от других болезней органов дыхательной системы сложно. Натолкнуть на мысль о пневмонии должен кашель с мокротой, который не проходит с течением времени, а становится лишь сильнее. Также должно настораживать повышение температуры тела, озноб, сильная слабость.
Определяющим симптомом развивающейся пневмонии является невозможность набрать полную грудь воздуха. Каждый глубокий вдох сопровождается кашлем или болью. Выставить диагноз при обычном осмотре невозможно. Для подтверждения пневмонии необходима качественная диагностика.
Симптомы пневмонии определяются возбудителем болезни. Тяжелее всего протекает пневмония на фоне гриппа H1N1 и при поражении легких легионеллами. Такая пневмония протекает в острой форме, сопровождается осложнениями, которые плохо поддаются лечению.
Отличительные признаки пневмонии у подростков
Причины пневмонии у подростков не отличаются от тех, которые вызывают болезнь у взрослых людей. Спровоцировать ее могут вирусы или бактерии, вероятность воспаления выше на фоне сниженного иммунитета.
Главным симптомом, который должен настораживать, является кашель. Чаще всего он сухой с небольшим количеством мокроты, имеющей цвет ржавчины.
К другим признакам заболевания относятся:
Резкое ухудшение самочувствия.
Повышение температуры.
Одышка и затрудненное дыхание.
Боль в области грудной клетки, которая усиливается при кашле и при попытке совершить глубокий вдох.
Упадок сил, немотивированная усталость.
Ночная потливость.
Симптомы воспаления легких будут отличаться, в зависимости от источника инфекции:
Если пневмония спровоцирована стрептококками или стафилококками, у больного на первый план выходит сильный кашель. Температура тела повышается до субфебрильных отметок, усиливаются боли в грудной клетке.
Когда болезнь – это следствие поражения легких вирусами, температура тела повышается внезапно. Чаще всего наблюдается лихорадка, с сильным кашлем и пенистой кровянистой мокротой.
Незначительное повышение температуры тела, озноб, суставные и мышечные боли, повышенная потливость и бледность кожи – все это признаки атипичной пневмонии. Ее возбудители: микоплазмы, легионеллы, хламидии.
У детей в возрасте от 13 до 17 лет пневмония протекает легче, чем у взрослых и пожилых. Как правило, прогноз благоприятный, но он значительно ухудшается при ослаблении организма хроническими болезнями или иммунодефицитными состояниями.
Отличия у пожилых людей

Пневмония у пожилых людей диагностируется часто, что связано с ослаблением иммунитета и ухудшением защитных функций дыхательной системы. Чем старше пациент, тем больше он уязвим перед инфекциями.
Первым признаком болезни становится кашель. Он сухой, мокрота отделяется в минимальных количествах.
Особую опасность пневмония представляет для пациентов с болезнью Альцгеймера, со слабым иммунитетом, с инсультом в анамнезе. У них кашлевой рефлекс ослаблен, из-за чего болезнь может долгое время оставаться недиагностированной.
Ярким симптомом воспаления легких у людей в возрасте является выраженная одышка. Она беспокоит человека даже после минимальной физической нагрузки, может появиться в состоянии покоя. Температура тела чаще всего повышена, но в 20% случаях она может оставаться в пределах нормы.
Иногда первым признаком болезни становится апатия, которая сопровождается хронической усталостью, дневной сонливостью, отказом от пищи. Человек перестает интересоваться происходящими вокруг него событиями, теряет интерес к волновавшим раньше делам. Нередко к перечисленным симптомам добавляется недержание мочи. В такой ситуации часто выставляется неверный диагноз – старческое слабоумие. Врача должны насторожить обострения хронических заболеваний, прогрессирование сахарного диабета или сердечной недостаточности.
Если у больного отсутствует кашель, не повышается температура тела, прогноз менее благоприятный. Несвоевременно выставленный диагноз приводит к развитию осложнений.
Пневмония у пожилых лежачих больных – серьезная проблема, с которой сталкиваются во всем мире. Риск развития отека легких повышается на фоне сердечной недостаточности, эмфиземы легких и ХОБЛ.
Как распознать пневмонию у детей?

У детей пневмония редко развивается как первичная патология. Чаще она является следствием перенесенной простуды, гриппа, бронхита и пр. Родители должны внимательно следить за самочувствием ребенка, чтобы вовремя обнаружить у него симптомы воспаления легких и начать лечение.
Пневмония у детей начинается с недомогания и слабости. Позже присоединяется температура, усиливается потливость, пропадает аппетит. Дыхание становится учащенным. В минуту количество вдохов-выдохов может достигать 50 и более, при норме в 20-40.
Симптомы, по которым у ребенка можно заподозрить пневмонию:
После перенесенного ОРВИ или гриппа наступает временное улучшение, сменяющееся резким ухудшением со скачком температуры и слабостью.
У ребенка появляется одышка.
На фоне кашля и насморка наблюдается необычная бледность кожных покровов.
Температура повышена, а жаропонижающие препараты дают кратковременное облегчение.
Дети младше года становятся вялыми, капризными, спят дольше, чем обычно, отказываются от еды.
Отличительные симптомы разных видов пневмонии

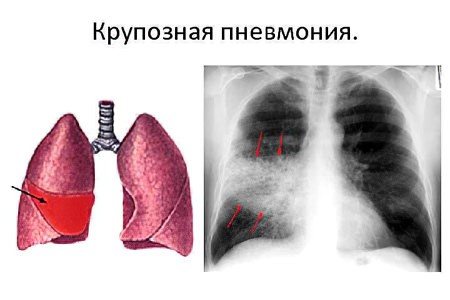
В зависимости от типа пневмонии, будут отличаться ее симптомы. Крупозная пневмония одна из самых опасных. При этом типе воспаления страдает целое легкое. Высок риск развития одно- или двусторонней пневмонии.
Симптомы крупозной формы:
Лихорадка.
Односторонняя боль в грудной клетке, которая усиливается при вдохе.
Появление на шее пятен красного цвета. Они локализуются со стороны воспаленного легкого.
Одышка и сухой кашель, который все время усиливается.
Посинение губ.
Изменение цвета мокроты на желтый или коричневый, с кровью. Это происходит через несколько дней от начала болезни.
Симптомы интоксикации организма. В тяжелых случаях больной находится в бессознательном состоянии или бредит.
Симптомы атипичной формы, вызванной различными возбудителями:
Микоплазмы. У больного появляется насморк и боль в горле, кашель сухой. В дальнейшем присоединяется боль в суставах и мышцах, лимфатические узлы увеличиваются в размерах, периодически случаются носовые кровотечения.
Хламидии. Температура тела повышается до 38-39 градусов, набухают лимфатические узлы. В дальнейшем присоединяется дерматит и бронхит, больной начинает страдать от аллергии, которой ранее не наблюдалось.
Легионеллы. Заболевание сопровождается резким скачком температуры до 40 градусов, ознобом, головной болью, кашлем без мокроты. Эта разновидность пневмонии чаще остальных приводит к гибели пациента. Смертность достигает 60%.
Симптомы хронической формы:
Кашель с мокротой, беспокоящий больного время от времени. В слизи могут присутствовать гнойные включения.
Тахикардия, одышка.
Тяжелое дыхание.
Ринит.
Ослабление иммунитета, слабовыраженные симптомы интоксикации.
Похудание, отсутствие желания принимать пищу.
Ночная потливость.
Периодические обострения болезни, при которых повышается температура тела, появляется сильный кашель.
Симптомы очагового воспаления:
Болезнь манифестирует незаметно, симптомы нарастают волнообразно.
Легкое течение очаговой пневмонии сопровождается колебаниями температуры тела, но она редко превышает отметку в 38 градусов. Больные отмечают усиленную потливость, учащенное сердцебиение.
Среднетяжелое течение сопровождается повышением температуры тела до 39 градусов. Человек страдает от сильной одышки, боли в груди. Кожные покровы становятся цианотичными.
В последнее время все чаще наблюдается очаговая пневмония, имеющая атипичное течение и минимальный набор симптомов.
Отличия пневмонии от бронхита
Бронхит и пневмония – это разные заболевания, поражающие ограны дыхания. Они имеют схожие симптомы, поэтому дифференцировать их бывает сложно.
Основные отличия:
В 90% случаев бронхит вызывают вирусы, а пневмонию – бактерии.
Температура тела при воспалении бронхов редко повышается до лихорадочных отметок.
Мокрота при бронхите светлая. У больных пневмонией она отдает зеленью или желтизной, возможно появление в ней крови.
При бронхите хрипы в легких сухие, а при пневмонии влажные.
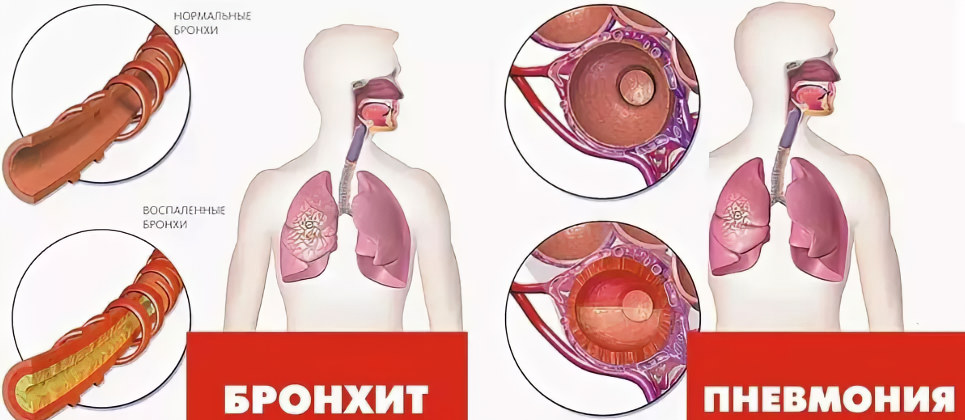
Самостоятельно отличить пневмонию и бронхит невозможно, необходима консультация специалиста.
Может ли быть пневмония без симптомов?
Пневмония без симптомов, либо с минимальным набором признаков может развиваться у людей с ослабленным иммунитетом. Такая же клиническая картина наблюдается при атипичном течении болезни.
Часто симптомы пневмонии отсутствуют у пожилых людей. Однако полное отсутствие каких-либо признаков – большая редкость. Организм все равно дает сигналы о развивающейся болезни. Это может проявляться потливостью, утомляемостью, снижением иммунитета, одышкой, учащенным сердцебиением. Главное, следить за своим здоровьем и не затягивать с обращением к доктору.
Симптомы, при которых нужно вызвать врача
Врача необходимо вызвать на дом при появлении следующих симптомов:
Кашель начал проходить, но потом внезапно усилился.
Дыхание участилось, появилась одышка.
При глубоком вдохе беспокоят боли в груди.
Мокрота имеет желтый, зеленый или коричневый цвет.
Температура тела не сбивается лекарственными средствами, держится на отметке в 38 градусов и выше.
Кожные покровы бледнеют.
Поводом для вызова специалиста должно стать сочетание 3 и более симптомов.
Симптомы, при которых нужно звонить в скорую
Звонить в скорую помощь нужно в следующих случаях:
Сознание спутано, больной бредит, у него нарушена координация.
Дыхание тяжелое, учащенное.
Верхнее давление опускается ниже 90 мм. рт. ст.
Нижнее давление опустилось до 60 мм. рт. ст.
Если у человека имеется хотя бы 1-2 признака из перечисленных, необходимо вызывать бригаду медиков. Пневмонию расценивают как тяжелую, если пациент истощен, страдает от алкоголизма, сахарного диабета, патологий головного мозга, хронических болезней легких. Отягощающим фактором является возраст старше 60 лет.
Диагностика
Диагностика пневмонии включает в себя следующие этапы:
Первичное посещение врача, во время которого он собирает анамнез, осматривает пациента, слушает его дыхание.
Прохождение рентгенографии легких. Затемнение на снимках позволяет визуализировать воспаленные участки.
Сдача крови, мочи и мокроты на анализ. Эти исследования позволяют оценить степень выраженности воспаления (по уровню лейкоцитов и СОЭ). Изучение мокроты дает информацию о возбудителе инфекции.
Прохождение КТ или МРТ легких, фибробронхоскопии. Эти исследования назначают в том случае, когда у врача остаются сомнения в точности диагноза.
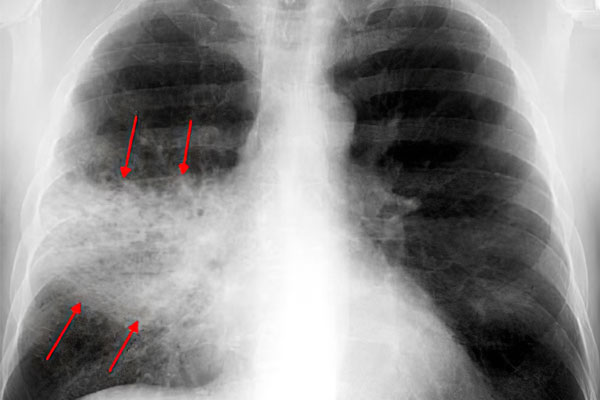
Диагностировать пневмонию может только врач, на основании ряда исследовательских процедур. Ее симптомы имеют определенную схожесть с бронхитом и другими болезнями легких. Поэтому медлить с обращением к специалисту не следует.
Лечение
Если заболевание протекает в легкой форме, то госпитализация не требуется. В стационар направляют только тех пожилых пациентов, у которых помимо пневмонии обостряются хронические заболевания.
Бактериальная пневмония требует терапии антибиотиками широкого спектра действия. Вирусная или грибковая инфекция лечится противовирусными и противогрибковыми препаратами. Обязательно проводится терапия, направленная на облегчение симптомов. Пациенту назначают препараты для снижения температуры тела, муколитики, обезболивающие средства.
Больной должен придерживаться постельного режима, правильно питаться, получать блюда богатые белком и витаминами, пить достаточное количество воды. Ускорить выздоровление помогают витамины и иммуностимуляторы.
Хорошо зарекомендовали себя физиотерапевтические процедуры: электрофорез, массаж, ингаляции, магнитотерапия и пр. Лечение пневмонии дома возможно, но только в качество вспомогательной терапии.
Видео: врач-фтизиатр высшей категории Молодая О. Ю. – симптомы пневмонии, как распознать заболевание:
Источник
